Хроническая обструктивная болезнь лёгких
1. Общие
сведения о больном
Ф.И.О. Ванян Артем Суренович
Дата рождения: 14 февраля 1953, возраст 60 лет
Пол: муж.
Место работы: пенсионер
Адрес: пос. Мехзавод, 2 квартал д. 27
Дата поступления: 14.12. 20013
Предварительный диагноз: ХОБЛ, эмфизематозный тип, среднетяжелое
течение (стадия II), обострение,
ДН II, хроническое легочное сердце в
стадии компенсации.
Клинический диагноз: ХОБЛ, эмфизематозный тип, среднетяжелое
течение (стадия II), обострение.
ДН II, хроническое легочное сердце в
стадии компенсации.
Дата начала курации: 19.12.2013
Дата окончания курации: 23.12.2013
Жалобы, предъявляемые больным
На момент курации больной жалуется на периодический приступообразный
сухой кашель с незначительным количеством слизистой мокроты, чаще по утрам,
одышку смешанного характера при физической нагрузке, учащенное сердцебиение,
умеренные отеки нижних конечностей.
История настоящего заболевания
Пациент считает себя больным с сентября 2013 года, когда впервые появился
сухой кашель с незначительным количеством слизистой мокроты. Впервые обратился
к участковому врачу 6 октября 2013 года с жалобами на кашель с трудно
отделяемой мокротой, одышкой при физической нагрузке, отеками на ногах. Был
госпитализирован в Самарскую городскую клиническую больницу №4 с диагнозом: хроническая
обструктивная болезнь легких, среднетяжелое течение. В стационаре получал
антибактериальную терапию, бронхолитические средства, муколитики,
физиотерапевтические лечения. Эффект от лечения был положительным, выписан 12
октября 2013 года. В течение 2 месяцев больной прекратил лечение, болезнь
медленно прогрессировала. 14 декабря 2013 в результате переохлаждения началось
обострение в виде кашля с мокротой, затруднения дыхания, госпитализирован в
Самарскую городскую клиническую больницу №3 с направительным диагнозом:
хроническая обструктивная болезнь легких, эмфизематозный тип, среднетяжелое
течение (стадия II), обострение.
Перенесённые заболевания, травматические повреждения, ранения, контузии и
операции
Детских инфекций не помнит. Травм и оперативных вмешательств не было.
Венерические заболевания, вирусный гепатит, туберкулез, болезнь Боткина,
брюшной и сыпной тиф в анамнезе отрицает.
Семейный анамнез и данные о наследственности
Мать страдала сахарным диабетом, умерла в 57 лет. Наследственный
заболевания, эндокринные и психические болезни, злокачественные
новообразования, нарушения обмена веществ отрицает.
Аллергологический анамнез
Аллергические реакции на лекарственные препараты, вакцины, сыворотки,
пищевые продукты, химические и бытовые аллергены, пыльцу растений отрицает.
Гемотрансфузий не проводилось.
. История жизни
Родился в 1953 году в Азербайджане г. Кировабат первым ребенком.
Материально-бытовые условия удовлетворительные, закончил 11 классов средней
школы, после чего забрали в армию на 2 года. После армии устроился шофером на
автобусе. Питание регулярное, 3 раза в день. Работал 8-10 часов в смену. В 1994
году переехал в Самару, жена и сын погибли, живет с дочкой и родителями в
4-комнатной квартире. Курил с 20 лет по 2 пачки в день, 3 месяца назад бросил.
Алкоголь употребляет редко.
Начало дифференциальной диагностики
Учитывая жалобы больного на периодический приступообразный сухой кашель с
незначительным количеством слизистой мокроты, одышку смешанного характера при
физической нагрузке, учащенное сердцебиение, отеки нижних конечностей, а также
на основании сведений из истории жизни - курение с 20 лет по 2 пачки в день,
можно сделать вывод - патология имеется со стороны органов дыхательной системы.
Данные физикального обследования больного
Общее состояние больного
Общее состояние больного средней тяжести, положение больного активное,
сознание ясное, выражение лица обычное, вес 80 кг, рост 175 см.
Кожный покров
Цвет розово-серый, депигментация кожи отсутствует, эластичность кожи
пониженная, подкожных излияний не выявлено, влажность пониженная. Сыпь, рубцы
отсутствуют.
Слизистые оболочки (полости рта, коньюктива)
Цвет слизистых бледно-розовый, высыпания не выявлены, налеты на
миндалинах, мягком небе, небных дужках и задней стенки глотки отсутствуют.
Подкожная клетчатка
Развитие подкожно-жирового слоя среднее, наибольшее отложение в области
живота (2,5 см), характер отложения жира по мужскому типу. Толщина кожной
складки на уровне пупка 2,5 см, под лопаткой 2 см. Кахексия не выявлена,
умеренные отеки нижних конечностей. Лимфатические узлы при пальпации
безболезненны, не спаяны с окружающими тканями и друг с другом, легко смещаемы,
однородной консистенции, упругие на ощупь, подчелюстные размером 5 мм,
зачелюстные 5 мм, затылочные 8 мм, шейные 8 мм, над- и подключичные 3 мм,
подмышечные 3 мм, пальпируется единичны локтевые 2мм, подколенные 3 мм.
Опорно - двигательный аппарат.
Телосложение правильное (среднее), осанка неправильная (сутулость),
походка правильная. Степень развития мускулатуры средняя, атрофия мышц
отсутствует, тонус мышц сохранен, контрактуры отсутствуют, при пальпации
механической возбудимости мышц не наблюдается, болезненность при пальпации
отсутствует, деформации, периоститы, искривления не выявлены. Симптом
"барабанных палочек" и "часовых стекол" отрицательный,
болезненность при пальпации и перкуссии костей не наблюдается, симптом
"костной проводимости звука", "осевой нагрузки"
отрицательный.
Суставы.
Конфигурация правильная, гиперемия, гипертермия отсутствуют. Флюктуации в
области сустава нет. Движения активные, свободные, симптом пружинящего
сопротивления отрицательный.
Нервная система
Обоняние и вкус не изменены, зрачки д=5, реакция на свет живая,
аккомодация и конвергенция не нарушены, речь внятная, в позе Ромберга
устойчива, координация движений обычная, гиперкинезы не выявлены. Слух и
вестибулярный аппарат, корнеальный, глоточный рефлекс в норме. Мимическая
мускулатура активна, глотание не затруднено, нарушения при написании слов,
предложений отсутствуют. Кожные и сухожильные рефлексы (коленный, ахиллов,
локтевой) выражены умеренно, симметричны. Патологические рефлексы, болевые
точки по ходу нервных стволов отсутствуют. Симптом Лассега отрицательный.
Нарушения поверхностной и глубокой чувствительности, дермографизм,
мененгиальные симптомы не выявлены.
Органы дыхания
Голос нормальный. Грудная клетка деформирована, бочкообразной формы.
Асимметрии не выявлено. Ширина межреберных промежутков 1, 7 см. Положение
лопаток нормальное. При дыхании обе половины грудной клетки двигаются
симметрично. Тип дыхания - грудной, парадоксальное втягивание нижних
межреберных промежутков на вдохе. Участие в акте дыхания вспомогательной
мускулатуры грудной клетки, брюшного пресса. Дыхание ритмичное, 20 движений в
минуту. Умеренная одышка экспираторного типа. При пальпации грудная клетка
безболезненна. Трение плевры пальпаторно не определяется. Голосовое дрожание
ослаблено, одинаковой интенсивности на симметричных участках. Перкуторный звук
с коробочным оттенком, одинаковый в симметричных участках. Данные топографической
перкуссии высота стояния верхушек: спереди слева 2см выше ключицы справа на
1,5см выше ключицы; сзади слева и справа на уровне С7 позвонка.
Ширина полей Кренинга слева7см справа 8см.
Определение нижних границ легких
Экскурсия легких
|
Справа
|
Слева
|
|
l. parasternalis
|
VI ребро
|
V ребро
|
|
l. medioclavicularis
|
VII ребро
|
VII ребро
|
|
l. axillaris anterior
|
VIII ребро
|
VIII ребро
|
|
l. axillaris media
|
IX ребро
|
IX ребро
|
|
l. axillaris posterior
|
X ребро
|
X ребро
|
|
l. subscapularis
|
XI ребро
|
XI ребро
|
|
l. paravertebralis
|
Остистый отросток XI
грудного позвонка.
|
Остистый отросток XI
грудного позвонка.
|
Выслушивается жёсткое дыхание по всем полям, сухие хрипы. Крепитация и
шум трения плевры не выслушивается, бронхофония не изменена.
Органы кровообращения
Сердечного горба и пульсации в области сердца нет. Леожелудоковый толчок
локализован в 5 межреберье на расстоянии 1 см кнутри от левой срединнокючичной
линии, локалзованный, средней силы , положительный, локализуется подушечками 2
пальцев. Правожелудочковый толчок не пальпируется, шум трения перикарда
отсутствует. Шумы при ощупывании области сердца отсутствуют. Данные перкуссии
сердца: границы относительной сердечной тупости : правая - в 4 межреберье на 2
см кнаружи от правого края грудины, верхняя - в 3 межреберье кнутри от парастернальной
линии, левая - в 5 межреберье на 1 см кнутри от левой срединноключичной линии.
конфигурация сердца нормальная длинник 13 см поперечник 12. Ширина сосудистого
пучка - 4 см, за пределы границ грудины не выходит. При аускультации
выслушивается ослабление тонов. Акцент II тона над легочной артерией, частота сердечных сокращений 92
в мин. Патологические шумы не выслушиваются, шум трения перикарда не
определяется. Симптом Сиротинина-Куковерова отрицательный. Ритм правильный,
синусовый. Артериальное давление 140 и 90 мм.рт.ст.
Органы пищеварения
Исследование живота.
Полость рта санирована. Язык - влажный, чистый. Миндалины чистые.
Живот - округлый, симметричный, участвует в акте дыхания. Метеоризма,
расширенных подкожных вен, грыжевых выпячиваний, видимой перистальтики - не
выявлено. Пупок втянут, мышцы живота не напряжены. Окружность живота 90 см.
Живот при поверхностной пальпации - мягкий, безболезненный. Точки Боаса,
Опенховского безболезненные. Симптомы Щёткина-Блюмберга, Менделя -
отрицательные. Свободная жидкость не определяется. При глубокой пальпации: -
сигмовидная кишка пальпируется в виде, гладкого, эластичного, подвижного
цилиндра, диаметром 3 см;
- слепая кишка в виде гладкого, безболезненного, мало смещаемого цилиндра,
толщиной 3 см;
- восходящий, поперечно-ободочной, нисходящий отделы толстой
кишки пальпируется в
виде безболезненного, эластичного, подвешенного тяжа, диаметром около 1 см;
- большая кривизна желудка и привратник пальпируется в виде безболезненного
валика.
При перкуссии над областью желудка и кишечника отмечается громкий
тимпанический звук.
Нижняя граница желудка (методом аускульто-перкуссии) - на 2 см выше
пупка. Свободная жидкость в брюшной полости перкуторно не определяется.
При аускультации выслушиваются единичные перистальтические шумы
одинакового характера над симметричными участками брюшной стенки.
Стул регулярный.
Нижний край печени ровный, округлый, мягкий, гладкий выступает за
рёберную дугу на 1-1,5 см. Размеры печени по Курлову:
первый прямой - 10 см;
второй срединный - 9 см;
третий косой - 8 см.
Симптом Ортнера отрицательный.
Желчный пузырь не пальпируется. Френикус-симптом - отрицательный. Симптом
Курвуазье не выявлен.
Селезёнка в положении больного на спине и на боку не пальпируется.
Органы мочевыделения
Припухлости в поясничной области не выявлено. При пальпации по
Образцову-Стражеско почки безболезненны. Симптом Пастернацкого отрицательный.
При пальпации и перкуссии мочевого пузыря болезненности нет. Мочеиспускание
произвольное, регулярное, свободное, безболезненное.
Эндокринная система
Пальпируется перешеек щитовидной железы, эластичной консистенции,
подвижный, безболезненный в диаметре 4 мм.
Глазные симптомы гипертиреоза отсутствуют.
Вторичные половые признаки развиты соответственно полу и возрасту.
Продолжение дифференциальной диагностики
Метод идентификации
Диагноз ХОБЛ, эмфизематозный тип, среднетяжелое течение (стадия II), обострение поставлен на основании:
жалоб на периодический приступообразный сухой кашель с незначительным
количеством слизистой мокроты, чаще по утрам, одышку смешанного характера при
физической нагрузке.
истории настоящего заболевания: считает себя больным с сентября 2013
года, когда впервые появился сухой кашель с незначительным количеством
слизистой мокроты. Впервые обратился к участковому врачу 6 октября 2013 года с
жалобами на кашель с трудно отделяемой мокротой, одышкой при физической
нагрузке, отеками на ногах. Был госпитализирован в Самарскую городскую
клиническую больницу №4 с диагнозом: хроническая обструктивная болезнь легких,
среднетяжелое течение. В стационаре получал антибактериальную терапию,
бронхолитические средства, муколитики, физиотерапевтические лечения. Эффект от
лечения был положительным, выписан 12 октября 2013 года. В течение 2 месяцев
больной прекратил лечение, болезнь медленно прогрессировала. 14 декабря 2013 в
результате переохлаждения началось обострение в виде кашля с мокротой, затруднения
дыхания.
истории жизни: курил с 20 лет по 2 пачки в день, 3 месяца назад бросил.
данных физикального обследования: грудная клетка деформирована,
бочкообразной формы. Ширина межреберных промежутков 1, 7 см. Тип дыхания -
грудной, парадоксальное втягивание нижних межреберных промежутков на вдохе.
Участие в акте дыхания вспомогательной мускулатуры грудной клетки,
брюшного пресса. ЧДД - 20 движений в минуту. Умеренная одышка экспираторного
типа. Голосовое дрожание ослаблено, одинаковой интенсивности на симметричных
участках. Перкуторный звук с коробочным оттенком, одинаковый в симметричных
участках. Данные топографической перкуссии: высота стояния верхушек: спереди
слева 2см выше ключицы справа на 1,5см выше ключицы; сзади слева и справа на
уровне С7 позвонка. При аускультации выслушивается жёсткое дыхание
по всем полям, сухие хрипы.
Метод исключения
У больного отмечаются жалобы на периодический приступообразный сухой
кашель с незначительным количеством слизистой мокроты, чаще по утрам. При
аускультации выслушивается жёсткое дыхание по всем полям, сухие хрипы. На
основании данных выявлений можно определить основной симптом - кашель с
мокротой.
Данный симптом встречается при ряде заболеваний: пневмония, хронический
бронхит, рак легких.
1. Пневмония. У больного отмечаются сходные признаки с данным
заболеванием: интоксикационный синдром - общая слабость, одышка, учащенное
сердцебиение, синдром вовлечения других органов и систем - сердечнососудистая.
Жалобы на одышку, кашель с выделением мокроты. Мокрота имеет слизистый характер
часто выделяется в утреннее время, при пневмонии она бывает ржавая,
кровянисто-тягучая либо гнойная. Отставание при дыхании пораженной стороны
отсутствует. При физикальном исследовании - перкуторный звук имеет коробочный
оттенок, при пневмонии звук укорочен, притуплен; голосовое дрожание ослаблено,
при пневмонии происходит усиление; при аускультации дыхание жесткое,
выслушиваются сухие хрипы, при пневмонии - дыхание жесткое, ослабленное,
сочетается с влажными мелкопузырчатыми хрипами, иногда крепитация. На основании
вышеизложенного диагноз пневмония необходимо исключить.
2. Хронический бронхит. У больного отмечаются сходные
признаки с данным заболеванием: кашель с выделением слизистой мокроты, в начале
болезни кашель может быть малопродуктивным, часто сухим, с отхождением мокроты
обычно утром. При аускультации выслушиваются грубые жужжащие сухие хрипы.
Симптомы общего характера потливость, слабость, повышение температуры у
пациента отсутствует, что часто проявляется при обострениях бронхита.
"Лающий" кашель отсутствует, что часто бывает при катаральном
бронхите. Одышка при хроническом бронхите отмечается спустя 20-30 лет после
начала заболевания, у больного такого прогрессирования не выявлено.
Кровохарканье у пациента отсутствует, что часто проявляется при геморрагической
форме бронхита. При аускультации во время форсированного выдоха свистящие хрипы
не слышны, как при бронхите. На основании вышеизложенного диагноз хронический
бронхит необходимо исключить.
. Рак легкого. У больного отмечаются сходные признаки с
данным заболеванием - кашель, одышка, мокрота. У пациента отсутствуют признаки
кровохарканье, боли в груди, что являются проявлением центрального рака.
Симптомы сдавления пищевода (дисфагия), обструкции трахеи (стридор), поражения
возвратного нерва (охриплость) у больного отсутствуют, что характерно для
переферического рака легких. Синдром Панкосты - боль в плече, иррадиирующиая по
ходу локтевого нерва, ангидроз, деструкция двух верхних ребер, при поражении I, II спинномозговых нервов у пациента отсутствуют, что
проявляется при плоскоклеточном раке верхней доли легкого. На основании
вышеизложенного диагноз рак легкого необходимо исключить.
Предварительный диагноз.
ХОБЛ, эмфизематозный тип, среднетяжелое течение (стадия II), обострение. ДН II, хроническое легочное сердце в
стадии компенсации.
Дата 10.01. 2013 Куратор П.Ю. Исайкин____________
. План обследования
. Лабораторные методы исследования
) Общий анализ крови - выявление признаков анемии, воспалительного
изменения в лейкоцитарной формуле, ускорение СОЭ.
) Биохимический анализ крови - общий белок, мочевина, креатинин,
билирубин, глюкоза, АЛТ, АСТ
) Общий анализ мочи
) Кровь на RW, ВИЧ. Инструментальные методы исследования
) Спирометрия и тест на обратимость - для установление точного диагноза и
плана лечения.
) Рентгенография органов грудной клетки - оценка состояния бронхиального
дерева: повышение плотности и деформация стенок бронхов. Выявление эмфиземы
легких. Признаки увеличения правых отделов сердца, диаметра легочной артерии.
) ЭКГ - выявление признаков перегрузки/гипертрофии правых камер сердца,
аритмий.
) Бронхологическое исследование
·
осмотр слизистой
·
взятие
бронхиального содержимого и ЖБАЛ для оценки клеточного состава и характера
воспаления
·
биопсия слизистой
бронхов
План лечения
·
Госпитализация
палатный режим
·
Стол № 10 с
ограничением поваренной соли и воды
·
Ингаляционная
терапия
·
Rp.: Fenoteroli 0,0002
D.S. Ингаляционно 3 раза в день и
при приступе удушье
#
Rp.: Tab. Fluimucili 0,6
D.S. Внутрь по 1 таблетке 1 раз в сутки,
предварительно растворив в 1/3 стакана воды
#
Rp.: Tab. Prednisoloni 0,2
D.S. Внутрь по 1 таблетки 3 раза в сутки
#.: Tab. Сefalexini
0,5.t.d. № 10 in tab..
По 1 таблетке 4 раза в сутки
Данные дополнительных методов исследования
|
Общий анализ крови.
|
|
Гемоглобин
|
136 г/л
|
|
Эритроциты
|
4,4
|
|
Цветовой показатель
|
0,95
|
|
Лейкоциты
|
5,9
|
|
Нейтрофилы
|
|
|
Палочкоядерные
|
2
|
|
Сегментоядерные
|
64
|
|
Эозинофилы
|
|
|
Лимфоциты
|
31
|
|
Моноциты
|
3
|
|
СОЭ
|
21 мм/час
|
|
Биохимический анализ крови
|
16.12.2013
|
|
Общ. Белок
|
69,0
|
|
Мочевина
|
9,0 ммол/л
|
|
Креатинин
|
84 мкмл/л
|
|
Билирубин
|
18,9 мкмл/л
|
|
Глюкоза
|
4,8 ммол/л
|
|
АСТ
|
12 Е/л
|
|
АЛТ
|
24 Е/л
|
|
Фибриноген
|
7,77 г/л
|
|
ПТИ
|
108 %
|
|
Анализ мочи
|
16.12.2013
|
|
Количество
|
150
|
|
Цвет
|
желтый
|
|
Прозрачность
|
прозрачная
|
|
Реакция
|
кислая
|
|
Плотность
|
1020
|
|
Белок
|
0,086%
|
|
Глюкоза
|
1%
|
|
Эпителий переходный
|
2 - 4 в п/з
|
|
Лейкоциты
|
0 - 1 в п/з
|
|
Эритроциты неизмененные
|
1 - 2 в п/з
|
|
Цилиндры гиалиновые
|
0 - 1 в п/з
|
Кровь на RW, ВИЧ
отрицательный
Рентгенограмма грудной клетки
На рентгенограмме в прямой и боковой проекциях отчётливо видно низкое
расположение купола диафрагмы, увеличение ретростернального пространства (в
боковой проекции), увеличение переднее - заднего размера грудной полости
(бочкообразная грудная клетка), гиперпрозрачность лёгочных полей, усиление
лёгочного рисунка, уплощение диафрагмы, расширение прикорневых артерий и
уменьшение числа и калибра лёгочных сосудов в периферических зонах.
ЭКГ от 16.12.2013
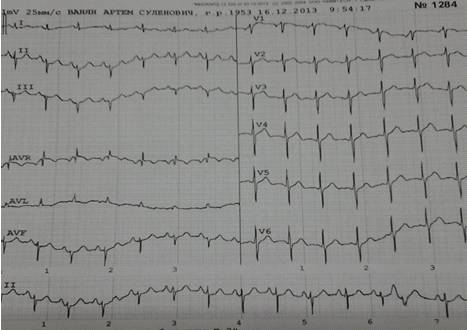
ЧСС=111 уд/мин
Инд. Сок. - 13,4
PQ=
0,112с
P=
0,094с
QRS=
0,07с
QT=
0,309с
СП ув. на 7% (0,27)
Заключение:
Синусовая тахикардия
Наджелудочковая экстрасистолия с аберрантным проведением
Гипертрофия правого предсердия
в отв. II AVF зубец P
острый
Гипертрофия правого желудочка
Спирография и тест на обратимость от 16.02.2007
ЖЕЛ = 2,06
ФЖЕЛ = 2,29 (49%)
ОФВ1 = 0,49 (13%) после бронхолитика увеличилась на 18%
ОФВ1/ФЖЕЛ = 21,2.
Обратимость 5%, ниже 15% следовательно процесс не обратимый и
подтверждает, что у больного ХОБЛ.
Завершение дифференциальной диагностики
Метод идентификации
После проведения лабораторных исследований можно провести следующий этап
дифференциальной диагностики, подтвердить или опровергнуть диагноз. Повышение
СОЭ (21 мм/ч), фибриногена (7,77 г/л) указывает на воспалительную реакцию в
организме. В заключении рентгенограммы грудной клетки даны признаки эмфиземы
легких: в прямой и боковой проекциях отчётливо видно низкое расположение купола
диафрагмы, увеличение ретростернального пространства (в боковой проекции),
увеличение переднее - заднего размера грудной полости (бочкообразная грудная
клетка). На ЭКГ отчетливо видны признаки легочного сердца: гипертрофия правого
предсердия и желудочка. Прирост ОФВ1 <15% свидетельствует о необратимости
бронхиальной обструкции. Данные результаты лабораторных и инструментальных
методов исследования подтверждают диагноз.
Метод исключения
1. Пневмония.
Нейтрофильный лейкоцитоз - частый признак бактериальной пневмонии, у больного
не обнаружен. На рентгенограмме затемнения без четких контуров у пациента не
обнаружено. На ЭКГ показаны признаки легочного сердца - гипертрофия правых
отделов, что нехарактерно при пневмонии. Прирост ОФВ1 <15% свидетельствует о
необратимости бронхиальной обструкции, для пневмонии данный признак не
характерен. На основании вышеизложенного диагноз пневмония необходимо
исключить.
2. Хронический бронхит. На рентгенограмме выявлены признаки расширения прикорневых артерий, что
подтверждает наличие легочного сердца. На ЭКГ также показаны признаки легочного
сердца - гипертрофия правых отделов, что нехарактерно при бронхите. Прирост
ОФВ1 <15% свидетельствует о необратимости бронхиальной. На основании
вышеизложенного диагноз хронический бронхит необходимо исключить.
3. Рак легких. На
рентгенаграммах при раке легких видны объемные образования, сужения и
неровность контуров бронхов, инфильтрация паренхимы, что нехарактерно для
рентгенограммы больного. На основании вышеизложенного диагноз рак легких
необходимо исключить.
. Этиология болезни
1. Вредные
привычки: курение и т.д.
2. Длительное
воздействие аэрополютантов: (пыль; химические полютанты - пары кислот, щелочей;
промышленные полютанты - SO2, NO2, черный дым.)
3. Экологические
факторы - загрязнение воздуха в атмосфере и помещениях (черный дым - SO2, дым от приготовления пищи и
органического топлива и др.).
4. Наследственная
предрасположенность (дефицит ингибиторов эластазы нейтрофилов -
альфа-1-антитрипсина, альфа-1-антихи-мотрипсина, альфа-2-макроглобулина.).
Вклад этой причины в возникновение ХОБЛ значительно меньше, чем курения.
Дефицит альфа-1-антитрипсина ведет к эмфиземе, ХОБЛ и формирование
бронхоэктазов.
5. Частые
воспалительные заболевания органов дыхания в раннем детстве, малый вес при
рождении. Существуют разные точки зрения на этиологическую значимость
микроорганизмов при ХОБЛ, но участие инфекции в механизме развития ХОБЛ и
возникновения обострений неоспоримо.
Клинический диагноз
ХОБЛ, эмфизематозный тип, среднетяжелое течение (стадия II), обострение. ДН II, хроническое легочное сердце в
стадии компенсации.
Дата 10.01. 2013 Куратор П.Ю. Исайкин____________
Течение болезни
.12.2013
Состояние относительно удовлетворительное, температура тела - 36,5.
Жалобы на кашель с отхождением небольшого количества мокроты, экспираторную
одышку, умеренные отеки нижних конечностей. Голосовое дрожание симметричное,
двустороннее ослабление. При перкуссии на симметричных участках грудной клетки
отмечается перкуторно коробочный звук. В легких дыхание ослабленное
везикулярное, в лёгких выслушиваются хрипы больше в нижних отделах. При
аускультации сердца: ритм правильный, тоны ясные, шумов нет, акцент II тона над легочной артерией. Пульс 78
уд.в мин. АД - 130 и 95 мм.рт.ст. Живот мягкий, безболезненный, нижний край
печени выступает из под реберной дуги на 1,5 см, селезенка не увеличена.
Мочеиспускание свободное безболезненное. Стул регулярный.
.12.2013
Состояние относительно удовлетворительное, температура тела - 36,8.
Жалобы на кашель с отхождением небольшого количества мокроты, экспираторную
одышку, умеренные отеки нижних конечностей. Голосовое дрожание симметричное,
двустороннее ослабление. При перкуссии на симметричных участках грудной клетки
отмечается перкуторно коробочный звук. В легких дыхание ослабленное
везикулярное, в лёгких выслушиваются хрипы больше в нижних отделах. При
аускультации сердца: ритм правильный, тоны ясные, шумов нет, акцент II тона над легочной артерией. Пульс 90
уд.в мин. АД - 140 и 90 мм.рт.ст. Живот мягкий, безболезненный, нижний край
печени выступает из под реберной дуги на 1,5 см, селезенка не увеличена.
Мочеиспускание свободное безболезненное. Стул регулярный.
.12.2013
Состояние относительно удовлетворительное, температура тела - 36,4.
Жалобы на кашель с отхождением небольшого количества мокроты, экспираторную
одышку, умеренные отеки нижних конечностей. Голосовое дрожание симметричное,
двустороннее ослабление. При перкуссии на симметричных участках грудной клетки
отмечается перкуторно коробочный звук. В легких дыхание ослабленное
везикулярное, в лёгких выслушиваются хрипы больше в нижних отделах. При
аускультации сердца: ритм правильный, тоны ясные, шумов нет, акцент II тона над легочной артерией. Пульс 87
уд.в мин. АД - 130 и 80 мм.рт.ст. Живот мягкий, безболезненный, нижний край
печени выступает из под реберной дуги на 1,5 см, селезенка не увеличена.
Мочеиспускание свободное безболезненное. Стул регулярный.
Заключительный эпикриз
Больной Ванян Артем Суренович, 60 лет. Пребывание в стационаре с
23.12.2013 по 6.01.2013.
Клинические диагноз: ХОБЛ, эмфизематозный тип, среднетяжелое течение
(стадия II), обострение. ДН II, хроническое легочное сердце в
стадии компенсации. хронический обструктивный
болезнь легкое
Результаты дополнительных методов исследования:
Рентгенограмма грудной клетки.
На рентгенограмме в прямой и боковой проекциях отчётливо видно низкое
расположение купола диафрагмы, увеличение ретростернального пространства (в
боковой проекции), увеличение переднее - заднего размера грудной полости
(бочкообразная грудная клетка), гиперпрозрачность лёгочных полей, усиление
лёгочного рисунка, уплощение диафрагмы, расширение прикорневых артерий и
уменьшение числа и калибра лёгочных сосудов в периферических зонах.
ЭКГ от 16.12.2013
Синусовая тахикардия
Наджелудочковая экстрасистолия с аберрантным проведением
Гипертрофия правого предсердия
в отв. II AVF зубец P
острый
Гипертрофия правого желудочка
Спирография и тест на обратимость от 16.02.2007
Обратимость 5%, ниже 15% следовательно процесс не обратимый и
подтверждает, что у больного ХОБЛ.
Лечение: Стол № 10 с ограничением поваренной соли и воды, ингаляционная
терапия, фенотерол, флуимуцил, преднизолон, цефалексин.
Прогноз условно неблагоприятный, заболевание является неуклонно, медленно
прогрессирующим, трудоспособность по мере развития заболевания стойко
утрачивается. Адекватное лечение лишь значительно замедляет развитие
заболевания, вплоть до периодов стойкой ремиссии в течение нескольких лет, но
не устраняет саму причину развития заболевания, и сформировавшиеся
морфологические изменения.
Рекомендации для лечения больного после выписки из стационара:
Не курить. Настои и отвары растительных отхаркивающих термопсис, алтей,
багульник по 50 мл каждые 3 часа и дозированные инголяторы - беродуал.
Дата 10.01. 2013 Куратор П.Ю. Исайкин_______________