Современные тенденции эпидемического процесса трансмиссивных природноочаговых инфекций
Современные
тенденции эпидемического процесса трансмиссивных природноочаговых инфекций
В.К. Ястребов, Омский НИИ природноочаговых инфекций
С начала 1990-х годов отмечается резкое и устойчивое повышение
уровня заболеваемости населения облигатно-трансмиссивными природноочаговыми инфекциями
в Российской Федерации: клещевым энцефалитом (КЭ), клещевым риккетсиозом (КР), клещевым
боррелиозом (КБ), что обусловлено как природными, так и социальными факторами. К
числу природных факторов относятся резкая активизация природных очагов этих инфекций,
расширение ареалов иксодовых клещей как следствие антропогенного воздействия на
экосистемы, возрастание численности диких млекопитающих - прокормителей клещей.
Причины возрастания степени эпидемического проявления природных очагов требуют всестороннего
объяснения, включая изучение роли биологических и абиотических факторов. Из последних
следует учитывать влияние потепления климата. При этом на региональном уровне (Красноярский
край) прослеживается корреляция между возрастанием уровня заболеваемости КЭ и повышением
среднегодовой температуры воздуха [1]. Одним из факторов, благоприятных для существования
клещей, является повышение увлажненности, обусловленной строительством водохранилищ.
Среди социальных факторов, приведших к возрастанию интенсивности контактов населения
с клещами, необходимо отметить значительное увеличение количества личного легкового
автотранспорта, выездов в леса, расширение индивидуального садоводства и огородничества
и т.д. В результате таких изменений возрос риск заражения населения возбудителями
трансмиссивных инфекций.

Рис.1. Динамика заболеваемости КЭ за 1950 - 1996 гг. и
КР за 1979 - 1996 гг. в РФ и трендовые линии
Важно отметить, что возрастание заболеваемости КЭ отмечается
не только в России, но и в Беларуси, Литве, Латвии, Эстонии и даже в Крыму, до
80-х годов считавшемся свободным от циркуляции вируса КЭ, в Словакии [2,3,4]. Указанные
территории можно рассматривать в качестве "контрольных", поскольку там
никогда не проводились крупные противоклещевые обработки акарицидами. Следовательно,
объяснить повышение заболеваемости КЭ только лишь тем, что в ранее обработанных
очагах (в Западной Сибири, на Урале, в Поволжье и др.) произошло восстановление
активности природных очагов, представляется односторонним. Очевидно, сказывается
влияние комплекса факторов, обусловивших повышение заболеваемости КЭ как на территориях,
подвергавшихся акарицидным обработками, так и в регионах, где они никогда не проводились.
При этом одной из важных причин осложнения ситуации по КЭ является значительное
снижение объемов специфической профилактики.
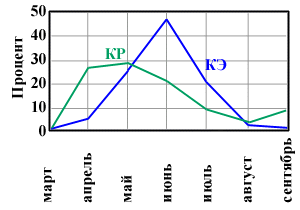

Рис.2. Сравнительная динамика сезонности заболеваний КР
и КЭ в республике Алтай
Рис.3. Сравнительная динамика сезонности заболеваний КР
и КЭ в Хабаровском крае
В пользу влияния факторов, сказывающихся в глобальном масштабе,
свидетельствует и возрастание заболеваемости риккетсиозами группы клещевой пятнистой
лихорадки в США и других странах дальнего зарубежья [5,6]. Нами проведено выявление
параллелей и черт отличия эпидемического процесса КЭ, КР и КБ, основанное на принципах
сравнительной эпидемиологии [7,8].
Анализ показателей заболеваемости КЭ за 47 лет показывает,
что с 1950 по 1996 гг. в РФ регистрировалось от 609 до 10298 заболеваний этой инфекцией.
Интенсивный показатель заболеваемости КЭ на 100 тыс. чел. населения за этот период
возрос с 0,7 до 6,9, т.е. в 9,8 раза.
В динамике заболеваемости КЭ (рис. 1) выделяются два наиболее
значительных подъема: 1952-1964 гг. [9] и 1984-1996 гг. Второй период является самым
затяжным и характеризуется все более высокими показателями: на него приходится
39,9 % от суммарного числа случаев КЭ за 47 лет. КЭ регистрируется на 46 административных
территориях РФ, в том числе на 18 территориях Сибири и Дальнего Востока. Причем
на этот большой регион приходилось до 61,1% от всех заболеваний КЭ в РФ, в том числе
на Западную Сибирь - до 37,4% . Интенсивный показатель заболеваемости КЭ в
1986-1994 гг. в Западной Сибири возрос с 7,0 до 12,1, в Восточной Сибири с 4,5 до
13,2, на Дальнем Востоке с 0,9 до 3,3. Показатель заболеваемости КЭ в Западной Сибири
в последние годы в 2,3-3,2 раза превышал таковой по РФ. В Омской области показатель
заболеваемости КЭ в 1988-1996 гг. находился в пределах 2,4-5,8%.
КР регистрируется на 15 административных территориях Сибири
и Дальнего Востока, причем показатель заболеваемости этой инфекцией повысился с
0,2 в 1979 г. до 1,6 в 1995 г., т.е. в 8 раз (более ранних официальных данных нет).
Сравнение многолетней динамики заболеваемости КЭ и КР показывает,
что в 1980-90-е годы отмечается совпадение периодов подъема заболеваемости обеими
инфекциями. Последнее еще раз свидетельствует в пользу влияния общих факторов, приведших
к активизации природных очагов различных инфекций, отличающихся не только возбудителями,
видами клещей-переносчиков, но и территориальным распространением.
Трендовая линия (линия тенденции) носит повышающийся характер
как при КЭ, так и при КР, тогда как за более короткий период (1952-1969 гг.) по
данным Л.М. Ивановой [10], эта линия при КЭ была практически параллельна оси абсцисс
с некоторым снижением к концу периода.
Регистрация КБ введена с 1992 г. и ежегодно число заболеваний
увеличивается, а показатель возрос в РФ с 0,7 в 1991 г. до 5,4 в 1996 г., т.е. в
7,7 раза.
Помимо описанной тенденции к росту заболеваемости, общим
для всех трех инфекций является большая доля городских жителей в суммарном числе
больных, высокая доля детей, наличие региональных особенностей сезонности и т.д.
В частности, при КЭ на долю горожан приходилось 65-74,7 % от общей суммы заболевших
в РФ. При КР преобладали сельские жители, а горожан было меньше половины - 44,2
% , а при КБ - 82,5-85% .
При сложившемся на 01.01.96 соотношении численности сельского
и городского населения в РФ 1:2,7 соотношение числа больных КЭ сельских жителей
к городским в 1991-1996 гг. составляло от 1:1,9 до 1:2,9, при КР от 1:0,6 до
1:0,7, а при КБ в 1995-1996 гг. 1:3,7.
В Западной и Восточной Сибири доля горожан при КР в
1,7-2,4 раза ниже, чем при КЭ, а на Дальнем Востоке эти показатели сходны.
Преобладание в структуре заболевших городских или сельских
жителей объясняется как природными, так и социальными факторами. Ряд крупных городов
Сибири и Урала расположен в непосредственном окружении очаговых территорий с высоким
риском заражения КЭ, что и обусловливает большую долю горожан при этой инфекции.
Природные очаги КР приурочены в основном к сельской местности, отсюда и преобладание
сельских жителей среди заболевших этой инфекцией, в том числе среди детей: показатель
заболеваемости сельских детей в 6 раз выше, чем среди городских детей. В
1991-1996 гг. показатели заболеваемости КР в РФ среди сельских жителей в
3,5-4,6 раза превышали таковые среди горожан (см.таблицу), а доля сельских жителей
среди больных была в среднем в 1,4 раза выше доли городских.
В те же годы показатели заболеваемости КЭ сельских жителей
существенно не отличались от таковых среди городских, на фоне значительного преобладания
доли последних. Максимальная разница этих показателей в 1,1-1,4 раза наблюдалась
лишь в 1995-1996 гг.
На долю детей при КЭ приходилось 21-23% , а при КР
28-35% , хотя интенсивность заболеваемости среди детей была выше в 1,8-4 раза при
КЭ. Показатель заболеваемости КЭ сельских детей лишь в 1,3 раза был выше, чем среди
городских.
Региональные особенности сезонного распределения заболеваний
этими инфекциями сводятся к следующему. Эпидемический сезон КР в горно- степных
нутталлиевых очагах в Сибири начинается в среднем на 1 месяц раньше эпидемического
сезона КЭ в персулькатусных лесных очагах. Если сравнить две крайние точки в Сибири
и на Дальнем Востоке, то в республике Алтай максимум заболеваний КР отмечается в
мае, а в Хабаровском крае - в июле (см. рис. 2, 3). В республике Алтай эпидемический
сезон КЭ начинается в марте, высокие показатели наблюдаются в мае, максимум в июне.
В Хабаровском крае эпидемический сезон начинается в апреле, максимум приходится
на июнь и июль. Для этой территории характерен самый продолжительный эпидсезон
- 7-8 месяцев (до октября-ноября). Для юга Западной Сибири (Горный Алтай) свойственно
наиболее раннее, по сравнению с другими регионами Сибири и Урала, начало эпидемического
сезона и его окончание в августе. На Западном Урале (Пермская область) эпидемический
сезон охватывает 6 месяцев - с апреля по сентябрь с максимумом в июне (40,4% ) и
июле (33,8% ).Наличие единого переносчика КЭ и КБ - таежного клеща - определяет
не только синхронность сезонности этих двух инфекций, но и совпадение их нозоареалов,
а также существование сочетанных очагов. Принципиальные отличия КЭ и КР заключаются
в дифференциации очаговых территорий, которая отмечается не только в общем взаимоотношении
нозоареалов, но и в особенностях локализации отдельных частей нозоареалов с различной
степенью эпидемической опасности. Установлено, что эпидемиологические зоны различной
степени риска заражения КЭ и КР образуют несколько вариантов соотношений - от обратно
противоположной их характеристики до совпадения зон риска той и другой инфекции.
Однако для оптимума нозоареала КР характерно преобладание обратной зависимости:
зоны высокого риска заражения КР представляют собой зоны низкого риска заражения
КЭ и наоборот. Отдельные участки очаговых территорий отличаются сочетанностью очагов
2-3 инфекций: Северный Алтай, Западно-Саянский и Восточно-Саянский участки и др.,
что нужно учитывать при диагностике и профилактике заболеваний.
|
Инфекции
|
Население
|
Годы
|
|
1991
|
1992
|
1993
|
1994
|
1995
|
1996
|
|
КР
|
сельское
|
2,2
61,4
|
2,9
61,2
|
2,3
58,0
|
3,2
57,7
|
3,7
63,0
|
3,1
57,8
|
|
городское
|
5,0
38,6
|
0,7
38,8
|
0,6
42,0
|
0,9
42,3
|
0,8
37,0
|
0,8
42,2
|
|
КЭ
|
сельское
|
3,7
27,5
|
4,7
29,5
|
4,8
25,3
|
3,9
27,5
34,4
|
7,6
29,9
|
|
городское
|
3,5
72,5
|
4,1
70,5
|
5,2
74,7
|
3,8
72,5
|
3,6
65,6
|
6,7
70,1
|
|
КР
|
дети
|
1,5
35,4
|
1,7
34,8
|
1,2
30,5
|
2,09
33,5
|
2,0
32,0
|
1,97
28,1
|
|
КЭ
|
дети
|
3,3
21,5
|
4,3
23,1
|
4,9
22,5
|
3,7
22,5
|
3,6
22,3
|
7,3
21,9
|
|
Примечание
|
x x - Показатель на 100 тыс.
чел. населения
y y - Процент
|
Показатели заболеваемости КР и КЭ среди городского и сельского
населения и детей до 14 лет по РФ
Сравнительные аспекты инфекций выявляются при рассмотрении
последствий антропогенной трансформации окружающей среды, а вместе с ней и природных
очагов. В этом случае претерпевают заметные изменения нозоареалы инфекций вследствие
повышения или понижения риска заражения в отдельных регионах, профессиональная и
социальная структура заболевших. Для своевременного выявления изменений степени
эпидемической активности природных очагов трансмиссивных инфекций необходимо обеспечить
постоянный мониторинг природных очагов. Конечной целью анализа полученной экологической
и эпидемиологической информации является последовательное интегрирование: типизация
природных очагов, эпидемиологическое районирование, разработка эпидемиологических
прогнозов, на основе которых оптимизируются меры профилактики. В современных условиях
для снижения заболеваемости населения КЭ необходимо значительно увеличить объемы
вакцинации угрожаемых контингентов населения, а также рекомендовать более широкое
использование новейших репеллентов.
Список литературы
Хазова Т.Г. // Природноочаговые болезни человека. Республиканский
сборник научных работ. Омск, 1996. С. 34-36.
Самойлова Т.И., Веденьков А.Л., Корзан А.И. и др. // Международная
научная конференция "Вирусные, риккетсиозные и бактериальные инфекции, переносимые
клещами: Тез. докл. Иркутск, 1996. С. 13-14.
Маркешин С.Я., Евстафьев И.Л., Ковин В.В., Евстратов Ю.В.
// Мед. паразитол. 1992. N 4.-С.
34-37.
Minar J. // Cs. epidemiol., microbiol.,
immunol. 1992. 41. N 6. C. 366-371.
Бюллетень Всемирной организации здравоохранения. 1993.
Т.71. N 3/4. C. 8-11.
Александров Е., Теохарова М., Камаринчев Б., Руневская
П. и др. // Инфектология. 1995. 32. N 3. С. 12-16.
Ястребов В.К. // Проблемы социальной гигиены и история
медицины. 1995. N 5. С. 16-19.
Ястребов В.К. // Международная научная конференция
"Вирусные, риккетсиозные и бактериальные инфекции, переносимые клещами":
Тез. докл., Иркутск. 1996. С. 75-76.
Иванова Л.М. // Мед. паразитол. 1982. N 3. С. 3-7.
Иванова Л.М. // Автореф. Дис. ... канд. мед. наук. М.,
1969. 35 с.
Для подготовки данной работы были использованы материалы
с сайта http://www.omsu.omskreg.ru/