Хроническая ревматическая болезнь сердца. Митральный, аортальный и трикуспидальный порок
Государственное Бюджетное
Общеобразовательное Учреждение Высшего Профессионального Образования «Самарский
Государственный Медицинский университет» Министерства Здравоохранения и
Социального Развития Российской Федерации
Кафедра факультетской терапии
ИСТОРИЯ БОЛЕЗНИ
Клинический диагноз
Основное заболевание: Хроническая
ревматическая болезнь сердца. Митральный, аортальный и трикуспидальный порок
сердца. Недостаточность митрального клапана 2 ст., аортального клапана 1 ст. и
трикуспидального клапана 2 ст..
ИБС. Стабильная стенокардия
напряжения 3 ф.к.
Осложнения основного заболевания:
Вторичный кардиогенный цирроз
печени, ст. декомпенсации, синдром портальной гипертензии, асцит.
Хроническая сердечная
недостаточность II
Б ст. NYHA
III ф.к.
Сопутствующие заболевания:Хронический
тонзиллит, декомпенсированная форма - рецидивы ангин.
Куратор:
студентка 422 группы
лечебного
факультета Маркелова М. А.
Самара 2015
год
Данные расспроса
больного
Паспортная часть
Ф.И.О.: ____
Дата поступления:
17.11.15
Дата курации:19.11.15
Пол: женский
Возраст: 78 лет
(23.11.1936)
Место работы:
пенсионерка
Постоянное место
жительства: г.Самара, ____
Доставлен в
стационар по направлению учреждения: ГБУЗ СОСАМАРСКАЯ СТАНЦИЯ СКОРОЙ
МЕДИЦИНСКОЙ ПОМОЩИ.
Диагноз
направившего учреждения: Алкогольный цирроз печени.
Клинический
диагноз:
Основное
заболевание: Хроническая ревматическая болезнь сердца. Митральный, аортальный и
трикуспидальный порок сердца. Недостаточность митрального клапана 2 ст.,
аортального клапана 1 ст. и трикуспидального клапана 2 ст..
ИБС. Стабильная
стенокардия напряжения 3 ф.к.
Осложнения
основного заболевания:
Вторичный
кардиогенный цирроз печени, ст. декомпенсации, синдром портальной гипертензии,
асцит.
Хроническая
сердечная недостаточность II
Б ст. NYHA
III ф.к.
Сопутствующие
заболевания:Хронический тонзиллит, декомпенсированная форма - рецидивы ангин.
Жалобы,
предъявляемые больным на момент поступления
На момент
поступления больная предъявляла жалобы на увеличение живота в объеме, общую
слабость, отеки на ногах, одышку в покое в положении лежа, на ощущение
сердцебиения, сухой кашель.
Жалобы,
предъявляемые на момент курации
На момент курации
больная предъявляла жалобы на увеличение живота в объеме, общую слабость,
тошноту, одышку при ходьбе.
История настоящего
заболевания(anamnesismorbi)
Считает себя
больной с октября 2015 года, когда впервые возникло увеличение живота в объеме.
Был поставлен диагноз цирроз печени в стадии декомпенсации; лечилась
амбулаторно и в стационаре в ОТДЕЛЕНИИ ВОП № 2 ГБУЗ СО «СГП № 10 СОВЕТСКОГО
РАЙОНА»; последняя госпитализация была в октябре 2015 года. 17.11.15 состояние
резко ухудшилось, возникло увеличение живота в объеме, отеки на ногах. Больная
вызвала бригаду СМП. Бригада СМП предприняла следующие мероприятия по лечению:
Аспаркам - 10,0 - внутривенно, Фуросемид - 4,0 - внутривенно.
Далее больная была
госпитализирована ГБУЗ СО «Самарская городская больница №6».
История жизни (anamnesis
vitae)
Больная родилась в
Воронеже, в полной семье, была третьим ребенком. Росла и развивалась
соответственно полу и возрасту, от сверстников в развитии не отставала. В школу
пошла в 7 лет. Окончила ПГУТИ. Работать начала с 22 лет .
Работала инженером
на заводе ЦСКБ «Прогресс» в течение 35 лет. Условия труда удовлетворительные.
Семейное положение
- вдова. Имеет 1 ребенка. Жилищные условия удовлетворительные, соответствуют
норме (со слов больной).
Больная отмечает
частые рецидивы ангины, не менее двух в год, начавшиеся в возрасте 14 лет.
Качественный и
количественный состав пищи близок к нормам
адекватного
питания. Режим питания соблюдается. На свежем воздухе пребывает часто, занятия
физической культурой отсутствуют.
Вредные привычки
(курение, употребление алкоголя, употребление наркотиков) отрицает.
Менструации с 15
лет, регулярные. Больная имела 5 беременностей.
Было 4 аборта.
Родила 1 ребенка, состояние здоровья удовлетворительное.
Аллергологический
анамнез
Наличие
аллергических реакций больная отрицает.
Трансфузиологический
анамнез
Гемотрансфузий не
проводилось.
Перенесенные ранее
заболевания, травмы и операции
Больная отмечает
частые рецидивы ангин в анамнезе.
В феврале 2014 года
диагностирована катаракта обоих глаз. В феврале 2014 была выполнена одна
операция, в августе 2015 две операции по поводу катаракты.
Туберкулез,
венерические заболевания, СД, ВИЧ-инфекцию отрицает.
Семейный анамнез
Мать умерла в
возрасте около 40 лет от рака желудка.
Отец умер в 74 года
от инсульта.
Близкие
родственники больной туберкулезом не болели. По психическим, эндокринным
заболеваниям, включая сахарный диабет, наследственность не отягощена.
Данные осмотра
больного
Общий вид больного
Общее состояние
больной средней тяжести. Положение активное. Сознание ясное. Выражение лица
нормальное. Температура 36,5 градусов по Цельсию. Вес 59 кг, рост 157 см.
Кожные покровы
Цвет: желтушный.
Тургор и эластичность кожи - снижены. Подкожные излияния отсутствуют. Влажность
понижена. Высыпаний не отмечается. На передней брюшной стенке имеются
послеоперационные раны после дренирования брюшной полости.
Слизистые оболочки
Цвет
бледно-розовый. Высыпания отсутствуют. Налеты на миндалинах, мягком небе,
небных дужках и задней стенке глотки отсутствуют.
Подкожная клетчатка
Подкожно-жировой
слой развит слабо. Жироотложение по женскому типу. Толщина кожной складки под
лопаткой 1 см, на передней брюшной стенке 1,5 см. На ногах пастозность
отсутствует.
Пальпируются
подчелюстные и передние шейные лимфатические узлы. Они однородной консистенции,
не спаяны с окружающими тканями, безболезненны.
Телосложение, осанка
и походка правильные. Мускулатура развита слабо, тонус понижен. Атрофии,
контрактуры отсутствуют. При пальпации болезненность мышц не наблюдается.
Кости без
деформаций.
Конфигурация
суставов правильная. Гипертермия отсутствует. Движения активные, их объем
сохранен.
Анатомические и
функциональные длины совпадают на обеих конечностях.
Нервная система
Обоняние, вкус
сохранены. Глазные щели без изменений, глазные яблоки подвижны. Корнеальный и
глоточный рефлексы сохранены. Глотание, речь, чтение и письмо сохранены.
Походка обычная.
Движения скоординированы. В позе Ромберга устойчива.
Гиперкинезы
отсутствуют.
Кожные и
сухожильные рефлексы симметричны, хорошо выражены. Патологические рефлексы
отсутствуют.
Нарушения
поверхностной и глубокой чувствительности отсутствуют.
Менингеальные
симптомы отрицательны.
Органы дыхания
Голос не осиплый,
носовое дыхание свободное, не нарушено.
Форма грудной
клетки правильная, астеническая, без искривлений, симметричная. Над- и
подключичные пространства выражены хорошо. Ширина межреберных промежутков - 1,7
см, они не сглажены. Положение лопаток: нормальное прилегание. Движения грудной
клетки при дыхании равномерные, симметричные. Тип дыхания - грудной. Дыхание
поверхностное. Частота дыхательных движений в минуту - 25. Одышка - смешанная.
Болезненность при
пальпации грудной клетки отсутствует. Голосовое дрожание симметрично,
равномерно. Трение плевры на ощупь отсутствует.
Окружность грудной
клетки на уровне сосков:
При спокойном
дыхании: 144 см
При глубоком вдохе:
147 см
При глубоком
выдохе: 142 см
Перкуссия легких в
вертикальном положении:
Данные
сравнительной перкуссии определяется одинаковый легочный тон с обеих сторон. Данные
топографической перкуссии:
Нижние
границы лёгких:
|
Топографическая линия
|
Правое лёгкое
|
Левое лёгкое
|
|
l.
parasternalis
|
Верхний
край VI ребра
|
IV ребро
|
|
l.
mediaclavicularis
|
VI ребро
|
VI ребро
|
|
l.
axillaris anterior
|
VII ребро
|
VII ребро
|
|
l.
axillaris media
|
VIII ребро
|
VIII ребро
|
|
l.
axillaris posterior
|
IX ребро
|
IX ребро
|
|
l.
scapularis
|
X ребро
|
X ребро
|
|
l.
paravertebralis
|
Уровень остистого отростка XI грудного
позвонка
|
Уровень остистого отростка XI грудного
позвонка
|
Подвижность
нижнего края лёгких
|
Топографическая линия
|
Правое лёгкое
|
Левое лёгкое
|
|
Вдох
|
Выдох
|
Вдох
|
Выдох
|
|
l.
mediaclavicularis
|
2 см
|
2 см
|
2 см
|
2 см
|
|
l.
axillaris media
|
3,5 см
|
3,5 см
|
3,5 см
|
3,5 см
|
|
l.
scapularis
|
2 см
|
2 см
|
2 см
|
2 см
|
Высота
стояния верхушек лёгких
Левое лёгкое
|
|
Спереди
|
3 см выше
ключицы
|
3 см выше
ключицы
|
|
Сзади
|
На уровне остистого
отростка VII шейного
позвонка
|
На уровне остистого
отростка VII шейного
позвонка
|
Аускультация
лёгких:
Дыхание
везикулярное ослабленное. Шум трения плевры, шум плеска не выслушиваются.
Бронхофония равномерная, симметричная с обеих сторон.
Органы
кровообращения
При осмотре
выпячивание области сердца, видимая пульсация отсутствуют. Левожелудочковый
толчок не пальпируется. Правожелудочковый толчок не пальпируется. Сердечное
дрожание, шум трения перикарда отсутствуют.
Перкуссия сердца:
Границы
относительной тупости сердца:
Правая - в IV
межреберье на 1,5 см кнаружи от правого края грудины
Верхняя - III
ребро по левой окологрудинной линии
Левая: в Vмежреберье
по левой среднеключичной линии
Ширина сосудистого
пучка составляет 5 см.
Набухание и
пульсация шейных вен отсутствуют. Шум «волчка» не выслушивается.
Аускультация
сердца: Тоны сердца тихие. I
и II тоны ослаблены.
Вслушивается патологический III
тон в диастолу. Выслушивается голосистолический шум в точке аускультация
митрального клапана. Выслушивается диастолический шум в точке Боткина-Эрба.
Выслушивается систолический шум в точке мечевидного отростка грудины.
Определяется симптом Риверо-Карвалло. Ритм сердца правильный. ЧСС = 80 уд./мин.
Исследование
артерий:
Видимой пульсации
артерий нет. Пульс 80 уд./мин. Дефицита пульса нет. Пульс на лучевых артериях
симметричен на обеих руках, малого наполнения и напряжения. Пульс малой
величины. По форме скорый. Форма артерий правильная. Капиллярный пульс
отсутствует. Симптомы Мюссе и «червячка» отрицательны. АД на левой и правой
верхних конечностях 115 и 70 мм. рт. ст.
Аускультация
артерий: двойной тон Траубе, двойной шум Виноградова-Дювуазье не выслушиваются.
Органы пищеварения
Полость рта
санирована, имеется налет на языке. Живот резко увеличен в объеме вследствие
скопления жидкости в брюшной полости. Видимая перистальтика, грыжевые
выпячивания отсутствуют. Пупок втянутый. Подкожные вены не расширены.
Проверка симптомов
Менделя, Щеткина-Блюмберга затруднена (асцит).
Глубокая пальпация
затруднена (асцит). Перкуторно определяется свободная жидкость в брюшной
полости. Стул оформленный, регулярный, коричневого цвета (со слов больной).
Гепато-лиенальная
система
Печень при
пальпации безболезненна, не увеличена, не выступает из-под края реберной дуги.
Размеры печени по
Курлову:
Первый прямой - 9
см
Второй прямой - 8
см
Третий косой - 7см
Френикус симптом -
отрицательный. Пальпация точки желчного пузыря, холедохо-панкреатической зоны,
проверка симптома Ортнера, Курвуазье затруднены (асцит). Пальпация
эпигастральной точки, акромиальной точки - безболезненны.
Пальпация селезенки
затруднена (асцит).
Органы
мочевыделения
При осмотре
поясничной области припухлостей не обнаружено, цвет кожных покровов желтушный.
Почки в горизонтальном и вертикальном положении, не пальпируются. Определение
напряженности мышц в области мочевого пузыря, болезненности в мочеточниковых и
реберно-позвоночниковых точках, симптома Пастернацкого, диуреза затруднены
(асцит).
Эндокринная система
Щитовидная железа
при пальпации не увеличена, пальпируется перешеек, безболезненна. Глазные
симптомы гипертиреоза отсутствуют. Вторичные половые признаки развиты
соответственно полу и возрасту. Расстройств со стороны других органов
эндокринной системы не наблюдается.
Первый этап
дифференциального-диагнстического поиска
Метод идентификации
Предполагаем, что у
пациентки вторичный кардиогенный цирроз печени, сформировавшийся вследствие
пороков трикуспидального и митрального клапановна основании:
Жалоб: на общую
слабость, ощущение сердцебиения, увеличение живота в объеме, отеки на ногах, на
одышку в покое.
Анамнез: Больная
отмечает частые рецидивы ангины, не менее двух в год, начавшиеся в возрасте 14
лет. 17.11.15 состояние резко ухудшилось, возникло увеличение живота в объеме,
отеки на ногах.
Осмотра: Увеличение
живота в объеме, свободная жидкость в брюшной полости. Смещение левой границы
относительной тупости сердца на 0.5 см кнаружи от левой срединно-ключичной
линии. Смещение правой границы относительной тупости сердца на 1 см кнаружи.
Тоны сердца тихие. I и II
тоны ослаблены. Вслушивается патологический III
тон в диастолу. Выслушивается голосистолический шум в точке аускультация
митрального клапана. Выслушивается диастолический шум в точке Боткина-Эрба.
Выслушивается систолический шум в точке мечевидного отростка грудины.
Определяется симптом Риверо-Карвалло. Ритм сердца правильный. ЧСС = 80 уд./мин.
) Метод исключения
Ведущим
патологическим симптомом является асцит.
Острый
гломерулонефрит характеризуется следующими данными:
Жалобы на ощущение
озноба, головную боль, одышку, чувство жажды, отеки на лице и туловище,
увеличение живота в объеме, повышение АД, боли в поясничной области, уменьшение
количества мочи, изменение цвета мочи. (отсутствуют у больной)
При осмотре
болезненность при пальпации почек, положительный симптом Пастернацкого.
. Эхинококкоз печени
характеризуется следующими данными:
Жалобы на чувство
тяжести и тупые боли в правом подреберье, увеличение живота в объеме,
недомогание, снижение аппетита, частые и необъяснимые аллергические реакции.
В анамнезе
отмечаются периодические повышения температуры до субфебрильнгой, проявления
иммуносупрессии, тесный контакт с домашними животными(отсутствуют у больной).
При осмотре
отмечается гепатомегалия, флюктуация в области печени, симптом «дрожания
гидатид».
. Хронический
миелолейкоз характеризуется следующими данными:
Жалобы на слабость,
чувство тяжести и боли в левом подреберье, увеличение живота в объеме,
потливость по ночам, анорексию, субфебрильную температуру.
В анамнезе
обнаруживают частые инфекции, эпизоды тромбозов, повышенную
кровоточивость(отсутствуют у больной).
При осмотре
отмечаются петехиально-пятнистая микроциркуляторная кровоточивость,
множественные петехии, экхимозы; спленомегалия, гепатомегалия.
. Перитонит
характеризуется следующими данными:
Жалобы на общую
слабость, интенсивную боль в животе постоянного характера, увеличение живота в
объеме, ощущение озноба, сухость во рту, многократную рвоту.
В анамнезе
воспалительные заболевания органов брюшной полости, недавно перенесенные
хирургические вмешательства на органах брюшной полости.
При осмотре сухость
языка и ротовой полости, тахикардия, тахипноэ, повышение температуры до
фебрильных значений, болезненность передней брюшной стенки, положительный
симптом Щеткина-Блюмберга.
На данном
этапевторичный кардиогенный цирроз печени, сформировавшийся вследствие пороков
трикуспидального и митрального клапановявляется наиболее вероятным диагнозом
для пациента, но для уточнения следует провести лабораторные и инструментальные
исследования.
Предварительный
диагноз
жалоба
ревматический сердце
Основное заболевание:
Хроническая ревматическая болезнь сердца. Митральный, аортальный и
трикуспидальный порок сердца. Недостаточность митрального клапана 2 ст.,
аортального клапана 1 ст. и трикуспидального клапана 2 ст..
ИБС. Стабильная
стенокардия напряжения 3 ф.к.
Осложнения
основного заболевания:
Вторичный
кардиогенный цирроз печени, ст. декомпенсации, синдром портальной гипертензии,
асцит.
Хроническая
сердечная недостаточность II
Б ст. NYHA
III ф.к.
Сопутствующие
заболевания:Хронический тонзиллит, декомпенсированная форма - рецидивы ангин.
.Лабораторные
методы:
•Общий анализ
крови;
•Общий анализ мочи;
•Анализ крови (ИФА)
на вирусы гепатита;
• Анализ крови на
ВИЧ;
•Микрореакция на
сифилис;
•Биохимическое
исследование (общий белок, общий билирубин, глюкоза, амилаза, АЛАТ, АСАТ,
креатинин, мочевина, К, Са, хлориды, липидный профиль: общий холестерин,
триглицериды, ЛПНП, ЛПВП, тропонин I
и Т, КФК, КФК-МВ, миоглобин, фибриноген, СРБ, ЛДГ, ревматоидный фактор);
•Исследование
гормонов щитовидной железы (Т3, Т4)
.Инструментальные
методы
•Обзорная
рентгенография грудной клетки в прямой проекции;
•ЭКГ;
• ФГДС;
• ЭхоКГ;
УЗИ органов брюшной
полости;
.Консультация
хирурга;
.Консультация
гепатолога;
.Консультация
кардиолога;
Результаты
лабораторных исследований
.Лабораторные
методы
•Общий анализ крови
(от 18.11.2015)
Гемоглобин - 98 г/л
Эритроциты - 2,92
*1012
Гематокрит - 0,266
Лейкоциты - 3,5
*109
Гранулоциты - 1,7 *
109
П. - 1
С. - 59
М. - 9
Л. - 30
Э. - 1
Лимфоциты - 1,3
*109
Тромбоциты - 94*109
СОЭ - 19 мм/ч
•Общий анализ мочи
(от 19.11.2015)
КРВ - отрицательно
Белок -
отрицательно
Глюкоза -
отрицательно
Р.Н. - 6,0
Удельный вес -
1,016
Лейкоциты - 2 - 3
Эритроциты - 1 - 2
Эпителий - 2 - 4
•Микрореакция на
сифилис отрицательна
•Биохимическое
исследование (от 19.11.2015)
Общий билирубин -
20,6 ммоль/л
Общий белок - 68
г/л
Альбумин - 38 г/л
Фибриноген - 3,5
г/л
Протромбиновое
отношение - 0,89
Глюкоза - 4,8
ммоль/л
Креатинин - 79
ммоль/л
Мочевина - 10
ммоль/л
Тропонин I
- 0,29 нг/мл
Холестерин - 5,9
ммоль/л
АлАТ - 33 Е/л
АсАТ - 36 Е/л
• Анализ крови
(ИФА) на вирусы гепатита С - отрицательный
• Анализ крови на
ВИЧ - отрицательный
.Инструментальные
методы
УЗИ органов брюшной
полости. ПЕЧЕНЬ - контуры неровные, четкие, углы острые. Не увеличена: размеры
правой доли 63*107мм, смещена вниз асцитической жидкостью на 55 мм.
Эхогенность
диффузно повышена, эхоструктура однородная, патологических образований не
выявлено. Вороная вена расширена 14 мм. Сосудистый рисунок уплотнен. Печеночные
вены не расширены. Нижняя полая вена не расширена 17 мм.
Внутрипеченочные
желчевыводящие протоки не расширены.
ЖЕЛЧНЫЙ ПУЗЫРЬ - Не
увеличен - размерами 57*18 мм, полость анэхогенна, стенки равномерно утолщены
до 4мм, холедох не расширен - 5 мм.
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
- лоцируется, не увеличена: головка 22 мм, тело 13мм, хвост 25 мм, контур
ровный, четкий, эхогенность нормальная, структура однородная, очаговой
патологии не выявлено. Вирсунгов проток не расширен.
СЕЛЕЗЕНКА -
увеличена 113*70мм, контур ровный, четкий, эхогенность средняя, эхоструктура
однородная. Селезеночная вена в воротах селезенки варикозное изменена, диаметр
9 мм, расширена, кровоток снижен.
Свободная жидкость
в брюшной полости до диафрагмы.
ПОЧКИ - обычных
размеров, структуры и месторасположения, контуры ровные, четкие, подвижны.
Паренхима однородная. размеры 17-18мм. КМД сохранена. Полостная система не
расширена.
Область
надпочечников не изменена.
Мочевой пузырь не
заполнен.
ЗАКЛЮЧЕНИЕ: Цирроз
печени с признаками портальной гипертензии. Спленомегалия. Асцит.
ЭхоКГ:
Левый желудочек :
конечный
диастолический размер полости 5,0 см
конечный
систолический размер полости 3,8 см
фракция изгнания
59%
толщина задней
стенки в диастолу 1,1/1,6 см
Межжелудочковая
перегородка 1,0/1,6 см
Правый желудочек:
диастолический
размер 2,8 см
Митральный клапан:
стенки уплотнены,
диастолическое движение противоположное.
степень
регургитации Д(++)
Левое предсердие
3,8 см
Аорта: стенки
уплотнены, визуализация дуги аорты затруднена.
состояние створок -
уплотнены, регургитации нет, градиент давления 35 мм.рт.ст.
Легочная артерия:
ствол 2,6мм
Легочный клапан не
изменен
Градиент давления:
сист 4 мм.рт.ст. Степень регургитации Д(+)
фиброзное кольцо
2,0см, градиент давления 11 мм.рт.ст.
Трикуспидальный
клапан не изменен.
Градиент давления
сист 30 мм.рт.ст. Степень регургитации Д(++)
Систолическое
давление в правом желудочке 40 мм.рт.ст.
Наличие
перикардильного выпота нет
Заключение:
Дилатация левого и правого предсердий. Дилатация правого желудочка.
Относительная недостаточность МК 2 ст. и ТК 2 ст. Недостаточность АК 1 ст.
ЭКГ:

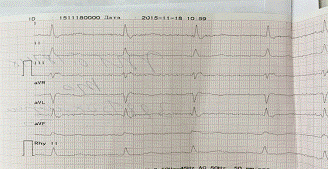
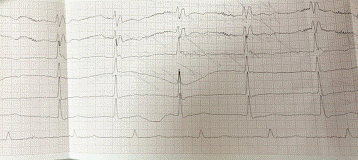
Ритм правильный
синусовый
ЧСС 79 уд/мин
Положение
электрической оси сердца: срединное
Продолжительность
Р: 0,12
Продолжительность РQ:
0,18
Продолжительность QRS:
1,35
Заключение:
Гипертрофия левого желудочка, БПНПГ, нарушение процессов деполяризации передней
стенки, верхушки сердца.
Лечение
Режим: палатный
Стол: №10
Rp.:
Sol. Lasixi
6,0. Kalii chloridi 4% - 5ml. Digoxini 0,025% - 1ml.S.
Внутривенно струйно, предварительно разбавив в
мл NaCl
0,9% 1 раз в день
#
Rp.:
Tab. Verospironi
0,025
D.S.
Внутрь по 1 таблетке 1 раза вдень.
#
Rp.:
Sol. Riboxini
10,0 D.S.
Внутривенно стройно утром 1 раз в день.
#
Rp.:
Tabl. Rusuvastatini
0,01
D.S.
Внутрь по 1 таблетке 1 раз в день.
#
Rp.:
Tabl. Aspirin
Cardio 0.1
D.S.
Внутрь по 1 таблетке 1 раз в день.
#
Rp.:
Tabl. Enalaprili
0,01
D.S.
Внутрь по 1 таблетке 2 раза в день.
#.: Sol.
Vit. B1/B6 1,0.S.
Внутримышечно через день утром.
#
Rp.:
Caps. Essentiale
0,175
D.S.
По 1 капсуле 3 раза в день.
#
Rp.:
Dragee Carsili0,035
D.S.Внутрь
по 4 драже 3 раза в сутки.
#
Rp.:
Tabl. Metoprololi
0.1
D.S.
Внутрь по 1 таблетке 2 раза в день.
#
Второй этап
дифференциального диагностического поиска
Метод идентификации
Я полагала, что у
больнойвторичный кардиогенный цирроз печени, сформировавшийся вследствие
пороков трикуспидального и митрального клапанов и это подтвердилось
лабораторными и инструментальными методами: ЭКГ обнаружила гипертрофию левого
желудочка, ЭхоКГ обнаружила недостаточность аортальногомитрального и
трикуспидального клапанов, дилатацию предсердий, дилатацию правого желудочка,
гипертрофию левого желудочка. УЗИ обнаружило цирроз печени и синдром портальной
гипертензии.
Метод исключения
Ведущим
патологическим симптомом является асцит.
Проведенные
лабораторные и инструментальные исследования позволяют исключить данный
диагноз.
. Эхинококкоз
печени характеризуется следующими лабораторными и инструментальными данными:
В крови обнаруживается
нередко лейкоцитоз, эозинофилия, увеличение СОЭ.
При проведении УЗИ
обнаруживается эхинококковая киста округлой формы с четкими, ровными краями.
Проведенные
инструментальные исследования позволяют исключить данный диагноз.
Для более надежного
исключения хотелось бы провести серологическое исследование крови на наличие
антигенов в крови больной к данному паразиту.
. Хронический
миелолейкоз характеризуется следующими лабораторными и инструментальными
данными:
Общий анализ крови
- выраженный лейкоцитоз, сдвиг лейкоцитарный формулы влево, эозинофилия,
базофилия, обнаружение областных клеток, тромбоцитоз, лимфоцитопения.
При проведении УЗИ
обнаруживается гепатомегалия, контуры печени ровные, четкие, эхоструктура
однородная. Спленомегалия.
Проведенные
инструментальные исследования позволяют исключить данный диагноз.
Для более надежного
исключения хотелось бы произвести биопсию печени, цитогенетическое
обследование, исследование крови на онкомаркеры.
. Перитонит
характеризуется следующими лабораторными и инструментальными данными:
В общем анализе
крови - гипопротеинэмия, лейкоцитоз со сдвигом лейкоформулы влево, повышение
СОЭ.
Картина перитонита
на УЗИ.
Проведенные
инструментальные исследования позволяют исключить данный диагноз.
Клинический диагноз
Основное
заболевание: Хроническая ревматическая болезнь сердца. Митральный, аортальный и
трикуспидальный порок сердца. Недостаточность митрального клапана 2 ст.,
аортального клапана 1 ст. и трикуспидального клапана 2 ст..
ИБС. Стабильная
стенокардия напряжения 3 ф.к.
Осложнения
основного заболевания:
Вторичный
кардиогенный цирроз печени, ст. декомпенсации, синдром портальной гипертензии,
асцит.
Хроническая
сердечная недостаточность II
Б ст. NYHA
III ф.к.
Сопутствующие
заболевания:Хронический тонзиллит, декомпенсированная форма - рецидивы ангин.
Обоснование
клинического диагноза
. Диагноз:
Хроническая ревматическая болезнь сердца. Митральный, аортальный и
трикуспидальный порок сердца. Недостаточность митрального клапана 2 ст.,
аортального клапана 1 ст. и трикуспидального клапана 2 ст..
ИБС. Стабильная
стенокардия напряжения 3 ф.к.был поставлен на основании:
Жалоб: жалобы на
увеличение живота в объеме, общую слабость, отеки на ногах, одышку в покое в
положении лежа, на ощущение сердцебиения, сухой кашель.
Анамнеза: Больная
отмечает частые рецидивы ангины, не менее двух в год, начавшиеся в возрасте 14
лет.
Осмотра: Состояние
средней тяжести. Желтушность кожных покровов.
Дефицит пульса.
Пульс на лучевых артериях симметричен на обеих руках, малого наполнения и напряжения.
Пульс малой величины. По форме скорый.
Тоны сердца тихие.
Тоны сердца тихие. I и II
тоны ослаблены. Выслушивается патологический III
тон в диастолу. Выслушивается голосистолический шум в точке аускультация
митрального клапана. Выслушивается диастолический шум в точке Боткина-Эрба.
Выслушивается систолический шум в точке мечевидного отростка грудины.
Определяется симптом Риверо-Карвалло. Ритм сердца правильный. ЧСС = 80 уд./мин.
Лабораторных
исследований: тромбоцитопения, гипербилирубинемия. Хотелось бы провести анализ
крови на ревматоидный фактор.
Инструментальных
исследований: На рентгенограмме увеличение левого желудочка. По результатам ЭКГ
- гипертрофия левого желудочка. По результатам эхокардиографии- дилатация
левого и правого предсердий, правого желудочка. Относительная недостаточность
МК 2 ст. и ТК 2 ст. Недостаточность АК 1 ст. По результатам УЗИ - цирроз печени
с признаками портальной гипертензии. Спленомегалия. Асцит.
Хотелось бы
провести ФГДС для выяснения наличия варикозное расширенных вен пищевода.
Дневник
ЧСС - 82 уд/мин; АД
- 115/70 мм. рт. ст., ЧДД - 25 в мин; Т тела - 36,7 оС.
Жалобы на
увеличение живота, слабость, одышку при ходьбе.
Общее состояние
средней тяжести. Дыхание ослабленное везикулярное. Тоны сердца тихие, ритм правильный.
Живот безболезненный, увеличен в объеме, определяется свободная жидкость в
брюшной полости.
Дата 19.11.2015г;
13 00 Подпись куратора
ЧСС - 75 уд/мин; АД
- 110/60мм. рт. ст., ЧДД - 21 в мин; Т тела - 36,5 оС.
Жалобы на слабость,
одышку при ходьбе, головокружение.
Общее состояние
удовлетворительное. Дыхание везикулярное. Тоны сердца приглушены, ритм
правильный. Печень не увеличена, из-под края реберной дуги не выступает. Отеков
нет. Суточный диурез 1400 мл.
Дата 24.11.2015г -
13 00 Подпись куратора
Выписной эпикриз
_____, поступила в
ГБУЗ СО «Самарская городская больница №6» 17.11.15
Клинический
диагноз:
Основное
заболевание: Хроническая ревматическая болезнь сердца. Митральный, аортальный и
трикуспидальный порок сердца. Недостаточность митрального клапана 2 ст.,
аортального клапана 1 ст. и трикуспидального клапана 2 ст..
ИБС. Стабильная
стенокардия напряжения 3 ф.к.
Осложнения
основного заболевания:
Вторичный
кардиогенный цирроз печени, ст. декомпенсации, синдром портальной гипертензии,
асцит.
Хроническая
сердечная недостаточность II
Б ст. NYHA
III ф.к.
Сопутствующие
заболевания:Хронический тонзиллит, декомпенсированная форма - рецидивы ангин.
Диагноз был
поставлен на основании:
Жалоб: жалобы на
увеличение живота в объеме, общую слабость, отеки на ногах, одышку в покое в
положении лежа, на ощущение сердцебиения, сухой кашель.
Анамнеза: Больная
отмечает частые рецидивы ангины, не менее двух в год, начавшиеся в возрасте 14
лет.
Осмотра:
Желтушность кожных покровов.
Дефицита пульса
нет. Пульс на лучевых артериях симметричен на обеих руках, малого наполнения и
напряжения. Пульс малой величины. По форме скорый.
Тоны сердца тихие. I
и II тоны ослаблены.
Вслушивается патологический III
тон в диастолу. Выслушивается голосистолический шум в точке аускультация
митрального клапана. Выслушивается диастолический шум в точке Боткина-Эрба.
Выслушивается систолический шум в точке мечевидного отростка грудины.
Определяется симптом Риверо-Карвалло. Ритм сердца правильный. ЧСС = 80 уд./мин.
Лабораторных
исследований: тромбоцитопения, гипербилирубинемия. Хотелось бы провести анализ
крови на ревматоидный фактор.
Инструментальных
исследований: На рентгенограмме увеличение левого желудочка. По результатам
эхокардиографии- дилатация левого и правого предсердий. Относительная
недостаточность МК 2 ст. и ТК 2 ст. Недостаточность АК 1 ст. По результатам УЗИ
- цирроз печени с признаками портальной гипертензии. Спленомегалия. Асцит.
В отделении
проводилось лечение: Хирургическое: дренирование брюшной полости.
Консервативное: Лазикс 6,0 внутривенно, дигоксин 0,025%-1ml
внутривенно, хлорид калия 4%-5мл внутривенно, верошпирон по 1 таблетке 1 раз в
день, рибоксин внутривенно, карсил по 4 драже 3 раза в день, эссенциале по 1
капсуле (175 мг) 3 раза в день, розувастатин по 1 таблетке 1 раз в день,
эналаприл по 1 таблетке 1 раз в день, аспирин кардио по 1 таблетке 1 раз в
день, витамины В1 и В6 внутримышечно по 1 мл через день, метопролол по 150 мг
таблетке 2 раза в день.
Рекомендации
Соблюдать
рациональный режим питания.
Соблюдать режим
труда и отдыха. ограничить физические и психоэмоциональные нагрузки.
Продолжать лечение
в амбулаторных условиях: метопролол внутрь по 150 мг 2 раза в сутки утром и
вечером, эссенциале по 175 мг внутрь 3 раза в день, эналаприл по 10 мг 2 раза в
день, аспирин кардио по 100 мг 1 раз в день, розувастатин по 10 мг 1 раз в
день, красил по 4 драже 3 раза в день, дигоксин внутрь по 0,75 мг 2 раза в
день.
Ограничить
количество употребляемой жидкости.
Проверка ЭКГ 1 раз
в 3 месяца, ЭхоКГ 1 раз в полгода.
Амбулаторное
наблюдение у терапевта не менее 2 раз в год