Хирургия (Заболевания прямой кишки)
Этот файл взят из коллекции Medinfo
#"87869.files/image001.gif">
Слизистая
Подслизистая
Мышечный
слой
Сероза
Лимфатические
узлы
ТNM
классификация.
|
Т
|
Первичная
опухоль
|
|
ТХ
|
Недостаточно
данных для оценки первичной опухоли
|
|
Тis
|
Преинвазивная
опухоль не определяется
|
|
Т1
|
Опухоль
инфильтрирует стенку кишки до подслизистой
|
|
Т2
|
Опухоль
инфильтрирует мышечный слой стенки кишки
|
|
Т3
|
Опухоль
инфильтрирует субсерозу или ткань неперитонизированных участков ободочной и
прямой кишок
|
|
Т4
|
Опухоль
прорастает висцеральную брюшину или непосредственно распространяется на
соседние органы и структуры
|
Примечание:
прямое распространение при Т4 включает распространение на другие сегменты
ободочной и прямой кишок путем прорастания серозы, например, врастание опухоли
слепой кишки в сигмовидную.
N
Регионарные лимфатические узлы.
|
NХ
|
Недостаточно
данных для оценки регионарных лимфатических узлов
|
|
N0
|
Нет
признаков метастатического поражения регионарных лимфоузлов
|
|
N1
|
Метастазы
в 1-3 -х периколических или периректальных лимфатических узлах
|
|
N2
|
Метастазы
в 4 и более периколических или периректальных лимфатических узлах
|
|
N3
|
Метастазы
в лимфатических узлах, расположенных вдоль любого из указанных сосудов
|
М
отдаленные метастазы
Группировка
по стадиям.
|
|
|
|
По Dukes
|
|
Стадия 0
|
Тis
|
N0
|
М0
|
|
|
Стадия 1
|
Т1
|
N0
|
М0
|
А
|
|
Т2
|
N0
|
М0
|
|
|
Стадия 2
|
Т3
|
N0
|
М0
|
В1
|
|
Т4
|
N0
|
М0
|
|
|
Стадия 3
|
Любая Т
|
N1
|
М0
|
С1
|
|
Любая Т
|
N2,
N3
|
М0
|
|
|
Стадия 4
|
Любая Т
|
Любая
N
|
М1
|
|
Примечание:
стадия В по Dukes больше коррелирует с Т3 N0М0 и меньше с Т4
N0М0, так же как стадия С по Dukes (любая Т N1М0 и
любая Т N2М0)
|
Т
|
Первичная
опухоль
|
|
|
ТХ
|
Недостаточно
данных для оценки первичной опухоли
|
|
|
Т0
|
Первичная
опухоль не определяется
|
|
|
Тis
|
Преинвазивная
карцинома
|
|
|
Т1
|
Опухоль
до 2-х см в наибольшем измерении
|

|
|
Т2
|
Опухоль
до 5 см в наибольшем измерении
|
1. 
|
|
Т3
|
Опухоль
более 5 см в наибольшем измерении
|

|
|
Т4
|
Опухоль
любого размера, прорастающая соседние органы: влагалище, мочеиспускательный
канал, мочевой пузырь (вовлечение одного мышечного сфинктера не классифицируется
как Т4)
|

|
N
Регионарные лимфатические узлы.
|
NХ
|
Недостаточно
данных для оценки регионарных лимфатических узлов
|
|
|
N0
|
Нет
признаков метастатического поражения регионарных лимфатических узлов
|

|
|
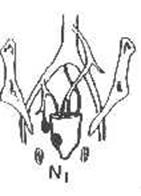
N1
|
Метастазы
в периректальных лимфатических узлах
|
|
|
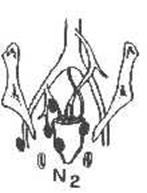
N2
|
Метастазы
в подвздошных или паховых лимфатических узлах с одной стороны
|
|
|
N3
|
Метастазы
в периректальных и паховых лимфатических узлах и (или) в подвздошных и (или)
паховых с обеих сторон.
|

|
М -
отдаленные метастазы
Группировка
по стадиям
|
Стадия 0
|
Тis
|
N0
|
М0
|
|
Стадия 1
|
Т1
|
N0
|
М0
|
|
Стадия 2
|
Т2
|
N0
|
М0
|
|
Т3
|
N0
|
М0
|
|
Стадия 3
А
|
Т4
|
N0
|
М0
|
|
Т1
|
N1
|
М0
|
|
Т2
|
N1
|
М0
|
|
Т3
|
N1
|
М0
|
|
Стадия 3Б
|
Т4
|
N1
|
М0
|
|
Любая
Т
|
М0
|
|
Стадия 4
|
Любая
Т
|
Любая N
|
М1
|
Макроскопические
формы рака ободочной и прямой кишки.
·
Экзофитная
- опухоли, растущие в просвет кишки
·
Блюдцеобразная
- опухоли овальной формы с приподнятыми краями и плоским дном.
·
Эндофитная
- опухоли, инфильтрирующие стенку кишки, не имеющие четких границ.
Гистологическая
классификация.
|
Злокачественные
опухоли
|
Встречаемость
|
|
Аденокарцинома
|
90-95%
|
|
Муцинозная
аденокарцинома
|
10%
|
|
Перстневидно-клеточная
карцинома
|
4%
|
|
Сквамозно-клеточная
карцинома
|
Менее 1%
|
|
Аденосквамозная
карцинома
|
Менее 1%
|
|
Недифференцированная
карцинома
|
Менее 1 %
|
|
Неклассифицируемая
карцинома
|
Менее 1%
|
Метастазирование.
1. Поражение
лимфатических узлов стенки кишки
2. Поражение
внутритазовых лимфатических узлов
3. Гематогенное
метастазирование: чаще в печень и легкие.
Симптоматика
ректального рака.
1. Кровотечение
- 65-90%. Кровотечение проявляется примесью крови и слизи в стуле. При геморрое
кровотечение, как правило, в конце акта дефекации, "струйкой".
2. Боль -
10-25%
3. Кишечный
дискомфорт 45-80% и нарушение функции кишки - запор.
4. Изменение
стула и тенезмы.
Симптоматика
рака ободочной кишки.
Клиническая
картина зависит от локализации, размера опухоли и наличия метастазов.
Рак правых
отделов ободочной кишки:
1. Анемия
вследствие медленной кровопотери, а также действия токсических продуктов
опухоли, которые всасываются в кровеносное русло в этих отделах.
2. Нередко в
брюшной полости определяется определяется опухолевидный инфильтрат и возникают
боли в животе, но из-за большого диаметра проксимальных отделов ободочной кишки
и жидкого содержимого острая кишечная непроходимость развивается редко и на
поздних стадиях заболевания.
Рак левых
отделов ободочной кишки:
1. Нарушения
функциональной и моторной деятельности кишки: к развитию кишечной
непроходимости предрасполагают небольшой диаметр дистальных отделов ободочной
кишки, плотные каловые массы и частое циркулярное поражение кишки опухолью.
2. Патогномоничным
признаком рака толстой кишки является наличие патологических примесей в стуле
(темной крови, слизи).
Диагностика.
1. Ректальное
исследование помогает установить диагноз ректального рака в 65-80% случаев.
Пальцевое исследование позволяет определить наличие опухоли, характер ее роста,
связь со смежными органами.
2. Ирригоскопия
(контрастное исследование толстой кишки с барием) позволяет установить
локализацию, протяженность опухоли и ее размеры.
3. Эндоскопия
с биопсией:
·
Ректороманоскопия
с биопсией опухоли - обязательна для верификации диагноза
·
Колоноскопия
4. Эндоректальное
УЗИ (при раке прямой кишки) позволяет определить прорастание опухоли в смежные
органы (влагалище, предстательную железу).
5. КТ и УЗИ,
сцинтиграфия печени. Проводят для исключения часто встречающихся метастазов в
этот орган.
6. При
подозрении на острую кишечную непроходимость необходима обзорная рентгенография
органов брюшной полости.
7. Лапароскопия
показана для исключения генерализации злокачественного процесса.
8. Проба на
скрытую кровь. У больных с высоким риском следует часто проводить двойную пробу
на скрытую крови в кале и тщательно обследовать при необъяснимой кровопотере.
9. Определение
Кэаг не применяют для скрининга, но метод может быть использован при
динамическом наблюдении больных с карциномой толстой кишки в анамнезе; повышенный
титр указывает на рецидив или метастазирование.
Скрининговые
тесты.
1. Среди всего
населения: ректальное исследование, клинический анализ крови, после 40 лет
ректороманоскопия каждые 3-5 лет.
2. Среди
населения с колоректальным раком у родственников: ректороманоскопия каждые 3-5
лет начиная с 35 лет, контрастное исследование толстой кишки каждые 3-5 лет.
3. Пациенты с
язвенным колитом более 10 лет нуждаются в резекции толстой кишки, и ежегодной
колоноскопии с биопсией.
4. Пациенты с
семейным полипозом - резекция толстой кишки, исследование кишки через каждые 6
месяцев.
Лечение.
Хирургическое
вмешательство при раке толстой кишки - метод выбора. Выбор характера
хирургического вмешательства зависит от локализации опухоли, наличия осложнений
или метастазов, общего состояния больного. При отсутствии осложнений
(перфорация или непроходимость) и отдаленных метастазов выполняют радикальную
операцию - удаление пораженных отделов вместе с брыжейкой и регионарным лимфатическим
аппаратом.
Виды
операций при раке ободочной кишки.
1. При раке
правой половины ободочной кишки - правосторонняя гемиколэктмия с наложением
илеотрансверзоанастомоза.
2. При раке
средней трети поперечной ободочной кишки - резекция поперечной ободочной кишки
с наложением коло-колоанастомоза конец в конец.
3. При раке
левой половины ободочной кишки - левосторонняя гемиколонэктомия с наложением
трансверзносигмоанастомоза.
4. При раке
сигмовидной кишки - резекция сигмовидной кишки.
5. При
неудалимой опухоли или отдаленных метастазах - паллиативные операции с целью
предупреждения осложнений (кишечная непроходимость, кровотечение): наложение илеотрансверзоанастомоза,
трансверзосигмоанастомоза, двуствольной илео- или колостомы.
Виды
операций при раке прямой кишки.
1. При
расположении опухоли в дистальной части прямой кишки и на расстоянии менее 7 см
от края заднего прохода в любой стадии заболевания (вне зависимости от
анатомического типа и гистологического строения опухоли) - брюшно-промежностная
экстирпация прямой кишки (операция Майлса).
2. Сфинктеросохраняющие
операции можно выполнить при локализации нижнего края опухоли на расстоянии 7
см от края заднего прохода и выше.
·
Брюшно-анальная
резекция прямой кишки с низведением дистальных отделов ободочной кишки возможна
при опухоли, расположенной на расстоянии 7-12 см от края заднего прохода.
·
Передняя
резекция прямой кишки производится при опухолях верхнеампуллярного и
ректосигмоидного отделов, нижний полюс которых располагается на расстоянии
10-12 см от края заднего прохода.
·
При
малигнизированных полипах и ворсинчатых опухолях прямой кишки выполняют
экономные операции: трансанальное иссечение или электрокоагуляцию опухоли через
ректоскоп, иссечение стенки кишки с опухолью с помощью колотомии.
Комбинированное
лечение.
·
Дооперационная
радиотерапия рака прямой кишки снижает биологическую активность опухоли,
уменьшает ее метастазирование и количество послеоперационных рецидивов в зоне
оперативного вмешательства.
·
Роль
химиотерапии в лечении рака толстой кишки до конца не изучена.
После
резекции печени по поводу изолированных метастазов 5-летняя выживаемость
составляет 25%. После резекции легких по поводу изолированных метастазов
5-летняя выживаемость составляет 20%.
1. Классификация
злокачественных опухолей. Издание четвертое, дополненное, исправленное.
2. З.
Маржатка. Практическая гастроэнтерология, Прага, 1967 год
3. Ph.
Rubin. Clinical Oncology, A Multidisciplinary Approach for Physicians and
Students, 7th Edition, 1993
4. Хирургия,
руководство для врачей и студентов, под редакцией В.С. Савельева. Геоэтар
медицина, 1997 год.
5. Оперативная
хирургия и топографическая анатомия. Островерхов Г.Е., Бомаш Ю.М., Лубоцкий
Д.Н., Курск: Литера, 1995.
6. Хирургические
болезни 2-е издание, М.И. Кузин ред., М: Медицина, 1978.
7. Патофизиология
органов пищеварения. Джозеф М. Хендерсон. Бином и невский диалект, 1997.
8. Барбара
Бэйтс, Линн Бикли, Роберт Хекельман и др. Энциклопедия клинического
обследования больного, перевод с английского. Москва, Геотар медицина 1997г.