Изучение показателей углеводного обмена при панкреатите
МИНИСТЕРСТВО
ОБРАЗОВАНИЯ И НАУКИ РОССИЙСКОЙ ФЕДЕРАЦИИ
Федеральное
государственное автономное образовательное учреждение высшего образования
«КРЫМСКИЙ
ФЕДЕРАЛЬНЫЙ УНИВЕРСИТЕТ
Имени
В.И.Вернадского»
Таврическая
академия (структурное подразделение )
(ФГАОУ ВО
«КФУ им.В.И.Вернадского»)
Факультет
биологии и химии
Кафедра
биохимии
изучение показателей углеводного обмена при панкреатите
ВЫПУСКНАЯ
КВАЛИФИКАЦИОННАЯ РАБОТА
Студентки
5 курса
Направления
подготовки 6.040102 «Биология»
Форма
обучения - заочная
Брехова
Татьяна Павловна
Научный
руководитель
преподаватель,
к.б.н., доцент
кафедры
биохимии И.Н.Залевская
Зав.
кафедрой
д.б.н,
профессор А.П.Симчук
Симферополь
2015
ОДЕРЖАНИЕ
Аннотации
Введение
Раздел
1. Обзор литературных данных
1.1
Поджелудочная железа и ее роль в обмене веществ
1.2
Механизмы нарушения функциональной деятельности поджелудочной железы при
панкреатите
1.2.1
Острый панкреатит
1.2.2
Хронический панкреатит
1.3
Состояние углеводного обмена при панкреатите
Раздел
2. Материалы и методы исследований
.1
Материалы исследований
.2
Методы исследований
.2.1
Исследование активности α - амилазы в
сыворотке крови больных панкреатитом
.2.2
Определение содержания глюкозы в цельной крови у больных панкреатитом
.2.3
Определение билирубина в сыворотке крови у больных панкреатитом
.2.4
Статистическая обработка данных
Раздел
3. Результаты и их обсуждение
3.1
Показатели активности α - амилазы в
сыворотке крови больных панкреатитом
.2
Показатели содержания глюкозы в крови
3.3
Показатели глюкозо-толерантного теста до и после углеводной нагрузки у больных
панкреатитом
3.4
Показатели билирубина в сыворотке крови
ВЫВОДЫ
СПИСОК
ЛИТЕРАТУРНЫХ ДАННЫХ
Аннотации
Брехова Т.П. Изучение показателей углеводного
обмена при панкреатите
Дипломная работа посвящена изучению показателей
углеводного и пигментного обменов у больных острым и хроническим панкреатитом.
Получены данные об изменении показателей углеводного и пигментного обменов при
различных формах панкреатита.
Ключевые слова: поджелудочная железа, острый и
хронический панкреатит, панкреанокроз, углеводный обмен, пигментый обмен,
панкреатические ферменты, альфа - амилаза, глюкоза, толерантность, билирубин,
прямая и непрямая фракции.
Введение
Панкреатит является одной из наиболее острых
проблем в современной хирургии. В структуре острой патологии органов брюшной
полости это заболевание занимает третье место после острого аппендицита и
холецистита. Хирургическому лечению хронического панкреатита и осложнением
данного заболевания в последние годы уделяется большое внимание. Развитие
методов диагностики способствует более частому выявлению случаев заболевания
хроническим панкреатитом. Клиническое проявление нарушений внутрисекреторной
функции поджелудочной железы принадлежат к числу нередких, относительно поздних
симптомов хронического панкреатита, которые могут быть выявлены в среднем у
больных с данным поражением поджелудочной железы. Поджелудочная железа - орган,
выполняющий весьма важные функции в процессе пищеварения и обмена веществ.
Своей эндокринной деятельностью железа обеспечивает в основном регуляцию
углеводного обмена [6]. У большей части пациентов симптомы этих нарушений
затушевываются другими, более яркими проявлениями панкреатита и могут быть
выявлены лишь при лабораторных исследованиях. Кроме того, в довольно
значительном числе случаев при панкреатите развиваются симптомы гипергликемии.
Среди различных нарушений в организме человека
при остром и хроническом панкреатите на первое место выходят нарушения обменных
процессов. Из всех патологий обмена веществ раньше всех страдает углеводный
обмен, как наиболее значимый в энергетическом обеспечении организма и наиболее
лабильный по отношению к различным внутренним и внешним факторам [8]. Нарушение
углеводного обмена, которому посвящена данная работа, встречается в любом
возрасте и часто сопровождает человека пожизненно.
На основании вышеизложенного целью настоящей
работы являлось изучение некоторых показателей углеводного и пигментного
обменов у больных острым и хроническим панкреатитом.
В конкретную задачу входили:
) Обзор литературных данных по вопросам
работы;
) Освоение методов исследования
углеводного обмена;
) Изучение и сравнение показателей
углеводного и пигментного обменов у практически здоровых людей и у больных
панкреатитом.
Для изучения
состояния регуляторных
механизмов углеводного обмена особое внимание было уделено лабораторным
исследованиям:
активность амилазы в сыворотке крови;
содержание глюкозы в капиллярной крови;
исследование углеводного обмена методом
нагрузок;
исследование содержания билирубина в сыворотке
крови.
РАЗДЕЛ 1. ОБЗОР ЛИТЕРАТУРНЫХ ДАННЫХ
1.1 Поджелудочная
железа и ее роль в обмене веществ
Участие поджелудочной железы в обменных
процессах, а также тесная анатомо - физиологическая связь со многими органами и
системами приводит к развитию синдрома взаимного отягощения, т.е. различные
патологические изменения в печени, желудке, селезенке и др. органах
отрицательно сказываются на состоянии поджелудочной железы, делая ее более
чувствительной к различным патогенным факторам [9].
Поджелудочная железа - орган, выполняющий весьма
важные функции в процессах пищеварения и обмена веществ. Под влиянием
панкреатического сока, солей желчных кислот и других факторов, стимулирующих
пищеварение , происходит расщепление белков, углеводов и липидов. В
двенадцатиперстной кишке расщепляется 53-65% белков и углеводов и небольшое
количество липидов [16]. Морфофункциональная структура поджелудочной железы
представлена экзокринной (внешней) и эндокринной (внутренней) функциями.
Экзокринная (внешнесекреторная) функция
поджелудочной железы заключается в выделении панкреатического сока в просвет
двенадцатиперстной кишки, который вместе с желчью и кишечным соком продолжает
процесс пищеварения, начатый слюной и желудочным соком.
Панкреатический сок поступает в двенадцатиперстную
кишку через выводную протоковую систему периодически, соответственно циклам
пищеварения и в строгой координации с двигательной функцией (duodenum),
а также сократительной способностью сфинктера Одди [10].
В норме давление в выводной системе
поджелудочной железы выше, чем давление желчи в желчном протоке, что создает
благоприятные условия для оттока панкреатического сока и затруднению попадания
желчи в панкреатический проток. Секрет поджелудочной железы содержит
органические вещества белковой природы: альбумины, глобулины, ферменты,
слизистые вещества, электролиты - Na,
K, Ca,
F, P,
Cl, а также
микроэлементы - Zn,
Mn, Cu.
Важной составной частью панкреатического сока,
обусловливающей его щелочной характер, является бикарбонатный остаток. Секреция
электролитов играет роль в поддержании кислотно-щелочного состояния в
организме. Присутствие бикарбонатов способствует ощелачиванию поступающих в
двенадцатиперстную кишку порций желудочного содержимого [10].
Бикарбонаты и жидкость выделяются клетками
междольковых протоков поджелудочной железы, а слизистые веществa
- железами панкреатического протока [6].
Ферменты, вырабатываемые поджелудочной железой,
синтезируются секреторными клетками ацинусов. Амилазы
α и
β
выделяются
железой в активном состоянии и расщепляют углеводы до дисахаридов.
Трипсин и химотрипсин продуцируются в неактивном
состоянии. Выделение трипсина железой в неактивном состоянии имеет большое
биологическое значение. Так как группа амилаз и липаз панкреатического сока по
химической природе (как и все ферменты) являются белками, то присутствие их в
одном растворе с мощным протеолитическим ферментом - активным трипсином, могло
бы привести к их разрушению ещё в поджелудочной железе [24]. Выделяясь с
панкреатическим соком в просвет двенадцатиперстной кишки, трипсиноген
активируется там ферментом энтерокиназой в трипсин путём нейтрализации
активности его специфических ингибиторов. Трипсин гидролитически расщепляет в
щелочной среде панкреатического сока белки, не изменившиеся в желудке под
влиянием пепсина, и высокомолекулярные продукты распада белков. Действие
трипсина оптимальное при pH
7.5 - 9.0; в кислой среде он разрушается [6].
Панкреатическая липаза выделяется в неактивном
состоянии, активируется в двенадцатиперстной кишке под действием желчных
кислот, которые одновременно эмульгируют жир, делая его доступным действию
липолитического фермента [12].
Гуморальная регуляция внешнесекреторной функции
поджелудочной железы осуществляется веществом гормонального характера -
секретином, образующимся в слизистой оболочке двенадцатипертной кишки под
влиянием соляной кислоты желудка. Физиологическая активность секретина строго
специфична. Он стимулирует железистые элементы поджелудочной железы,
обусловливая секрецию жидкой части поджелудочного сока и бикарбонатов [9].
Кроме секретина, в гуморальной регуляции
панкреатической секреции принимает участие активное вещество - панкреозимин,
образующийся в конечном отделе двенадцатиперстной кишки и начальной части тощей
кишки. Панкреозимин, в отличие от секретина,стимулирует ферментоотделение . Его
действие на панкреатическую секрецию аналогично секреторному эффекту в ответ на
раздражение блуждающего нерва, т.е. количество сока незначительно [5]. В ходе
исследований было установлено, что соляная кислота желудочного сока, поступая
вместе с пищей в двенадцатиперстную и тощую кишки, способствует выработке слизистой
оболочкой этих отделов пищеварительного тракта, кроме секретина и
панкреозимина, других гормонов - холецистокинина, гепатокринина, энтерокинина,
всасывающихся в кровь и стимулирующих секреторную функцию поджелудочной железы
[9].
Эндокринная (внутрисекреторная) функция,
осуществляемая островковым аппаратом (островками Лангерганса), связана с
выделением гормонов - инсулина, глюкагона, липокаина, а также других активных
веществ гормонального характера. Инсулин образуется в β
- клетках
островковой зоны. Поступая в кровь, инсулин регулирует уровень глюкозы в крови,
оказывая влияние на поглощение глюкозы из крови тканями и фиксации гликогена в
печени. Инсулин - видоспецифичный пептидный гормон, представляющий собой
полипептид, состоящий из двух полипептидных цепей (А и В). Инсулин
синтезируется в виде (неактивной полипептидной цепи) проинсулина, таким он
сохраняется в гранулах β - клеток.
Активация проинсулина заключается в частичном протеолизе пептида по Arg
31 Arg 63. В результате в
эквимолярном количестве образуются инсулин и С - пептид, уровень которого
позволяет точно определить функциональное состояние β
-
клеток [10].
Кроме инсулина, поджелудочная железа выделяет
активное вещество, влияющее на повышение сахара в крови - это контринсулярный
гормон - глюкагон, продуцируемый α - клетками
островковой зоны. Глюкагон - одноцепочечный полипептид, состоящий из 29
аминокислотных остатков. Основные клетки - мишени для глюкагона - печень и
жировая ткань. Связываясь с рецепторами клеток - мишеней, глюкагон ускоряет
мобилизацию гликогена в печени и липидов в жировой ткани, активируя через
аденилатциклазный каскад гормон-чувствительную триацилглицерол - липазу. В β
- клетках
поджелудочной железы глюкагон стимулирует секрецию инсулина из гранул в
условиях высокой гликемии в течение абсорбтивного периода [18].
1.2 Механизмы нарушения
функциональной деятельности поджелудочной железы при панкреатите
Панкреатит - это полиэтиологическое, с фазовым
течением заболевание поджелудочной железы, связанное с активацией её ферментов
и воздействием их на ткань железы, вплоть до самопереваривания и некроза
[3].Панкреатит является условным собирательным понятием, объединяющим
воспалительно - дегенеративные поражения поджелудочной железы [11].
Морфологический субстрат заболевания может быть представлен отеком межуточной
ткани органа с начальными деструктивными изменениями или без них, сосудистыми
поражениями, некрозом, фиброзным процессом [1].
Причинами нарушения функциональной деятельности
поджелудочной железы являются заболевания органа. Нарушение функций влечет за
собой нарушения различных этапов пищеварения и обмена веществ. В частности,
нарушается как экзокринная, так и эндокринная функции поджелудочной железы
[16]. Так, при снижении экзокринной функции нарушается синтез ферментов и
проферментов, секреция воды, гидрокарбонатов, а также нейтрализация кислого
желудочного содержимого, возникает отклонение от нормы объема панкреатического
сока и секреции электролитов. Снижение экзокринной функции обусловлено
морфологическими и функциональными изменениями со стороны ацинарной зоны -
характер некроза (как следствие аутолиза), либо атрофический характер ацинарных
клеток. Часто, снижение выделения ферменов обусловлено дегенеративными
изменениями ацинусов, возникающими в результате сдавливания их при отеке органа
[10].
Между экзокринной и эндокринной функциями
поджелудочной железы существует тесная взаимосвязь. Известно, что
воспалительные процессы сопровождаются нарушением эндокринной деятельности
органа. При патологических состояниях поджелудочной железы, объем
панкреатического сока, по некоторым данным, может быть как повышенным, так и
пониженным. Панкреатическая гиперсекреция чаще наблюдается при стихании острого
панкреатита и реже при обострении хронического [6] .
Панкреатит условно делят на
острый и хронический. Их следует рассматривать как фазы единого патологического
процесса, хотя имеются особенности в клинике и лечении острого панкреатита,
которые заставляют рассматривать его отдельно [14]. Развитию панкреатита
предшествуют различные заболевания печени, мочевыводящей системы, особенно
желчекаменная болезнь, осложненная холециститом, а также длительно текущие
воспаления в других органах брюшной полости (желудок, кишечник). Известную роль
в развитии острого панкреатита играют алиментарные нарушения, алкоголизм,
химические раздражители, аллергические состояния, операции брюшной полости
[14].
1.2.1 Острый панкреатит
Основной момент в патогенезе
острого панкреатита - самоактивация ферментов внутри поджелудочной железы (в
норме они находятся в неактивном состоянии в виде проферментов) с последующим
перевариванием собственной ткани (аутолиз). Наряду с изменениями в самой
железе, развивающимися в связи с нарушением оттока панкреатического сока в
двенадцатиперстную кишку, происходит уклонение активных ферментов в кровь и
лимфу с последующим повреждающим действием на другие органы [3].
Одновременно под влиянием
активного трипсина и других протеолитических и липолитических ферментов
происходит активация кининовой системы (калликреин, брадикинин, каллидинин и
др., обладающие гипотензивным действием) [22].
Под влиянием активного трипсина
в процессе аутолиза ткани железы образуется избыток гистамина, обусловливающего
периферические вазомоторные нарушения. Эти изменения и энзимная токсемия
обусловливают сосудистый коллапс, интоксикацию и в тяжелых случаях шоковое
состояние [23].
В зависимости от фазы развития
выделяют 4 формы острого панкреатита: острый интерстициальный (фаза отека -
серозный, геморрагический, серозно - геморрагический) острый некротический
(фаза некроза), инфильтративно - некротический и гнойно - некротический (фаза
расплавления и секвестрации некротических очагов) [1].
Этиологические факторы, вызывающие развитие
острого панкреатита разделяются на следующие группы: инфекционные (эпидемический
вирусный паротит, вирусный грипп, брюшной тиф дизентерия, стафилококковые
пищевые отравления и др.), механические (закупорка панкреатического протока,
холецистит, гельминтозы), обменно - пищеварительные (эсенциальная гиперлипемия,
алкоголизм, стероидный панкреатит, беременность и др.), сосудистые
(деабетический кетоз, атеросклероз, системная красная волчанка), токсические
(отравление этиловым спиртом, некоторыми медикаментами), аллергические,
травматические и др. факторы [26] .
При остром панкреатите в 5-15%
случаев наблюдается глюкозурия. В большинстве случаев при остром панкреатите
отмечается высокое содержание сахара в крови и нарушение толерантности к
глюкозе. По мере стихания острых явлений эти нарушения нормализуются [7].
Причиной
таких нарушений, по мнению некоторых авторов, является гибель β
- клеток
островковой зоны в результате некроза поджелудочной железы со снижением
выделения инсулина. Снижение инсулина приводит к нарушению углеводного обмена.
Также, при остром панкреатите с тяжелым течением отмечена низкая концентрация
глюкагона в крови. При легких формах концентрация глюкагона нормальная, но она
не соответствует концентрации сахара в крови. Секреция инсулина при остром и
хроническом панкреатите может быть и повышенной [24]. Тяжесть острого
панкреатита характеризуется выраженностью нарушений водно-солевого,
углеводного, белкового, липоидно-жирового обменов.
Из выше сказанного следует, что патологические
изменения при остром панкреатите возникают не только в поджелудочной железе, но
и во многих других органах. Нарушения обмена веществ приводят к усугублению
функционально-морфологических изменений. Период циркуляторных расстройств в
паренхиматозных органах (сердце, печень, почки) сменяется периодом тяжёлых
дистрофических и даже некротических процессов [22].
1.2.2 Хронический
панкреатит
Хронический панкреатит является прогрессирующим
воспалительно-деструктивным заболеванием поджелудочной железы с нарастающим
замещением органа соединительной (рубцовой) тканью и одновременно снижением его
функциональной способности. Для заболевания характерно длительное течение с
чередованием обострений и ремиссий [9]. Хронический панкреатит во многих
случаях развивается как следствие или исход одного или нескольких приступов
острого. Однако причиной развития хронического панкреатита могут быть также
заболевания желчевыводящих путей, печени, желудка, кишечника, инфекции,
нарушения кровообращения, вызванные атеросклерозом сосудов поджелудочной
железы, оперативное вмешательство на органах брюшной полости, нарушения в питании
(особенно дефицит белка в рационе), хронический алкоголизм, болезни обмена
веществ и др. [13].
Как и при остром панкреатите, в процессе
формирования неблагоприятных причинных факторов заболевания возникают условия
(механизмы) одновременного повышения функциональной активности
поджелудочной железы (увеличение количества выделяемого
панкреатического сока) и нарушения оттока произведенного секрета в просвет
двенадцатиперстной кишки. Преждевременная активация ферментов панкреатического
сока (внутри протоков железы) является главным повреждающим фактором ткани
органа, возникновения, поддержания и прогрессирования патологического процесса
(воспаления, деструкции). От силы, продолжительности его воздействия, от
частоты и регулярности возникновения зависят обширность и выраженность
повреждения поджелудочной железы, интенсивность и другие характеристики
клинических проявлений хронического панкреатита [7].
В клинической практике при патологии
поджелудочной железы очень часто наблюдается снижение объема панкреатического
секрета, что является признаком хронического панкреатита. Немаловажную роль
играют также застойные явления в вирсунговом протоке, присущие хроническому
панкреатиту [11].
Весьма существенную роль в возможности развития
хронического панкреатита играют заболевания желчного пузыря и желчных путей.
Эти заболевания часто являются причиной острого панкреатита, и по различным
исследованиям, они встречаются как причина развития острого панкреатита в
30-60% случаев. Особенно большую роль отводят желчнокаменной болезни, причем
значение имеет не сам воспалительный процесс в желчном пузыре, а воспалительно
- склеротические и функциональные изменения конечных отделов желчных путей,
т.е. там, где происходит соединение панкреатического и общего желчного протока.
В этих условиях создается возможность попадания в панкреатический проток желчи
и содержимого двенадцатиперстной кишки, что опять - таки способствует активации
протеолитических ферментов. Отсюда и возникла теория «общего канала», имеется в
виду высокое впадение панкреатического протока в общий желчный проток [30].
Заболевание длительное, тянется годами и может
проявляться разнообразными симптомами: от слабо выраженных болей и расстройств
пищеварения до тяжелейших болевых приступов, близких к картине острого панкреатита.
Наиболее часто встречается хронический рецидивирующий панкреатит. Для этой
формы заболевания характерно волнообразное течение с периодами обострений и
ремиссий [18].
1.3 Состояние
углеводного обмена при панкреатите
Углеводный обмен представляет собой совокупность
процессов превращений моносахаридов и различных углеводсодержащих биополимеров
в организме человека. В результате углеводного обмена происходит обеспечение
организма энергией, осуществляются процессы передачи биологической информации и
межмолекулярные взаимодействия, обеспечиваются резервные, структурные, защитные
и другие функции углеводов [4]. Углеводы выполняют пластическую функцию, т.е.
участвуют в построении костей, клеток, ферментов, составляют 3% общего веса
организма. Углеводы, а именно пентозы (рибоза и дезоксирибоза) участвуют в
построении АТФ, ДНК, РНК [4].
Углеводный обмен включает в себя несколько
этапов:
.Расщепление и всасывание углеводов;
.Депонирование углеводов;
. Межуточный обмен углеводов:
анаэробное расщепление глюкозы;
аэробное расщепление глюкозы (окислительное
декарбоксилирование пирувата до ацетил - КоА, цикл трикарбоновых кислот,
пентозофосфатный путь);
процесс глюконеогенеза (синтез глюкозы из
неуглеводных предшественников - лактата, глюкогенных аминокислот и глицерола);
взаимопревращение гексоз;
образование пентоз;
синтез жирных кислот (из ацетил КоА и
глицерина).
.Выделение глюкозы почками и ее реабсорбция
[19].
При панкреатите нарушается расщепление и
всасывание углеводов, а также нарушения углеводного обмена происходят на этапе
депонирования гликогена в печени. Причинами нарушения расщепления и всасывания
углеводов является нарушение выработки и выделения панкреатического сока при
поражении ацинарной зоны поджелудочной железы [19].
Нарушение расщепления углеводов возникает при
недостаточности амилазы панкреатического сока и других ферментов, участвующих в
гидролизе углеводов в кишечнике. К их числу можно отнести недостаточность
мальтазы, лактазы, сахаразы, изомальтазы (под действием этих ферментов
происходит расщепление дисахаридов до моносахаридов). Это приводит к тому, что
дисахариды (сахароза и изомальтоза) не расщепляются до моносахаридов. А
поскольку всасывание углеводов происходит только в виде моносахаридов, то этот
процесс также нарушается. В результате, накапливающиеся при этом в просвете
кишечника дисахариды осмотически связывают значительное количество воды, что
становится причиной диареи. Развивается углеводное голодание [2]. Нарушение
всасывания углеводов в кишечнике влечет за собой нарушение углеводного обмена
на этапе депонирования гликогена в печени. Нарушения углеводного обмена при
остром панкреатите часто наблюдается во ІІ- периоде заболевания (существует 3
периода: І-период -нарушение центральной гемодинамики; ІІ-период-нарушение
транскапиллярного обмена; ІІІ-период-развитие осложнений со стороны других
органов и систем организма) [14].
Нарушение углеводного обмена при остром
панкреатите особенно часто наблюдается при деструктивных процессах
захватывающих хвостовой отдел поджелудочной железы, где сосредоточена основная
масса инсулярных клеток (β-клеток).
Следует различать абсолютную (панкреатическую) и относительную
(внепанкреатическую) инсулиновую недостаточность. Абсолютная - возникает в
результате поражения β - клеток
островковой зоны - некробиозом. Внепанкреатическая недостаточность развивается
в результате относительной недостаточности поступления инсулина в кровь [25].
Нарушение углеводного обмена при хроническом
панкреатите наступает в большинстве случаев на поздних стадиях заболевания. Нарушение
проявляется в виде спонтанного повышения уровня сахара в крови с появлением
сахара в моче. Следует указать также на так называемую псевдодиабетическую
триаду, характерную для хронического панкреатита:
сильный голод;
жажда;
исхудание при нормальном уровне сахара в крови
[16].
РАЗДЕЛ 2. МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЙ
2.1 Материалы
исследования
Материалом исследования служила сыворотка крови
и капиллярная кровь практически здоровых и больных панкреатитом. Диагноз
устанавливали на основании клинических признаков заболевания и данных
лабораторной диагностики. Исследования проводили в клинико-диагностической
лаборатории Красногвардейской Центральной Районной больницы. Было обследовано
36 пациентов, которые были разделены на три группы:
І группа - практически здоровые люди - 12
человек;
ІІ группа - больные острым панкреатитом - 11
человек;
ІІІ группа - больные хроническим панкреатитом -
8 человек. Отдельно была исследована группа практически здоровых людей, которые
проходили глюкозо-толерантный тест - 5 человек.
2.2 Методы исследования
.2.1 Исследование
активности α-амилазы в сыворотке крови
Активность α-амилазы
определяли по методу Каравея [30]. Принцип метода заключается в том, что под
действием α-амилазы крахмал
гидролизуется с образованием продуктов, не дающих цветной реакции с йодом.
Интенсивность уменьшения окраски йод-крахмального комплекса в единицу времени
пропорциональна активности фермента.
Для определения активности α-амилазы
использовали набор стандартных реактивов. Работу проводили по следующей схеме:
|
Приготовление
проб следующего состава (мл):
|
Опытная
проба
|
Контроль
|
|
Буферно-субстратный
р-р
|
0,5
|
0,5
|
Инкубация при 37 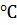 5минут
5минут
|
Исследуемый
материал
|
0,01
|
-
|
Инкубация при 37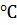 5минут
5минут
|
Р-р
HCL
|
4.0
|
4.0
|
-
|
0.01
|
|
Р-р
йода
|
0.3
|
0.3
|
Оптическую плотность опытной и контрольной проб
измеряли при длине волны 630 нм на КФК-3. Активность амилазы выражали в
единицах, которые определяются количеством крахмала (мл.), гидролизованного
одним литром исследуемой биологической жидкости за 1 секунду.
Расчет активности фермента (А) проводили по
формуле:
Ек. - Еоп.
А= ------------ x
С x t
x K
, где
Ек.
Еконтр.- оптическая плотность контрольной пробы;
Еоп.- оптическая плотность опытной пробы;
С- коэффициент пересчета на 1 мг крахмала;
t- коэффициент
пересчета на 1 сек. инкубации;
K- коэффициент
пересчета на 1 л. биологической жидкости;
,66-константа при соблюдении инструкций
соотношений.
2.2.2 Определение
содержания глюкозы в цельной крови
Содержание глюкозы в крови определяли
глюкозооксидазным методом [21]. Принцип метода состоит в том, что при окислении
β-D-глюкозы
кислородом воздуха под действием глюкозооксидазы образуется эквимолярное
количество перекиси водорода. Под действием пероксидазы перекись водорода
окисляет хромогенные субстраты собразованием окрашенного продукта.
Интенсивность окраски при длине волны 510нм пропорциональна концентрации
глюкозы в пробе [26].
Работу проводили следующим образом:
в первую очередь проводили качественную реакцию
:
к 0,5 мл рабочего реагента добавляли 0,01мл
крови. Если через 15мин содержимое окрашивается в розовый цвет - реактив можно
использовать для исследований.
Количественный анализ проводили по схеме:
|
Внести
в пробирки:
|
Опытная
проба
|
Калибровочная
проба
|
Холостая
проба
|
|
Исследуемый
материал
|
0.01
|
-
|
-
|
|
калибратор
|
-
|
0.01
|
-
|
|
Рабочий
реагент
|
2.0
|
2.0
|
2.0
|
Инкубацию проводили в течение 15мин при
температуре 37 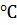 . Оптическую
плотность отытной и калибровочной проб измеряли против холостой пробы на КФК-
3. Расчеты проводили по формуле:
. Оптическую
плотность отытной и калибровочной проб измеряли против холостой пробы на КФК-
3. Расчеты проводили по формуле:
С=Еоп / Ек x
10 ммоль/л., где
С- концентрация глюкозы в ммоль;
Еоп - оптическая плотность опытной пробы, ед.
оптической плотности;
Ек - оптическая плотность калибровочной пробы,
ед. оптической плотности;
ммоль/л -концентрация глюкозы в калибраторе.
Кроме этих исследований проводили изучение
состояния углеводного обмена методом нагрузок. Для этого у пациентов измеряли
уровень глюкозы в крови натощак и после введения углеводной нагрузки. После
углеводной нагрузки через 2 часа повышенная глюкоза в крови должна прийти в
норму.
При проведении глюкозо - толерантного теста были
соблюдены следующие условия:
практически здоровые люди в течение трех дней до
пробы вели обычный образ жизни, придерживались привычных физических нагрузок, у
них был обычный режим питания;
пациенты, находящиеся на стационарном лечении,
не прекращали прием необходимых медикаментов, на второй неделе лечения
проходили глюкозо-толерантный тест.
Исследование проводили утром
натощак после ночного голодания, брали первый забор крови. Далее пациенты
выпивали 75г. глюкозы, разведенной в 200мл. воды. Через два часа после
углеводной нагрузки у них брали повторный забор крови. Содержание глюкозы в
крови определяли глюкозооксидазным методом, описанным выше.
2.2.3 Определение
билирубина в сыворотке крови
Концентрацию билирубина (общего и прямого) в
сыворотке крови проводили по методу Йендрассика - Грофа [31]. Принцип метода
заключается в том, что прямой билирубин непосредственно реагирует с
диазотированной сульфаниловой кислотой, а общий билирубин - в присутствии
кофеинового реагента с образованием окрашенного азосоединения. Интенсивность
окраски реакционной среды пропорциональна концентрации билирубина и измеряется
фотометрически при длине волны 535нм.
Анализ проводили по следующей схеме:
|
Приготовление
проб следующего состава
|
Опытная
проба (общий билирубин)
|
Опытная
проба (прямой билирубин)
|
Контрольная
проба
|
Калибровочная
проба
|
|
Сыворотка
крови
|
0,2
|
0,2
|
0,2
|
-
|
|
Кофеиновый
реагент
|
1,4
|
-
|
-
|
1,4
|
|
Физ.
расствор
|
0,2
|
1,6
|
0,2
|
|
калибратор
|
-
|
-
|
-
|
0,2
|
|
диазореагент
|
0,2
|
0,2
|
-
|
0,2
|
После перемешивания содержимое пробирки
оставляли при комнатной температуре на 5 мин. Для определения общего билирубина
через 20 мин отстаивания при комнатной температуре измеряли величину экстинции
опытной пробы против контрольной пробы. Для определения прямого билирубина
измеряли величину экстинции опытной пробы против контрольной пробы. Экстинцию
калибратора измеряли против дистилированной воды через 20 мин после отстаивания
при комнатной температуре. Работу проводили на КФК - 3.
Расчет концентрации билирубина в пробе проводили
по формулe:
Еоп.
С= ----------- x
85,5мкмоль/, где
Ек.
Еоп.- экстинкция опытной пробы;
Ек. - экстинкция калибровочной пробы;
,5-концентрация билирубина в калибраторе,
мкмоль/л.[31].
2.2.4 Статистическая
обработка данных
Цифровой материал, полученный в результате
исследований, обработан статистически. В каждой группе исследований определяли
следующие величины:
среднее арифметическое (М), которое определяется
как сумма числовых значений всех измерений, деленное на их количество:
Σхi
М= -----------, где
n
Σ - сумма показателей, n
- количество исследований.
Среднее квадратичное отклонение или стандартное
отклонение каждого измерения:

δ = ------------- ,
где
n
- 1
δ - среднее
квадратичное отклонение средней арифметической:
δ
 Σ(xi-M)
Σ(xi-M)
m = ---- =
---------------- .
 n
(n-1)
n
(n-1)
С целью сравнения показателей, полученных в ходе
экспериментов на различных группах людей, определяли достоверность различий
результатов исследований. Для этого определяли показатель существенности (t)
по формуле:



Т- служит для сравнения между собой чисел двух
рядов.
Достоверность различий (Р) определяли по таблице
Стьюдента в зависимости от количества наблюдений. Результаты считали
достоверными при Р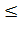 0,05, т.е. в тех
случаях, когда вероятность различий была
0,05, т.е. в тех
случаях, когда вероятность различий была  95%[].
95%[].
РАЗДЕЛ 3. РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
К числу различных заболеваний, при которых
исследования углеводного обмена представляют наибольшую диагностическую
ценность относятся заболевания поджелудочной железы: острый и хронический
панкреатит, панкреанекроз, рак органа.
3.1 Показатели
активности α-амилазы в сыворотке крови больных панкреатитом
Определенный интерес представляет метод
диагностики панкреатита с помощью определения активности α-амилазы
в крови. От действия α-амилазы
зависит качество усвоения углеводов пищи, т.к. амилаза является основным
ферментом катаболизма углеводов. По характеру действия на полисахариды
различают α, β и γ-амилазы.
Под влиянием α-амилаз полисахариды
гидролизуются до олисахаридов, β-амилазы
отщепляют от внешних цепей молекулы полисахарида дисахарид - мальтозу, γ-амилазы
- моносахарид-глюкозу [14]. Основная ценность определения панкреатической α-амилазы
заключается в том, что увеличение её активности высоко-специфично для
заболеваний поджелудочной железы . В таблице 3.1представлены данные активности α
- амилазы
у больных панкреатитом. Таблица 3.1
Активность α-амилазы
у больных панкреатитом (мг/сек/л)
|
Диагноз
|
М m m
|
P1
|
P2
|
|
Здоровые
|
6,00 0,37 0,37
|
-
|
|
|
Больные
острым панкреатитом
|
95,18 5,90 5,90
|

|
|
|
Больные
хроническим панкреатитом
|
13,54 0,54 0,54
|

|

|
Примечания: Р1- достоверность различий по
сравнению с практически здоровыми людьми; Р2-достоверность различий между
группами больных;
Как видно в представленной таблице уровень α
- амилазы
у больных как острым, так и хроническим панкреатитом достоверно повышен по
сравнению с практически здоровыми людьми. Вместе с тем, наибольший рост этого
показателя отмечен у больных острым панкреатитом и превышает показатель у
доноров в 16 раз, а у больных хроническим панкреатитом - в 2,3 раза. При
сравнении двух форм заболевания активность α - амилазы
при остром панкреатите выше, чем при хроническом в 7раз. В ряде случаев
активность амилазы в крови при панкреатите может быть не изменена. В сыворотке
крови обнаруживают до трёх изоферментов α-амилазы,
основным являются P и S
- типы (P-панкреатическая и S-амилаза
слюнных желез). Панкреатическая амилаза повышается при остром панкреатите.
Активность общей амилазы в этом случае повышена за счёт фракций панкреатической
α-амилазы
[13].
В начале острого панкреатита, максимум повышения
амилазы в крови достигается через 4 часа (повышение возможно в 8 раз) от начала
приступа, и снижается до нормы на вторые - шестые сутки. Повышение активности α-амилазы
в крови (гиперамилаземия) возникает при усиленном поступлении ферментов в кровь
[13].
Следует отметить, что при хроническом
панкреатите вне стадии обострения концентрация панкреатических ферментов может
быть не повышена, а даже понижена. При обострении хронического панкреатита
активность α-амилазы может
возрасти в 3-5 раз [13].
Таким образом, при проведенных исследованиях
выявлен существенный рост уровня α - амилазы
у больных панкреатитом обеих форм.
.2 Показатели содержания
глюкозы в крови у больных панкреатитом
Наиболее часто определяемым показателем
углеводного обмена с диагностической целью является содержание глюкозы в крови.
Более 90% всех растворимых низкомолекулярных углеводов в крови приходятся на
глюкозу. Глюкоза распределена практически равномерно между плазмой и
эритроцитами, поэтому может определяться в цельной крови, плазме, сыворотке
[21]. Важным диагностическим маркером тяжести биохимических расстройств
является уровень гликемии (гипо - и гипергликемия), представленный в таблице
3.2.
Таблица 3.2
Показатели содержания глюкозы в крови у больных
панкреатитом
|
Диагноз
|
М±m
|
P2
|
|
Здоровые
|
4,15±0,084
|
-
|
|
|
Больные
острым панкреатитом
|
6,45±0,39
|

|
|
|
Больные
хроническим панкреатитом
|
5,97±0,35
|
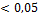
|
Н/Д
|
Примечание: значения Р - те же, что в таблице
3.1 Н/Д - недостоверные значения.
В таблице 3.2 показано, что уровень глюкозы в
крови у больных панкреатитом достоверно повышен по сравнению с практически
здоровыми людьми. Следует отметить, что наибольший рост содержания глюкозы
отмечен при остром панкреатите. Он превышает показатели у практически здоровых
людей в 1,6 раза, а при хроническом панкреатите - в 1,4 раза. При сравнении
двух групп больных панкреатитом наибольший рост показателей отмечен при острой
форме заболевания и превышает показатели при хронической форме в 1,1раза.
Повышенное содержание глюкозы в крови наблюдается у больных панкреанекрозом.
Это связано с повреждением инсулярного аппарата поджелудочной железы [21].
Таким образом, проведенные исследования
показывают, что рост уровня глюкозы в крови при остром и хроническом
панкреатите несущественный.
3.3 Показатели
глюкозо-толерантного теста у больных панкреатитом до и после углеводной
нагрузки
Глюкоза - основной показатель углеводного
обмена. Её уровень может быть понижен при некоторых эндокринных заболеваниях,
при ферментопатии, нарушении толерантности к глюкозе. Содержание глюкозы в
течение дня непостоянно и зависит от мышечной активности, интервалом между
приемами пищи и гормональной регуляции [30].
Для суждения о нарушении углеводного обмена
более информативной является функциональная проба с углеводной нагрузкой -
глюкозо-толерантный тест у больных панкреатитом (І-проба берется натощак и
через 2 часа берут ІІ-пробу после углеводной нагрузки),представленная в
таблице3.3.
Таблица 3.3
Показатели глюкозо-толерантного теста до и после
углеводной нагрузки у больных панкреатитом
|
Диагноз
|
М±m
|
P1
|
P2
|
|
|
Показатели
глюкозо - толерантного теста до углеводной нагрузки
|
|
|
Здоровые
|
4,24±0,24
|
-
|
|
|
|
Больные
острым панкреатитом
|
6,45±0,22
|

|
|
|
|
Больные
хроническим панкреатитом
|
6,53±0,45
|

|
Н/Д
|
|
|
Показатели
глюкозо-толерантного теста после углеводной нагрузки
|
|
|
Здоровые
|
4,24±0,26
|
-
|
|
|
Больные
острым панкреатитом
|
6,60±0,20
|

|
|
|
Больные
хроническим панкреатитом
|
6,63±0,42
|

|
Н/Д
|
|
|
|
|
|
|
|
|
|
|
Данные таблицы 3.3 показывают, что уровень
глюкозы до углеводной нагрузки у больных панкреатитом достоверно повышен в 1,5
раза по сравнению с практически здоровыми людьми. При сравнении двух форм
заболевания значения недостоверны. У здоровых людей быстрый подъем уровня
глюкозы в крови приходит в норму через 2 часа. При нарушении инкреторной
функции поджелудочной железы гипергликемия сохраняется и через 3 часа [19].
По данным таблицы 3.3 можно увидеть, что уровень
глюкозы в крови после углеводной нагрузки у больных острым панкреатитом
достоверно повышен по сравнению со здоровыми людьми и превышает нормальные
значения в 1,5 раза. Наибольший рост показателей отмечен у больных хроническим
панкреатитом, по сравнению с показателями у доноров он превышает нормальные
значения в 1,6 раза. При сравнении двух групп больных значения были
недостоверны.
Таким образом, в результате проведенных исследований,
было выявлено нарушение толерантности к глюкозе как при остром, так и при
хроническом панкреатите, когда снижено выделение инсулина. Причиной этих
нарушений может быть отек органа, что затрудняет отток инсулина, гибель β-клеток
в результате некроза поджелудочной железы.
3.4 Сравнение
показателей билирубина в сыворотке крови
В составе крови билирубин бывает в 2-х
состояниях: связанном (прямой) и несвязанном (непрямой). Когда речь идет об
общем билирубине в крови, говорят о суммарном значении его прямого и непрямого
показателя. В норме прямого должно быть 25%. Изменение значений билирубина при
панкреатите показано в таблице 3.4.
Таблица 3.4
Показатели билирубина у больных панкреатитом
|
Диагноз
|
M±m
|
P1
|
P2
|
|
Показатели
общего билирубина
|
|
Здоровые
|
13,41±0,58
|
-
|
|
|
|
Больные
острым панкреатитом
|
16,26±0,85
|
Н/Д
|
|
|
|
Больные
хроническим панкреатитом
|
17,29±0,76
|

|
Н/Д
|
|
|
Показатели
прямого билирубина
|
|
Здоровые
|
3,66±0,10
|
|
|
|
Больные
острым панкреатитом
|
4,97±0,58
|
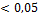
|
|
|
|
Больные
хроническим панкреатитом
|
4,30±0,19
|
Н/Д
|
Н/Д
|
|
|
Непрямой
билирубин
|
|
Здоровые
|
11,06±0,29
|
-
|
|
|
Больные
острым панкреатитом
|
12,2±0,73
|
Н/Д
|
|
|
Больные
хроническим панкреатитом
|
12,91±0,20
|

|
Н/Д
|
|
|
|
|
|
|
|
|
|
|
|
Данные, приведенные в таблице 3.4
свидетельствуют о том, что показатели содержания общего билирубина у больных
острым панкреатитом по сравнению со здоровыми людьми имеют недостоверное
значение, уровень общего билирубина у больных хроническим панкреатитом
достоверно повышен по сравнению с показателями у практически здоровых людей в
1,3 раза. При сравнении двух форм заболевания значения недостоверны. Причиной
повышенного общего билирубина может быть его гиперпродукция [13]. При билиарном
(с желчнокаменной болезнью) панкреатите, выраженном отеке и фиброзе головки
поджелудочной железы наблюдается упорная гипербилирубинемия. А также высокий
показатель может говорить о повышении содержания одной из его отдельных фракций
[22].
В связанном состоянии увеличение билирубина
происходит за счет понижения обратного попадания пигмента в сыворотку крови из
гепатоцитов.
По данным, представленным в таблице 3.4 можно
увидеть, что уровень прямой фракции билирубина у больных острым панкреатитом
достоверно повышен по сравнению с практически здоровыми людьми в 1,4 раза. При
хроническом панкреатите в сравнении со здоровыми показатели имеют недостоверное
значение. При сравнении двух групп больных панкреатитом значения также
недостоверны. По литературным данным, изменения показателей прямого билирубина
можно объяснить так: если панкреатит поражает головку поджелудочной железы, то
при увеличении ее размеров она сдавливает расположенный рядом желчный проток,
препятствуя нормальному оттоку желчи и обратное поступление конъюгированного
билирубина в кровь. Застой желчи вызывает механическую желтуху и заметные
изменения показателей билирубина, в основном его прямой фракции, при этом, если
головка поджелудочной железы сильно увеличена, показатель прямой фракции может
быть повышен более, чем в 2 раза. Важно отметить, что под отеком поджелудочной
железы при панкреатите может скрываться опухолевое образование органа [33].
Что касается содержания непрямого билирубина в
крови, то у больных острым панкреатитом по сравнению с практически здоровыми
показатель имеет недостоверное значение, а у больных хроническим панкреатитом
его уровень достоверно повышен по сравнению с практически здоровыми людьми в
1,2 раза. При сравнении двух форм заболевания значения также недостоверны.
Высокое содержание непрямой фракции может быть обусловлено и избыточным
образованием билирубина [33]. Нарушение процессов связывания непрямого
билирубина может возникать при дефиците фермента печени глюкуронилтрансферазы.
Причиной этого могут быть воспалителные или некротические процессы в органе
[33]. Это также может быть связано с механической желтухой, вызванной
панкреатитом.
Таким образом, в результате исследований было
выявлено высокое содержание суммарного значения билирубина и его непрямой
фракции у больных хроническим панкреатитом и повышенный уровень прямой фракции
у больных острым панкреатитом.
ВЫВОДЫ:
Цель настоящей работы заключается в изучении
показателей углеводного и пигментного обменов при остром и хроническом
панкреатите. Для достижения этой цели перед нами был поставлен ряд задач:
. При обзоре литературных данных были
использованы различные источники, в том числе научные статьи из медицинских
журналов. Получены консультации врачей - хирурга, реаниматолога, врача по
клинической биохимии.
. В ходе освоения и применения методов
диагностики углеводного и пигментного обменов у трех групп людей были получены
следующие результаты: при определении активности амилазы по методу Каравея в
работе показан повышенный уровень активности этого фермента при обеих формах
панкреатита: при остром показатели превышают нормальные значения в16раз, при
хроническом - в 2,3раза. Выяснены причины повышенной активности альфа - амилазы
- это нарушение оттока панкреатического сока в двенадцатиперстную кишку и
уклонение фермента в кровь. При хроническом панкреатите вне стадии обострения
активность амилазы может быть в норме или снижена, при обострении хронической
формы ее активность может повышаться в 5 раз.
. При определении уровня глюкозы в
цельной крови в работе представлены результаты, которые повышены у обеих групп
больных: при остром в 1,6 раза, при хроническом - в 1,4раза. Причинами
повышения глюкозы могут быть повреждение и гибель бета - клеток островковой
зоны из - за панкреанекроза.
. При проведении глюкозо - толерантного
теста было отмечено нарушение толерантности к глюкозе при обеих формах
заболевания: они повышены в 1,5 раза. Одна из причин - снижение выделения
инсулина в результате отека поджелудочной железы и сдавливание протоков.
. При определении билирубина в крови был
отмечен повышенный уровень его суммарного значения у больных хроническим
панкреатитом - В 1,3 раза. Одна из причин - его гиперпродукция. Показатели
прямого билирубина повышены при остром панкреатите в 1,4 раза. Причиной может
быть сдавливание желчного протока в результате увеличения головки поджелудочной
железы, возникает механическая желтуха. Повышение показателей непрямого
билирубина отмечено при хроническом панкреатите в 1,2 раза. Причиной может быть
механическая желтуха. Желтуха при панкреатите считается тяжелым состоянием.
СПИСОК ЛИТЕРАТУРНЫХ ДАННЫХ
1.Акжигитов
Г.Н. Острый панкреатит М.: Медицина; 1974г. 167-с.
.Адо
А.Д. Патологическая физиология М.:Медицина;1973г. 519-с.
.Альбицкий
П.Г. Хирургические болезни М.:Медицина;1978г.,690-с.
.Байкова
З.З.,Липницкий Е.М. Диагностика нарушений при остром панкреатите
М.:Медицина;1975г., 113-с.
.Бернхард
С. Структура и функции ферментов; пер. с англ.-М : Мир-1971г.,96-с.
.Богер
М.М. Методы исследования поджелудочной железы.Н.:Наука;1982г. 238-с.
.
Большая медицинская энциклопедия .М.: советская энциклопедия; 1962г. 1256-с.
.Василенко
В.Х. Справочник по гастроэнтерологии.М.:Медицина;1976г. 382-с.
.Гирголов
С.С., Арьев Т.Я. Хронический панкреатит. М.:Медицина; 1995г.204-с.
.Губергриц
О.Я. Хронические заболевания поджелудочной железы. К.:Здоровье;1975г. 147-с.
.Гудзенко
Ж.П. Панкреатит у детей.М.:Медицина;1980г. 234-с. 12.ГребневА.Л.,КомаровФ.И.
Руководство по гастроэнтерологии.М.:Медицина;1996г. 633-с.
.Дегтярева
И.И. Заболевания органов пищеварения. К.:Демос; 2000г., 2-е издание,321-с.
.Зайко
Н.Н. Патологическая физиология М.:Медицина; 1996г.406-с.
.Комаров
Ф.Т. Терапевтический справочник.М.:Медицина;1987г. 472-с.
.Кленова
Н.И. Биохимия патологических состояний.С.:СГУ;2006г. 208-с.
.Климов
П.К., Фокина А.А. Физиология поджелудочной железы.М.:Медицина;1987г.360-с.
.Кубышкин
В.А. Профилактика и лечение хронического панкреатита; Русский медицинский
журнал; 2002г. 26-с.
.Новицкий
В.В.,Голдберг Е.Д. Патофизиология.т-1,глава12-патофизиология типовых нарушений
обмена веществ. Издательство -Томск;2006г.848-с.
.Орехович
В.Н. Современные методы в биохимии. М.:Медицина;1977г. 392-с.
.Покровский
А.А. Биохимические методы в клинике.М.:Медицина;1969г.629-с.
.Пронин
О.В. Учение об остром панкреатитеМ.:Медицина;1980г.,290-с.
.Руфанов
И.Г.,Лобачев С.В.,Чаплинский В,В. Острый панкреатит.М.:Медицина; 1979г.,216-с.
24.Савельев В.С.,Буянов В.М.,Огнев Ю.В. Острый панкреатитМ.:Медицина;1983г.
233-с.
.Скуя
Н.А. Заболевания поджелудочной железыМ.:Медицина;1986г. 231-с.
.Тиц
Н. Энциклопедия клинических лабораторных тестов.М.:Медицина; 1997г.,960-с.
.Флетчер
Р.,Беркоу Э. Руководство по медицине. Диагностика и терапия1997г.,т-1,737-с.
28.Черешнев В.А.,Юшков Б.Г. Патофизиология. К.:Демос, 2001г. ,220-с.
.Шимулов
Г.Я. Метаболические процессы на разных стадиях острого панкреатита , М.:
Медицина; 1989г., 187-с.
.Шулутко
Б.И. Внутренние болезни.С.:СПСГМИ;1992г. 583-с.
.Carawey
W.T. Amer.J.Clin.Path.,1959,vol 32,p97.
.
Jendrassik L.et al Biochem Z.1938 vol 297,p 81.
33.
Журнал «Хирургия», научная статья - Механическая желтуха при панкреатите, ГМУ
г.Владивосток , 9.07.2002г.
Доклад
Уважаемые председатель и члены комиссии!
Наша работа посвящена изучению показателей
углеводного и пигментного обменов при панкреатите.
Выбор данной темы связан с актуальностью
проблемы заболеваний поджелудочной железы, в частности острым и хроническим
панкреатитом, панкреанекрозом. А также нарушением функциональной деятельности
органа при панкреатите, которое влечет за собой , в первую очередь, нарушение
углеводного обмена, как самого неустойчивого и наиболее значимого в
энергетическом обмене.
Цель нашей работы - изучить показатели
углеводного и пигментного обменов у здоровых людей и больных панкреатитом.
Задачи - освоить методы лабораторной диагностики
исследуемых обменов;
провеcти
исследования у трех групп людей;
получить данные , обработать их статистически и
сравнить показатели у практически здоровых людей и больных панкреатитом.
Методы исследований
определение уровня глюкозы в цельной крови;
проведение глюкозо-толерантного теста;
определение содержания билирубина крови, а
именно его прямой и непрямой фракций. Принцип метода состоит в реакции прямого
билирубина с диазореагентом, и в реакции непрямого с кофеиновым реагентом с
образованием с образованием окрашенного продукта.
Результаты
В результате статистической обработки были
получены следующие значения:
Активность амилазы
Данная диаграмма показывает, что уровень
активности амилазы достоверно повышен как при остром, так и при хроническом
панкреатите по сравнению с практически здоровыми людьми. Наибольший рост
показателей отмечен при острой форме заболевания, и превышает нормальные
значения в 16 раз, а при хронической - в 2,3 раза. При сравнении двух форм
заболевания показатель острого панкреатита превышает значения хронического в 7
раз.
Уровень глюкозы
При проведенных исследованиях был отмечен
повышенный уровень глюкозы у больных обеих форм панкреатита. Наивысший рост
наблюдается остром панкреатите. По сравнению со здоровыми донорами он повышен в
1,6 раза, при хроническом -в 1,4 раза. При сравнении двух форм панкреатита
значения были не достоверны.
Глюкозо - толерантный тест
Глюкозо-толерантный тести проводили до и после
углеводной нагрузки.
В результате сравнения показателей до углеводной
нагрузки был выявлен повышенный уровень у обеих групп больных. Уровень повышен
в 1,5раза по сравнению с нормальными значениями. При сравнении двух форм
заболевания показатели имеют недостоверное значение.
После углеводной нагрузки уровень глюкозы
достоверно повышен у обеих групп больных по сравнению со здоровыми. При остром
панкреатите - в 1,5 раза, при хроническом- в 1,6 раза. При сравнении двух форм
панкреатита показатели имеют недостоверное значение.
Билирубин
На данном слайде приведены показатели прямой и
непрямой фракций, а также их суммарное значение. В представленной диаграмме
можно увидеть, что уровень суммарного значения билирубина у больных хроническим
панкреатитом достоверно повышен по сравнению с практически здоровыми в 1,3
раза.
В сравнении показателей при остром панкреатите
со здоровыми людьми и при сравнении обеих форм панкреатита значения показателей
недостоверны.
Уровень прямой фракции билирубина у больных
острым панкреатитом достоверно повыше по отношению к здоровым в 1,4 раза.
При сравнении показателей хронического
панкреатита с показателями здоровых и двух форм панкреатита показатели имеют
недостоверное значение.
Содержание непрямого билирубина у больных
хроническим панкреатитом достоверно повышено по сравнению с нормальным
значением в 1,2 раза. Значения показателей острого панкреатита по сравнению с
практически здоровыми недостоверны. При сравнении двух форм заболевания
показатели также имеют недостоверное значение.
Выводы
Таким образом, в результате проведения
лабораторных исследований, были изучены показатели углеводного и пигментного
обменов. При сравнении результатов были выявлены отклонения показателей от
нормальных значений у обеих групп больных. Это свидетельствует о том, что при
остром и хроническом панкреатите возникают нарушения углеводного и пигментного
обменов.