Гигиена органов мочевыделительной системы детей дошкольного возраста
ГБОУ СПО
«Соликамский педагогический колледж имени А.П. Раменского»
Заочное
отделение
КОНТРОЛЬНАЯ
РАБОТА
Дисциплина:
«Возрастная анатомия, физиология и гигиена»
Тема:
«Гигиена органов мочевыделительной системы детей дошкольного возраста»
Выполнила:
студентка группы В-38
Мальцева Наталья Николаевна
Проверила:
преподаватель Морозова Татьяна
Борисовна
Соликамск,
2014
План:
1. Значение выделительной системы
. Строение органов мочевыделительной
системы
. Возрастные особенности органов
мочевыделительной системы детей дошкольного возраста
. Процесс мочеобразования
. Акт мочеиспускания
. Характеристика заболеваний органов
мочевыделительной системы детей дошкольного возраста и их профилактика дома и в
условиях ДОУ
Список использованной литературы
. Значение выделительной системы
Выделение - часть обмена веществ, осуществляемое
путём выведения из организма конечных и промежуточных продуктов метаболизма,
чужеродных и излишних веществ для обеспечения оптимального состава внутренней
среды и нормальной жизнедеятельности. Нарушение процессов выделения приводит к
сдвигу гомеостаза, обмена веществ и функций организма вплоть до его гибели.
Выделение неразрывно связано с водно-солевым обменом, так как основная часть
веществ, предназначенных для выделения выводится из организма растворенными в
воде.[1]
В выведении продуктов обмена принимают участие
ряд органов. Это, прежде всего мочевыделительная система, а также печень,
желудочно-кишечный тракт, лёгкие и кожа. Органы выделения ответственны за
поддержание гомеостаза. Конечные продукты расщепления веществ в организме
поступают из клеток и тканей в кровь, лимфу и в межклеточную жидкость, а затем
через органы выделения выводятся наружу. Задержка конечных продуктов обмена
приводит к сбою нормальной жизнедеятельности организма, а иногда бывает
показателем начинающегося заболевания.
Лёгкие - быстрый и эффективный регулятор
кислотно-щелочного равновесия. Через них из организма выводится диоксид
углерода, вода в виде пара и летучих веществ.
Кожа с помощью потовых желез учувствует в
выделении воды, минеральных солей и небольшого количества органических
веществ.[9]
Выделительная функция желудочно-кишечного тракта
заключается в удалении из организма солей тяжёлых металлов, а также
непереваренных остатков пищи, продуктов превращения желчных пигментов,
холестерина и воды.
До 75% выводимых из организма продуктов обмена
веществ удаляются через почки. С мочой выделяется вода, соли и продукты распада
белков (мочевина, мочевая кислота и другие). С помощью почек в организме поддерживается
кислотно-щелочное равновесие (pH),
постоянный, нормальный объём воды и солей, стабильное осмотическое давление.[2]
Почки предохраняют организм человека от
отравления. У каждого человека две почки, которые расположены на уровне
поясницы с обеих сторон позвоночника. Через почки каждые пять минут проходит
вся кровь, содержащаяся в организме. Она приносит из клеток вредные вещества; в
почках кровь очищается и, поступая в вены, направляется обратно к сердцу.[9]
Значение выделительной системы сводится к следующему:
) освобождению организма от конечных продуктов
обмена, которые являются токсическими веществами;
) участию в поддержании постоянства внутренней
среды организма (осмотическое давление, активная реакция крови);
) синтезу биологически активных веществ,
регулирующих постоянство кровяного давления и количества клеток крови (ренин,
эритропоэтин).[5]
Таким образом, почки, вместе с другими органами,
обеспечивают постоянство состава организма (гомеостаз). Почки являются
основными выделительными органами.
2. Строение органов
мочевыделительной системы
Мочевыделительная система представлена почками,
в которых образуется моча, а также мочеточниками, мочевым пузырём и
мочеиспускательным каналом, являющиеся путями выведения мочи из почек (из
организма).
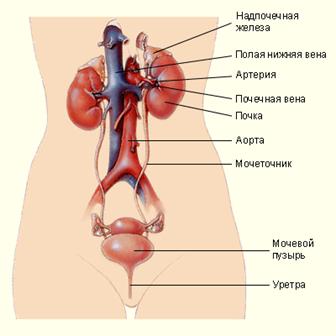
Почки.
Почки - парный орган, имеет бобовидную форму.
Они расположены по бокам позвоночного столба на уровне от XII
грудного и до I-II
поясничных позвонков (правая несколько ниже, а левая выше) и прилежат к задней
стенке брюшной полости. На каждой почке различают переднюю и заднюю поверхности
и два края- выпуклый латеральный и вогнутый медиальный. На медиальном,
вогнутом, крае, обращенном к позвоночнику, находятся ворота почки. В воротах
лежат: почечная артерия, почечная вена, лимфатические сосуды, лимфатические
узлы, нервы и почечная лоханка. Почка покрыта оболочками, которые способствуют
ее фиксации. Непосредственно к веществу почки прилежит фиброзная оболочка.
Снаружи от нее расположена жировая капсула, окруженная спереди и сзади фасцией
почки. Кроме того, спереди почка покрыта брюшиной. Фиксации почек способствуют
также кровеносные сосуды, входящие в почку и выходящие из нее, и внутрибрюшное
давление.
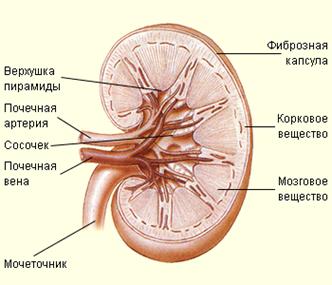
В почке различают корковое вещество толщиной 5-7
мм расположенное с периферии, и мозговое вещество (см. рис.), состоящее из 7-12
пирамидок, обращенных основанием к корковому веществу, а верхушкой - в почечную
пазуху. Корковое вещество, вклинивающееся между пирамидками мозгового вещества,
образует почечные столбы.
Морфологической и функциональной единицей почки
является нефрон. Нефрон - это почечная капсула и система почечных канальцев,
длина которых у одного нефрона равна 50-55 мм, а общая протяженность их
составляет 100 км. В каждой почке насчитывают свыше 1 млн. нефронов.
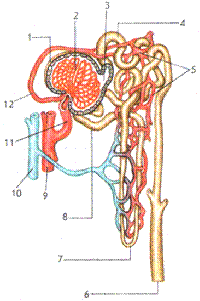
Схема строения и кровоснабжения нефрона (см.
рис): 1 - капсула клубочка (капсула Шумлянского-Боумена) , 2 - клубочек почечного
тельца, 3 - просвет капсулы клубочка, 4 - канальцы нефрона, 5 -
кровеносные капилляры, 6 - собирательная трубочка, 7 - петля нефрона, 8
- дистальная часть канальца нефрона, 9 - артерия, 10 - вена, 11 -
приносящая клубочковая артериола, 12 - выносящая клубочковая артериола
Нефрон состоит из капсулы и трехзвенной
трубочки: проксимального отдела канальца (извитой каналец первого порядка),
петли нефрона (петлю Генле) и дистального отдела канальца (извитой каналец
второго порядка), переходящего в собирательную трубочку. (См. рис.) Наиболее
активной частью нефрона является проксимальный его отдел, в котором процессы
образования мочи отличаются высокой скоростью.
Капсула - начальная часть нефрона, расположенная
в корковом веществе почки, имеет форму двухстенной чаши. Она плотно охватывает капилляры
клубочка почки, образуя так называемое, почечное тельце. Таким образом, один
конец нефрона начинается почечной капсулой, а второй конец впадает в
собирательную трубочку. Затем собирательные почечные трубочки проходят в
пирамидах мозгового вещества, впадают в короткие сосочковые протоки, которые
открываются в малые почечные чашки.[7]
Количество малых почечных чашек в одной почке
бывает от 5 до 15.Иногда в одну малую чашу обращены верхушки двух или трёх
сосочков. При этом малая почечная чашка охватывает сосочек со всех сторон,
образуя над его верхушкой так называемый свод. В стенках свода имеются
гладкомышечные клетки, образующие сжиматель свода. Комплекс структур свода,
включающих сжиматель, соединительную ткань, нервы, кровеносные и лимфатические
сосуды, рассматривается как форникальный аппарат почки. Этот аппарат играет
важную роль в процессе выведения мочи и препятствует её обратному току в
мочевые канальцы. Несколько малых почечных чашек открываются в одну большую
чашку, которых у человека 2-3. Большие почечные чашки, сливаясь друг с другом,
образуют одну общая полость - поперечную лоханку. Поперечна лоханка постепенно
суживаясь, переходит в мочеточник.
Мочеточники.
Мочеточник - орган мочевыводящей системы
человека, который обеспечивает передвижение мочи от почек к мочевому пузырю.
Мочеточники представляют собой полые цилиндрические трубки
диаметром 6-8 мм, длиной 25-35 см. В мочеточнике выделяют брюшную, тазовую и
пузырную части. Последняя расположена в толще мочевого пузыря. Стенка
мочеточника имеет слизистую, мышечную и соединительнотканную оболочку. Моча по
мочеточнику продвигается благодаря перистальтическому сокращению гладкой
мышечной ткани его стенки. Мочеточник соединяет почку с мочевым пузырем.
Мочевой пузырь.
Мочевой пузырь - орган мочевыделительной системы
человека, который обеспечивает сбор мочи.[6] Мочевой пузырь является
резервуаром для накопления мочи. Располагается он в полости малого таза,
впереди от прямой кишки. Емкость мочевого пузыря взрослого человека достигает
500 мл. Стенка его имеет три оболочки: слизистую (с подслизистой основой),
мышечную и соединительнотканную. Слизистая оболочка пустого мочевого пузыря
складчатая, при его наполнении складки расправляются. В мочевой пузырь
открываются отверстия двух мочеточников, по которым поступает моча. Широкое
тело мочевого пузыря переходит в более узкую его часть - шейку,
которая продолжается в мочеиспускательный канал.
Мочеиспускательный канал.
Мочеиспускательный канал - орган
мочевыделительной системы человека, который обеспечивает выведение мочи из
организма человека.[6]
Мочеиспускательный канал связывает пузырь с
поверхностью тела человека. Если другие мочевые органы не имеют половых
различий, то в мочеиспускательном канале они имеются. Начинается
мочеиспускательный канал у мужчин и женщин одинаково внутренним отверстием на
стенке мочевого пузыря.
У женщин мочеиспускательный канал имеет длину 3
- 3,5 см. Наружное отверстие его открывается в преддверие влагалища. Слизистая
оболочка мочеиспускательного канала образует продольные складки.
У мужчин мочеиспускательный канал имеет длину до
18 см и представляет собой трубку, начинающуюся от мочевого пузыря и
заканчивающуюся на головке полового члена. У мужчин мочеиспускательный канал
выполняет двойную функцию: он выводит не только мочу, но и служит для
прохождения спермы (мужских половых клеток), поступающих в канал из
семявыбрасывающих протоков.[7]
Там, где мочеиспускательный канал проходит через
мочеполовую диафрагму, вокруг него образуется сфинктер (сжиматель) из
поперечно-полосатой скелетной мышечной ткани, произвольно регулирующий
опорожнение мочевого пузыря.
Таким образом, вредные и ненужные вещества в
почках растворяются в воде и выводятся из организма в виде мочи, которая
сначала поступает в мочевой пузырь, а затем через мочеиспускательный канал
выводится из тела. Почки, мочеточники, мочевой пузырь, мочеиспускательный канал
образуют мочевыделительную систему. [9]
3. Возрастные особенности органов
мочевыделительной системы детей дошкольного возраста
орган мочевыделительный дошкольник
заболевание
Почки у новорожденного короткие и толстые,
сильнее, чем у взрослого, выступают в брюшную полость. На поверхности почек
видны борозды, соответствующие границам между их долями. Дольчатость почек
сохраняется до 2 - 3 лет. Левая почка у новорожденных несколько больше правой,
вес ее составляет 13 - 15 г, тогда как вес правой почки равен 11 - 12 г.
Относительный вес почек составляет у мальчиков 0,75%, у девочек 0,77%. У
взрослых он снижается до 0,46% у мужчин и 0,55% у женщин. На 1-м году жизни
почки растут быстро, и их вес достигает 30 - 35 г. После 3 - 5 лет рост почек
замедляется, и вновь ускоряется во втором детстве и подростковом периоде.
Почки у новорожденных расположены более низко,
чем у взрослых. Нижний полюс почки в 50% лишь после года поднимается над
уровнем подвздошного гребня. Поэтому у маленьких детей его можно прощупать.
Ворота почек у детей, как и у взрослых, находятся чаще всего на уровне 2-го
поясничного позвонка. Левая почка в 2/3 случаев расположена несколько выше
правой, в 24% находится на одном с ней уровне и в 13% занимает более низкое
положение. Продольные оси почек в детском возрасте наклонены к срединной
плоскости в меньшей степени, чем у взрослых. У новорожденных сравнительно
большая величина полей соприкосновения с надпочечниками - от 1/3 до 2/3
поверхности почек. 2/3 правой почки покрыты печенью, а также слепой кишкой с
червеобразным отростком и брыжейкой поперечно-ободочной кишки. Левая почка
соприкасается с селезенкой, хвостом поджелудочной железы, брыжейкой
поперечно-ободочной кишки. На 1-м году жизни эти поля уменьшаются и к 3-м годам
взаимоотношения почек с соседними органами соответствуют таковым у взрослых.
Собственная оболочка почек новорожденных образована соединительной тканью,
которая к 5 годам приобретает структуру фиброзной капсулы. Жировая капсула у
новорожденных отсутствует, появляется к 3 - 5 годам. Жировая капсула начинает
формироваться лишь к периоду первого детства, продолжая при этом постепенно
утолщаться.
До пятилетнего возраста почки не обладают
способностью концентрировать мочу, в них преобладают фильтрационные процессы.
После 5 лет, в связи с развитием канальцевой системы, усиливается резорбционная
функция почек.
Мочеточники новорожденных имеют извилистый ход,
легко смещаются в связи со слабым развитием жировой клетчатки забрюшинного
пространства. Длина их 4 - 7 см. Левый мочеточник длиннее правого. К 4 годам
длина мочеточника увеличивается до 15 см. Изгибы более выражены как на уровне
нижнего полюса почек, так и в области пересечения мочеточника с сосудами. В
раннем детстве стенка мочеточников тонкая, мышечный циркулярный слой развит
слабо, особенно при впадении в мочевой пузырь.
Мочевой пузырь у новорожденных веретенообразный,
у детей первых лет жизни - грушевидный, располагается над входом в малый таз. В
возрасте 1-3 лет дно мочевого пузыря расположено на уровне верхнего края
лобкового симфиза[6], отверстия мочеточников находятся у девочек на высоте
отверстия матки. Передняя стенка мочевого пузыря не покрыта брюшиной. У
девочек, в отличие от взрослых, мочевой пузырь не соприкасается с влагалищем, у
мальчиков не граничит с прямой кишкой. В первые три года жизни происходит
опускание мочевого пузыря в полость малого таза. Емкость мочевого пузыря к 5
годам составляет 180 мл мочи.
Мочеиспускательный канал у новорожденных девочек
широкий, дугообразно изогнут, длиной 1 - 3 см. Складки и железы слабо выражены.
Мышечная оболочка мочеиспускательного канала и наружный сфинктер формируются к
12 - 13-ти годам.
Таким образом, мочевыделительная система детей
дошкольного возраста, имеет отличия, которые постепенно приобретают нормальные
формы и размеры.
4. Процесс мочеобразования
Первая фаза - клубочковая фильтрация происходит
в капсуле Шумлянского-Боумена, где первичная моча фильтруется из капилляров
мальпигиева клубочка в полость капсулы. Это обеспечивается за счёт высокого
давления в мальпигиевом клубочке (кровь поступает в почечные артерии под
большим давлением, так как они отходят непосредственно от брюшной аорты) и особого
строения капсулы. Первичная моча в силу того, что форменные элементы и белок не
могут пройти через стенки сосудов, представляет собой плазму крови без
белков.[1] В течение суток через почки проходит до 1700-1800 л крови. Так вся
кровь протекает через капилляры клубочков более 200 раз. Эта кровь
соприкасается с внутренней поверхностью капилляров, площадь которых составляет
1,5-2, м2. При этом количество образующей первичной мочи достигает 150-180 л в
сутки. Таким образом, из 10 л протекающей через почки крови отфильтровывается 1
л первичной мочи. В первичной моче содержатся аминокислоты, глюкоза, витамины и
соли, а также продукты обмена - мочевина, мочевая кислота и другие вещества.[2]
Образовавшаяся первичная моча содержит большое
количество полезных для организма веществ, а также большое количество воды,
выведение которых было бы значительным расточительством со стороны организма, и
поэтому в извитых канальцах нефрона происходит реабсорбция (обратное
всасывание) воды и нужных организму веществ.
Канальцевая реабсорбция-процесс обратного
всасывания профильтровавшихся веществ и воды из просвета канальцев в кровь
капилляров почек.[3] Осуществляется обратное всасывание за счет осмотического
давления, диффузии и активного транспорта клетками стенок канальцев. В конечном
итоге в течении суток из 150-180 л первичной мочи образуется до 1,5 л вторичной
(конечной) мочи, в состав которой входят: вода, натрий, хлор, калий, сульфаты,
магний, мочевина и мочевая кислота. Большую часть мочи составляет вода - 95%.
Вторичная моча по мочевыводящим путям (почечные чашки, лоханка, мочеточник)
поступает в мочевой пузырь и выводится из организма.
Днем образуется основное количество мочи.
Удельный вес мочи колеблется от 1005 до 1025 и изменяется обратно
пропорционально объему выпитой жидкости. Реакция суточной мочи слегка кислая,
однако pH зависит от
характера питания: при растительной пище приобретает щелочную, при белковой -
кислую среду. У детей содержание мочевой кислоты ваше, чем у взрослых, а
содержание мочевины и хлористого натрия ниже.
Работа почек регулирует нервной и гуморальной
системами. Под влиянием импульсов от центральной нервной системы изменяется
просвет кровеносных сосудов, что влияет на проницаемость почечных клубочков,
всасывательную способность эпителия в почечных канальцах и сказывается на
процессах образования мочи. На работу почек влияют болевые и температурные
раздражители, а также гуморальные факторы: адреналин, диуретический гормон
передней доли и антидиуретический гормон задней доли гипофиза.
Таким образом, почки регулируют содержание
веществ в организме, выводят лишнее вещества и задерживают недостающие.
. Акт мочеиспускания
Образовавшаяся в почках моча поступает в
собирательные трубочки, из которых она попадает в малые почечные чашки, затем в
большие почечные чашки, из них моча собирается в лоханку, из которой выводится
через мочеточник в мочевой пузырь. Где она накапливается до наполнения пузыря.
При накоплении в мочевом пузыре мочи в
количестве до 250-300 мл она начинает заметно давить на стенки пузыря с силой
12-15 см водного столба. Из - за этого давления возникает позыв к
мочеиспусканию. Возникшие в рецепторах стенок мочевого пузыря нервные импульсы
направляются в центр мочеиспускания, расположенный в крестцовом отделе
головного мозга. Из этого центра по волокнам парасимпатических тазовых нервов к
стенкам мочевого пузыря поступают сигналы. Эти сигналы вызывают одновременное
сокращение мускулатуры стенок пузыря и раскрытие сфинктеров мочеиспускательного
канала. При этом моча изгоняется из мочевого пузыря. Высшие центры
мочеиспускания находятся в лобных долях полушарий большого мозга, они также
регулируют процесс мочеиспускания.[6] Таким образом, в мочевом пузыре моча
воздействует, своим прикосновением, на стенки мочевого пузыря раздражая
интерорецепторы и по афферентным нейронам информация поступает в КБП, а именно
в лобные доли, далее через эфферентный нейрон информация поступает в рабочий
орган - мочевой пузырь и далее по мочеиспускательным каналам происходит
мочеиспускание.
Опорожнение мочевого пузыря осуществляется
безусловно- и условно- рефлекторным путём.
У грудных детей мочеиспускание только
безусловно- рефлекторное. Рефлекс мочеиспускания возникает в ответ на
раздражение рецепторов , расположенных в стенках мочевого пузыря и реагирующих
на повышение давления при накоплении мочи в мочевом пузыре. В ответ на эти
раздражения сокращаются мышцы мочевого пузыря и сокращаются сфинктеры. После 6
лет детей учат произвольной регуляции мочеиспускания (формирование условных
рефлексов внутреннего торможения). Участие коры головного мозга в регуляции
акта мочеиспускания делает возможным временную произвольную задержку
мочеиспускания. В 2-3 года дети, как правило, способны к полной произвольной
регуляции мочеиспускания. В возрасте до 1 года число мочеиспусканий у детей
составляет 16-20 раз, у 7-13 летних -7-8 раз в сутки. Количество мочи,
образующейся у детей за сутки, значительно меньше, чем у взрослых: в возрасте
одного месяца- около 350 мл, одного года - 750 мл, 4-5 лет-1 л, в 10 лет -1,5.
На процессы мочеобразования и мочевыделения у
детей младшего школьного возраста в значительной степени воздействует
эмоциональные переживания, температура и влажность воздуха.[1]
6. Характеристика заболеваний
органов мочевыделительной системы детей дошкольного возраста и их профилактика
дома и в условиях ДОУ
Мочекаменная болезнь начинается в детстве, как
результат нарушения обмена веществ. Один из самых частых симптомов - выделение
большого количества кристаллов солей с мочой. Иногда цвет мочи меняется на
оранжевый, кипично-красный или бурый. Мочекаменная болезнь у детей может не
проявляться внешне или вызывать неприятные ощущения при мочеиспускании. Её
можно выявить с помощью анализов. Предотвратить появление солей в моче ребёнка
просто. Самое главное заключается в употреблении большого количества воды и
соблюдении определённой диеты.
Энурез. В младенчестве мочевыделение совершается
непроизвольно. С возрастом образуются и закрепляются условные рефлексы,
обеспечивающие произвольное мочеиспускание. Однако у некоторых детей, преимущественно
мальчиков, наблюдается ночное недержание мочи - энурез. Причиной этого
заболевания может быть неправильный режим жизни ребенка - еда перед сном,
обилие жидкости, ненормальный сон, острая пища, а также воспалительные процессы
в мочевом пузыре или заболевание почек. Нередко энурез возникает у детей как
следствие нервно-психических потрясений, таких, например, как конфликты в
семье, испуг, острые болевые ощущения и. т. д. Окружающие далеко не всегда
понимают, что ночное недержание мочи - это не распущенность, не лень, а
заболевание. Поэтому таких детей стыдят, наказывают, что еще сильнее
провоцирует болезнь из-за давления на ребёнка и его психику. Вот почему
родители и воспитатель должны проявлять к ребенку, страдающим энурезом, особую
чуткость, родители должны обратиться к врачу, который назначит необходимое
лечение. Обычно энурез проходит у детей к 10 годам или в период полового
созревания. Первая стадия лечения это тщательное наблюдение за ребёнком.[4]
Пиелонефрит - воспалительное заболевание почек и
почечных лоханок. Пиелонефрит может быть острым и хроническим. Болезнь вызывает
неспецифическая микробная инфекция, проникшая в почку и лоханку нисходящим или
восходящим путём. Пиелонефрит может возникать при многих острых инфекционных
заболеваниях. Появляется сильный озноб, температура может подняться до 40
градусов, возникает боль в пояснице, наблюдается тошнота, рвота, головные и
мышечные боли. Лечение: антибиотики, постельный режим обильное питьё, также
мочегонные средства растительного происхождения (брусничный лист, клюкву,
можжевельник, полевой хвощ), питьё минеральной воды, тепловые процедуры на
поясницу. И, конечно, же, обратиться к врачу.
Диффузный гломерулонефрит -
инфекционно-аллергическое заболевание почек, чаще встречается у детей от 3 до
12 лет. Основными симптомами являются: отёки, повышение артериального давления.
Лечение должно проводиться только в условиях стационара. Назначается строгий
постельный режим и специальная диета. Чем раньше ставиться диагноз, и
назначается лечение, тем благоприятнее прогноз и тем скорее ребёнок
выздоровеет.
Цистит - микробно-воспалительный процесс в
стенке мочевого пузыря (как правило, в слизистом и подслизистом слое). У детей
можно заподозрить цистит, если отмечается учащённое мочеиспускание(как минимум
2-3 раза в час), появление болей в низу живота, а также в промежности и в
области прямой кишки, помутнение молчи и повышение температуры. Также
«тревожным звонком» может стать недержание мочи. У девочек, по сравнению с
мальчиками, риска «заработать» цистит выше в 5-6 раз. Причина такого явления
анатомические особенности мочеполовой системы девочек: короткий и широкий
мочеиспускательный канал, который близко расположен к влагалищу и прямой кишке.
Лечение: постельный режим, приём лекарственных препаратов, сидящие ванночки на
травах (шалфей, ромашка, календула), сухая негорячая грелка (до 38 градусов).
Вульвовагинит - это воспаление стенок влагалища
и вульвы к девочек. Симптомами вульвовагинита являются зуд и жжение в области
половых органов. Главная угроза при вульвовагините у девочек - это сращение
малых половых губ, которое при запущенном состоянии может привести к закрытию
мочевого канала. Лечение должно проходить при помощи врача-гинеколога,
самостоятельное лечение недопустимо. Иногда случается так, что данное
воспаление, возникшее по причине не соблюдения гигиены, можно вылечить при
регулярном мытье и соблюдении гигиенических норм тела и половых органов. Однако
это происходит не всегда, и обратиться к специалисту необходимо. Врач назначает
антибактериальные и противогрибковые средства, а также специальную диету.[8]
Некоторые болезни можно предупредить, соблюдая
правила личной гигиены и гигиены половых органов.
Во-первых, необходимо ежедневно мыть ребёнка под
душем с использование детского мыла.
Во-вторых, ежедневно, а старших приручите
самостоятельно, меняйте нижнее бельё.
В-третьих, следить за тем, чтобы у детей не было
глистов.
В четвёртых, необходимо закалять ребёнка, ведь
чем сильнее иммунитет, тем меньше риска к заболеванию.
Таким образом, органы мочевыделительной системы
тесно связаны с половыми органами, поэтому гигиенические навыки ухода за кожей
наружных половых органов и промежностей должны прививаться ребёнку с первых
дней жизни, что избавляет от неприятного запаха, особенно усиливающегося в
период полового созревания.[1]
Список использованной литературы:
1. Назарова Е.Н. Жилов Ю.Д.
Возрастная анатомия и физиология. - М., Академия, 2008. С-142.
2. Сапин М. Р. Сивоглазов В.И.
Анатомия и физиология человека (с возрастными особенностями детского организма):
учебное пособие для студ. сред. пед. учеб. заведений. - М., Академия, 1999.
С-218.
. Физиология с основами
анатомии. Курс лекции для студентов I
курса. - С.-П.,2010.
. Шелл Н. Ньюрик Дж. (Пер. с
англ. Кутуминой О.А., консультант доктор медицинских наук Шеврыгин Б.В.)- М.:
РОСМЭН, 1998. (Серия «советы родителям»).
5. medicedu.ru/fiziologia/254-fiziologia-videlitelnoi-sistemi.html
. mybiologia.net/organism-cheloveka/videlitelnaya-sistema
. biobib.ru/index.php/anatomiya/anatomia-cheloveka/stroenie-organov-mochevidelitelnoie-sistemi.html
. myunivercity.ru
. edio.ru/che09.html