Болезни органов желудочно-кишечного тракта
Введение
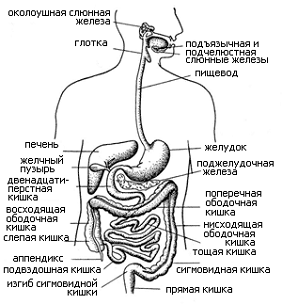
Желудочно-кишечный тракт (ЖКТ) - это система
органов у человека, предназначенная для переработки и извлечения из пищи
питательных веществ, всасывания их в кровь и лимфу и выделения из организма
непереваренных остатков. Является частью пищеварительной системы человека.
В настоящее время существует достаточно много
заболеваний ЖКТ, но наиболее распространёнными являются язва желудка и язвенная
болезнь двенадцатиперстной кишки, изжога и гастрит.
Многие заболевания ЖКТ могут привести к
необратимым последствиям, если вовремя не обратиться к специалисту.
Причинами, вызывающими заболевания ЖКТ являются:
хронический стресс, пищевые токсические инфекции, глистные и вирусные
заболевания, а так же отсутствие режима питания, частое использование
полуфабрикатов быстрого приготовления и нарушения санитарно-гигиенических норм
приготовления и употребления пищим.
Современный ритм жизни, постоянные стрессы,
неправильное питание, неблагоприятная экологическая обстановка - все это
достаточно сильно усугубляет и без того нелегкую работу наших органов
пищеварения. С каждым годом растет число пациентов с хроническими
гастроэнтерологическими заболеваниями. Нередко следствием перехода болезни в
хроническую форму является самолечение, которое только усугубляет течение заболевания,
принося лишь временное улучшение состояния больного.
Основные симптомы при заболеваниях ЖКТ:
Боли, тошнота, рвота, отрыжка, изжога, нарушение
аппетита, ощущение неприятного вкуса во рту, задержка стула.
Гастрит
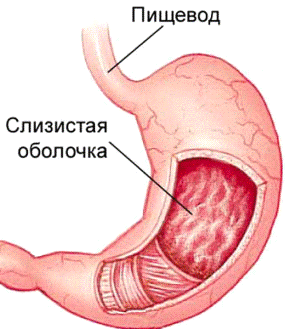
Гастрит - болезнь воспаления слизистой оболочки
желудка.
Различают острый и хронический гастрит.
Острым гастритом называют острое воспаление
слизистой оболочки желудка, вызванное разовым воздействием сильных
раздражителей. Острый гастрит часто развивается вследствие попадания в желудок
химических раздражающих веществ, приёма некоторых лекарств, употребления
некачественной и заражённой болезнетворными микроорганизмами пищи. Кроме того,
острый гастрит может возникать и на фоне других общих заболеваний, часто - при
острых инфекциях или нарушениях обмена веществ.
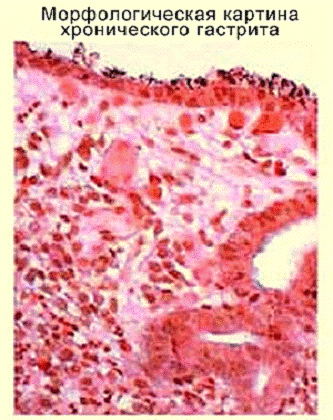
Хронический гастрит - длительно текущее
рецидивирующее воспалительное поражение слизистой оболочки желудка, протекающее
с её структурной перестройкой и нарушением функций желудка. Хронический гастрит
часто развивается бессимптомно.
Причины:
Употребление трудноперевариваемой пищи;
заражённость желудка Helicobacter pylori и, в меньшей степени, другими
бактериями или грибами; нарушение режима питания; вредные привычки: алкоголизм
и курение; длительный приём лекарств, раздражающих слизистую оболочку желудка;
воздействие на слизистую радиации и химических веществ; хронический стресс.
Основные симптомы:
Местные расстройства характеризуются: тяжестью и
чувством давления, полноты в подложечной области, появляющиеся или
усиливающиеся во время еды или вскоре после еды, отрыжкой, срыгиванием,
тошнотой, неприятным привкусом во рту, жжением в эпигастрии, нередко изжогой.
Общие расстройства могут проявляться следующими
синдромами: слабостью, раздражительностью, нарушениями со стороны
сердечно-сосудистой системы, аритмии, артериальной неустойчивостью, бледностью,
потливостью, сонливостью, возникающими вскоре после еды.
Режим питания:
язва желудок изжога гастрит
Язвенная болезнь
Язвенная болезнь желудка - дефект слизистой
оболочки желудка или двенадцатиперстной кишки, образующийся под действием
кислоты, желчи. Секреция кислоты в желудке при этом обычно не увеличивается.
Язвенная болезнь характеризуется рецидивирующим течением, то есть чередованием
периодов обострений (чаще весной или осенью) и периодов ремиссии. В отличие от
эрозии (поверхностного дефекта слизистой), язва заживает с образованием рубца.
При осложнении возможно возникновение прободной
язвы. Прободная язва - это возникновение сквозного дефекта в стенке желудка или
двенадцатиперстной кишки и вытекание содержимого в брюшную полость.
Причины возникновения язвы:
Вредные привычки; нарушение режима питания; не
леченный гастрит; вирусы; бактерии.
Основные симптомы:
Приступообразная боль, связанная с приёмом пищи;
тошнота, изжога, запоры; рвота кислотным содержимым; наличие черного стула.
Профилактика язвы желудка:
Основными профилактическими мерами считается
соблюдение распорядка дня, гигиенические нормы труда, отказ от алкоголя и
курения. Очень важно обратить внимание на режим питания и качество пищи.
Больным язвой желудка не рекомендуется пища, подогретая или приготовленная в
микроволновых печах. В осенне-весенние периоды больные по мере необходимости
должны проходить курсы профилактического лечения.
Лечение:
Состояние больного может улучшиться после приёма
антацидных лекарственных препаратов, однако большинство язв лечится с помощью антисекреторных
лекарственных веществ. Подавление секреции соляной кислоты в желудке с помощью
лекарственных препаратов приводит к снижению кислотности желудочного сока. Доза
антисекреторных средств подбиралась всегда индивидуально, потому что
неправильное количество препарата в одном случае приводит к неэффективной
терапии и длительному существованию язвы (как известно, чем дольше язвенный
дефект оставался открытым, тем больше вероятность развития осложнений, при
рубцевании возникают более сильные деформации очень существенно повышается), в
другом случае (передозировка) - к глубокому и длительному подавлению
секреторной функции желудка и, как следствие, усилению процессов брожения,
нарушению нормального переваривания и изменению микрофлоры (дисбактериозу).
Диета при язвах:
исключение веществ, являющихся сильными
возбудителями секреции, а также механических, химических и термических
раздражителей.
Пищу готовят только в жидком и кашицеобразном
виде; калорийность снижают преимущественно за счет углеводов. Количество
принимаемой за один раз пищи ограничивают, частота приема - не менее 6 раз.

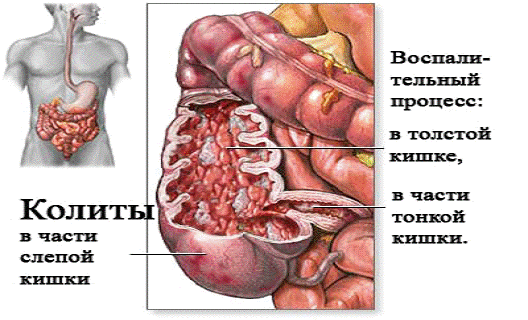
Колит
Колит - воспалительное заболевание слизистой
оболочки толстого кишечника. Чаще болеют мужчины 40-60 лет и женщины 20-60 лет.
Различают острый и хронический колит.
Острый - ярко выраженная симптоматика, протекает
одновременно с воспалением тонкого кишечника (энтерит) и желудка (гастрит).
Хронический - угасание симптомов острого колита,
с периодическими обострениями или без них.
Клиническая картина:
Острый колит проявляется постоянными позывами на
дефекацию, урчанием, вздутием живота, поносом, иногда с кровью и слизью, резкими
болями в животе. Сегодня острый колит может встретиться при поражении толстой
кишки специфической инфекцией при дизентерии или являться молниеносной формой
язвенного колита, который рассматривается отдельно.
Для хронического колита типичны симптомы переполнения
и тяжести в брюшной полости, чувство сдавливания. Боли преимущественно
схваткообразные (колики), которые сопровождаются позывами к дефекации,
вследствие чего наступает облегчение. Бывает, боли беспокоят на протяжении 2-3
часов после опорожнения.
Жидкий стул характерен для поражения правого
отдела толстой кишки. При левостороннем колите, наступает спазм кишки и
наблюдают запор, который повышает продукцию слизи внутренней стенкой кишки. Это
приводит к ее выделению с кровью, частицами кала и называется ложным поносом.
Частый стул (4-5 раз) характерен для колита. У
некоторых больных он отличается специфическими признаками. Например, позыв к
дефекации может возникнуть непосредственно после приема пищи - «симптом
перекуса». Бывают позывы к опорожнению при наклонах туловища, подпрыгиваниях,
на холоде, после стресса и другие.
Длительно текущий хронический колит приводит к
похудению, слабости и упадку сил. Развиваются проявления гиповитаминозов,
вследствие нарушения абсорбции витаминов (сухие слизистые и кожа, трещины в
углах губ, расстройства зрения и другие).
Лечебное питание:
Начало лечения предполагает полное исключение из
рациона белковой пищи и замены ее кашами, молоком и вареным картофелем. Каждый
день необходимо пить по полстакана виноградного или морковного сока. От
правильного режима питания напрямую зависит выздоровление кишечника.
Необходимо принимать пищу по пять-шесть раз в
сутки, но небольшими порциями. Следует внимательно следить, чтобы употребляемые
продукты были не сухие и не твердые, иначе существует риск повреждения стенок
кишечника.
Изжога
Изжога - ощущение дискомфорта или жжения за
грудиной, распространяющегося кверху от эпигастральной (подложечной) области,
иногда отдающего в область шеи.
Причины изжоги:
В популярных публикациях для пациентов
говорится, что изжога - это результат воздействия кислоты желудочного сока на
слизистую оболочку пищевода, попадающей из желудка. В других источниках
отмечается, что кроме соляной кислоты, повреждающую роль играют также пепсин,
желчные кислоты, ферменты поджелудочной железы. Изжога часто возрастает после
шоколада, кофе, крепкого чая, мяты, жирных блюд, цитрусовых, горячих или
спиртных напитков. Факторами, провоцирующими изжогу, является переедание, прием
пищи менее, чем за 2-3 часа до сна. Изжогой чаще страдают лица с избыточным
весом. Курение табачных изделий стимулирует секрецию кислоты в желудке. Изжога
происходит чаще при горизонтальном положении тела пациента, а также при
наклонах и изгибаниях тела. Изжогу может провоцировать тесная, стягивающая
живот одежда. Наличие грыжи пищеводного отверстия диафрагмы также несколько
увеличивает вероятность изжоги.
Лечение:
Пациенты, страдающие изжогой, должны постараться
внести коррективы в свой образ жизни. Отказ от перечисленных выше продуктов,
приём пищи меньшими порциями, но более часто, отказ от еды перед сном,
уменьшение веса тела, отказ от курения и алкоголя, стягивающей одежды, сон на
кровати с поднятым изголовьем могут положительно влиять на состояние больного и
уменьшить число эпизодов изжоги. Изжогу купируют кислотонейтрализующими
препаратами, в частности, антацидами и альгинатами.
Энтерит
Виды энтеритов:
У человека по преимущественной локализации
воспалительного процесса различают дуоденит (воспаление двенадцатиперстной
кишки), еюнит (тощей кишки) и илеит (подвздошной кишки). Чаще наблюдается
воспаление всей тонкой кишки в сочетании с гастритом (гастроэнтерит) и (или)
колитом.
Острые энтериты
Острые энтериты наблюдаются при инфекционных
заболеваниях (брюшной тиф, холера и др.), пищевых отравлениях, пищевой аллергии
и т. д., сопровождаются воспалительным набуханием и гиперемией слизистой
оболочки тонкой кишки, увеличением её секреции; в тяжелых случаях возникают
кровоизлияния и изъязвления.
Симптомы острого энтерита:
Проявляются внезапными болями (преимущественно в
середине живота), нередко - рвотой, поносом, повышением температуры; в тяжелых
случаях выражены симптомы общей интоксикации, сердечно-сосудистые расстройства,
обезвоживание организма, возможны судороги.
Лечение острого энтерита:
Легкие формы острого энтерита заканчиваются
выздоровлением в течение нескольких дней или недель. Лечение проводят в
стационаре или амбулаторно; оно зависит от обусловившей энтерит причины и
тяжести течения. Применяют сульфаниламиды, антибиотики, спазмолитические,
вяжущие и другие средства, обильное питье крепкого несладкого чая. При
улучшении состояния - постепенное расширение диеты.
Хронические энтериты:
Хронические энтериты могут быть следствием
нерационального питания (систематического нарушения режима питания,
злоупотребления острой пищей, крепкими спиртными напитками и т. д.),
хронических интоксикаций некоторыми промышленными ядами (например, соединениями
свинца), длительного бесконтрольного применения лекарств (например, солевых
слабительных, антибиотиков широкого спектра действия), некоторых врожденных
заболеваний, характеризующихся нарушением синтеза определенных ферментов в
кишечнике, и т. д. Постепенно возникает атрофия слизистой оболочки,
сглаживаются её ворсинки, уменьшается продукция кишечных ферментов, нарушается
всасывание. Больных беспокоят урчание в кишечнике, нерезкие боли в
околопупочной области, тошнота, слабость, поносы (преимущественно при
энтероколите). Вследствие нарушения всасывания в кишечнике могут возникать
различные расстройства питания. Распознаванию энтерита помогают исследования
испражнений, полостного и пристеночного пищеварения и др.
Лечение хронического энтерита:
Диета, поливитамины; при поносах - вяжущие
средства, препараты пищеварительных ферментов; при болях - спазмолитические
средства; физиотерапевтические процедуры и др. При обострениях - лечение в
стационаре. Вне обострения показано санаторно-курортное лечение.

Вывод
Из всего сказанного можно сделать вывод, что все
болезни ЖКТ схожи. Они обладают схожими симптомами, причинами и лечением.
Итак, подведем итог.
Основные причины:
Неправильное питание, стрессы, долгий приём
лекарственных препаратов, вредные привычки (алкоголь и курение), неправильное
лечение, несвоевременная диагностика.
Основные симптомы:
Боли, рвота, тошнота, тяжесть в желудке, изжога,
бледность, усталость.
Ранняя диагностика, соблюдение диеты, прием
лекарственных препаратов, назначенных врачом, устранение причины стрессов.
Список использованной литературы
1.
Астафуров В.Н. Диагностический справочник хирурга. -Ростов н/Д: Феникс, 2003.
.
Беюл Е. А., Екисенина Н. И.; Хронические энтериты и колиты, Москва, 1975;
.
Болезни органов пищеварения, 2 издание, Ленинград, 1975;
.
Вязьмитина А.В., Барыкина Н.В. Практические навыки и умения медсестры
хирургического профиля.-Ростов н/Д:Феникс,2002.
.
Громнацкий Н.И. Внутренние болезни.-М.:Миа,2010.
.
Громнацкий Н.И. Диагностика и лечение внутренних болезней. -М.: Миа, 2006.
.
Елисеев Ю.Ю. Внутренние болезни.-М. : Крон-Пресс,1999.
.
Ройтберг Г.Е., Струтынский А.В. Лабораторная и инструментальная диагностика
заболеваний внутренних органов. М.:Бином,1999.