Анатомо-физиологические особенности органов кровообращения и сердечно-сосудистой системы
СОДЕРЖАНИЕ:
ВВЕДЕНИЕ................................................................................................. 2
Глава I. Анатомо-физиологические особенности органов кровобращения и сердечно-сосудистой системы................................................................................... 3
1.1.
Врожденные пороки сердца................................................................ 5
1.2.
Пороки с обогащением малого круга кровообращения..................... 7
Глава 2.
Анатомо-физиологические особенности органов дыхания у детей. Болезни органов
дыхания........................................................................................ 9
ЗАКЛЮЧЕНИЕ.......................................................................................... 14
ВВЕДЕНИЕ
Сердце и сосудитсая
ситема ребенка значительно отличается от таковой у взрослого. Сразу после
рождения интенсивно идет морфофункциональное изменение сердечно – сосудистой
системы. После перевязки пуповины прекращается планцерное кровообращение и
начинается функционирование малого круга кровобращения.
Артерии у детей
относительно широки и развиты сильнеее, чем вены. Достаточно развита капилярная
сеть. Наиболее интенсивный рост сосудов происходит на 1-м году жизни.
Артериальное давление у
детей ниже, чем у взорслых вследствие меньшей нагнетательной способностью
сердца, большей податливости сосудистой стенки и большей ширины просвета
сосудов.
Органы дыхания грудного
ребенка имеют ряд морфологических особеннойстей . Нос короче и меньше, чем у
детей старшего возраста , отсутьсвует нижний носовой ход, слизистая оболочка
богата кровенносными сосудами, что оьлегчает закупорку носовых ходов при отеке.
Решетчатая и гайморова пазухи развиты слабо, а лобная и основная отсутствуют.
Полости постепенно увеличиваются и развиваются по 1-го года жизни.
Глава I. Анатомо-физиологические особенности органов кровобращения и сердечно-сосудистой системы
В детском возрасте органы
кровообращения имеют ряд анатомических особенностей, которые отражаются на
функциональной способности сердца и его патологии.
Сердце. У новорожденного сердце
относительно велико и составляет 0,8% от массы тела. К 3 годам жизни масса
сердца становится равной 0,5%, то есть начинает соответствовать сердцу
взрослого. Детское сердце растет неравномерно: наиболее энергично в первые два
года жизни и в период созревания; до 2 лет наиболее интенсивно растут
предсердия, с 10 лет — желудочки. Однако во все периоды детства увеличение
объема сердца отстает от роста тела. Сердце новорожденного ребенка имеет
округлую форму, что связано с недостаточным развитием желудочков и сравнительно
большими размерами предсердий. К 6 годам форма сердца приближается к овальной,
свойственной сердцу взрослого. Положение сердца зависит от возраста ребенка. У
новорожденных и детей первых двух лет жизни из-за высокого стояния диафрагмы
сердце расположено горизонтально, к 2—3 годам оно принимает косое положение.
Толщина стенок правого и левого желудочков у новорожденных почти одинакова. В
дальнейшем рост происходит неравномерно: из-за большей нагрузки толщина левого
желудочка увеличивается более значительно, чем правого. У ребенка, особенно
первых недель и месяцев жизни, сохраняются различного вида сообщения между кровеносными
сосудами, левыми и правыми отделами сердца: овальное отверстие в межпредсердной
перегородке, артериальный проток, артериоло-венулярные анастомозы в малом круге
кровообращения и др. В результате этих сообщений кровь из камеры с высоким
давлением сбрасывается в камеру с низким давлением. В некоторых случаях,
например при легочной гипертен-зии или развитии дыхательной недостаточности,
давление в легочной артерии и правых отделах сердца начинает превышать давление
в артериях большого круга кровообращения, что приводит к изменению направления
сброса крови (шунт справа налево) и смешиванию артериальной крови с венозной.
Сосуды. У детей раннего возраста
сосуды относительно широкие. Просвет вен приблизительно равен просвету артерий.
Вены растут более интенсивно и к 15—16 годам становятся в 2 раза шире артерий.
Аорта до 10 лет уже легочной артерии, постепенно их диаметры становятся
одинаковыми, в период полового созревания аорта по ширине превосходит легочный
ствол.
Капилляры хорошо развиты. Их
проницаемость значительно выше, чем у взрослых. Ширина и обилие капилляров
предрасполагают к застою крови, что является одной из причин более частого
развития у детей первого года жизни некоторых заболеваний, например пневмоний и
остеомиелитов. Скорость кровотока у детей высокая, с возрастом она замедляется,
что обусловлено удлинением сосудистого русла по мере роста ребенка и урежением
частоты сердечных сокращений.
Артериальный пульс у детей более
частый, чем у взрослых; это связано с более быстрой сокращаемостью сердечной
мышцы ребенка, меньшим влиянием на сердечную деятельность блуждающего нерва и
более высоким уровнем обмена веществ. Повышенные потребности тканей в крови
удовлетворяются не за счет большего систолического (ударного) объема, а за счет
более частых сердечных сокращений. Наибольшая частота сердечных сокращений
(ЧСС) отмечается у новорожденных (120—140 в 1 мин). С возрастом она постепенно
уменьшается; к году ЧСС составляет 110—120 в 1 мин, к 5 годам — 100, к 10 годам
— 90, к 12—13 годам — 80—70 в 1 мин. Пульс в детском возрасте отличается
большой лабильностью. Крик, плач, физическое напряжение, подъем температуры
вызывают его заметное учащение. Для пульса детей характерна дыхательная
аритмия: на вдохе он учащается, на выдохе — урежается.
Артериальное давление (АД) у детей
более низкое, чем у взрослых. Оно тем ниже, чем младше ребенок. Низкое АД
обусловлено небольшим объемом левого желудочка, широким просветом сосудов и
эластичностью артериальных стенок. Для оценки АД пользуются возрастными
таблицами АД. Границами нормальных показателей АД являются пределы от 10-й до
90-й цен гили. Величины от 90-й до 95-й и от 10-й до 5-й центили считаются
соответственно пограничной артериальной гипер- и гипотепзией. Если показатели
АД выше 95-й цсптили — это артсриальная гипертензия, если ниже 5-й центпли —
артериальная гипотеизия. У доношенного новорожденного систолическое АД
составляет 65 85 мм рт. ст. Примерный уровень максимального АД у детей 1-ю года
жизни можно рассчитать по формуле:
76+2 п. где и — число месяцев, 76 - средний показатель
систолического АД у новорожденного.
У детей более старшею возраста
максимальное АД ориентировочно рассчитывается но формуле: 100 + п, где п • -
число лет, при этом допускаются колебания ±15. Диастолическое давление
составляет 2/3 — 1/2 систолического давления.
Благодаря относительно большой массе
сердца и широкому просвету сосудов кровообращение у детей находится в более
благоприятных условиях, чем у взрослых. Относительно большое количество крови и
особенности энергетическою обмена предъявляют сердцу ребенка значительные
требования, в связи с этим работоспособность детского сердца более высокая по
сравнению с сердцем взрослого.
1.1. Врожденные пороки сердца
Пороком сердца называется стойкое
патологическое изменение в строении сердца, нарушающее его функцию. Врожденные
пороки сердца (ВПС) и крупных сосудов формируются в результате нарушения
эмбриогенеза на 2—8-й неделе беременности или перенесенного в период
внутриутробного развития эндокардита. В развитии ВПС большую роль играют
вирусные заболевания матери (краснуха, корь, эпидемический паротит, ветряная
оспа, грипп), а также токсоплазмоз беременных. Пороки сердца встречаются у
близких родственников, нередко сопровождаются хромосомными болезнями и
аномалиями развития, что говорит о генетической наследственной
предрасположенности. Определенное значение в их возникновении имеют
радиоактивное облучение, возраст родителей, воздействие на беременных
токсических и химических веществ, применение некоторых лекарственных средств
(мстотрексат, снобарбитал и др.).
В зависимости от состояния
гемодинамикн в малом и большом кругах кровообращения выделяют 4 группы ВПС:
1группа — пороки с обогащением малого
круга; 2 группа с обеднением малого круга; 3 группа - с обеднением большого
круга; 4 группа - - без нарушений гемодинамнки.
ВПС может проявиться сразу после
рождения или через некоторое время и распознается но характерным клиническим
признакам. У больных появляются цианоз (постоянный, преходящий или временный),
одышка, шум над областью сердца и сосудами. Увеличиваются границы сердца.
Отмечается склонность к респираторным инфекциям и затяжным повторным
пневмониям. Дети отстают в физическим развитии.
В течении ВПС выделяют три фазы.
Первая фаза (первичной адаптации) характеризуется приспособлением организма к
нарушениям гемодинамики. Через 2—3 года наступает вторая фаза — фаза
относительной компенсации. В этот период значительно улучшается состояние
ребенка, его физическое развитие и двигательная активность. Третья фаза -терминальная.
Она наступает, когда компенсаторные возможности исчерпаны и развиваются
дистрофические и дегенеративные изменения в сердечной мышце. Третья фаза
болезни неизбежно заканчивается смертью больного.
1.2. Пороки с обогащением малого
круга кровообращения
Пороки с обогащением малого круга
характеризуются сбросом крови в правые отделы сердца и легочную артерию в
результате наличия патологического сообщения между малым и большим кругами
кровообращения.
Открытый артериальный проток (ОАП).
Артериальный проток в период внутриутробного развития соединяет аорту с
легочной артерией и уравновешивает давление в малом и большом кругах
кровообращения. В первые дни после рождения ребенка он закрывается. Сохранение
его функции после 3 месяцев жизни расценивается как ВПС. Открытый артериальный
проток малого диаметра не сопровождается гемоди-намическими расстройствами. При
широком артериальном протоке в первые дни жизни может наблюдаться цианоз,
обуврагника, В результате сужения просвета привратника прохождение пищи
затрудняется. она скапливается в желудке и выбрасывается с рвотой.
Клиническая картина. Первые
клинические признаки ни-лоростеноза появляются на 2—4-й неделе жизни. Основным
симптомом заболевания является рвота, возникающая после каждою кормления.
Рвотные массы, имеющие творожистый вид, выбрасываются с большой силой в виде
"фонтана" и не содержат желчи. Объем рвотных масс больше объема
съеденной при последнем кормлении пищи за счет ее накопления в растянутом
желудке. После кормления или при поглаживании эпигастральной области возникает
видимая на глаз перистальтика желудка. У наружного края прямой мышцы живота
справа можно прощупать утолщенный привратник .
Состояние новорожденного быстро
ухудшается. Он слабо реагирует на окружающее, периодически проявляет
беспокойство, с жадностью хватает соску. Выражение лица становится
страдальческим. Развивается обезвоживание. Отмечается прогрессирующая потеря
массы тела. При поздней диагнос
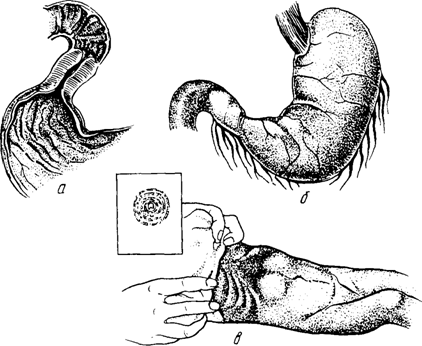
Рис. Пилоростеноз:
а, б — гипертрофия мышц привратника;
в — антиперистальтическая волна
Глава 2. Анатомо-физиологические особенности органов дыхания
у детей. Болезни органов дыхания
Систему органов дыхания составляют
воздухопроводящие пути и аппарат газообмена. К верхним дыхательным путям
относятся полость носа, глотка и гортань, к нижним — трахея и бронхи. Газообмен
между атмосферным воздухом и кровью осуществляется в легких.
Органы дыхания к моменту рождения
ребенка морфологически несовершенны. В течение первых лет жизни они интенсивно
растут и дифференцируются. К 7 годам формирование органов дыхания заканчивается
и в дальнейшем происходит только увеличение их размеров.
Особенностями мор4)ологического
строения органов дыхания являются: 1) тонкая, легкоранимая слизистая; 2)
недостаточно развитые железы; 3) сниженная продукция иммуно-глобулина А и
сурфактанта; 4) богатый капиллярами подсли-зистый слой, состоящий
преимущественно из рыхлой клетчатки; 5) мягкий, податливый хрящевой каркас
нижних отделов дыхательных путей; 6) недостаточное количество в дыхательных
путях и легких эластической ткани.
Носовая полость. Нос у детей первых трех
лет жизни мал. полости его недоразвиты, носовые ходы узкие, раковины толстые.
Нижний носовой ход отсутствует. Он формируется к 4 годам. При насморке у
маленьких детей легко возникает отек слизистой, что приводит к непроходимости
носовых ходов, затрудняет сосание груди, вызывает одышку.
Глотка. У детей раннего возраста
сравнительно узка и мала.
Евстахиева труба. Короткая и широкая,
расположена более горизонтально, чем у детей старшего возраста, отверстие ее
находится ближе к хоанам. Это предрасполагает к более легкому инфицированию
барабанной полости при рините.
Надгортанник. У новорожденного
мягкий, легко сгибается, теряя при этом способность герметически прикрывать
вход в трахею. Этим частично объясняется большая опасность аспирации
содержимого желудка в дыхательные пути при рвоте и срыгивании. Неправильное
положение и мягкость хряща надгортанника может быть причиной функционального
сужения входа в гортань и появления шумного (стридорозного) дыхания.
Гортань. Расположена выше, чем у
взрослых, поэтому ребенок лежа на спине может глотать жидкую пищу. Гортань
имеет воронкообразную форму. В области подсвязочного пространства отчетливо
выражено сужение. Диаметр гортани в этом месте у новорожденного всего 4 мм и
увеличивается с возрастом медленно — к 14 годам составляет 1 см. Узкий просвет
гортани, легко возникающие отек подслизистого слоя, спазм гладкой мускулатуры
из-за обилия нервных рецепторов в подсвязочном пространстве могут привести при
респираторной инфекции к стенозу (сужению) гортани.
Трахея. У новорожденного ребенка
относительно широкая, поддерживается незамкнутыми хрящевыми кольцами и широкой
мышечной мембраной. Сокращение и расслабление мышечных волокон изменяет ее просвет.
Трахея очень подвижна, что наряду с меняющимся просветом и мягкостью хрящей
приводит к спадению ее на выдохе и является причиной экспираторной одышки или
грубого храпящего дыхания (врожденный стридор). Симптомы стридора исчезают к
двум годам, когда хрящи становятся более плотными.
Бронхиальное дерево. К моменту
рождения ребенка сформировано. Бронхи узкие, их хрящи мягкие и податливые, так
как основу бронхов, так же как и трахеи, составляют полукольца, соединенные
фиброзной пленкой. У детей раннего возраста угол отхождения обоих бронхов от
трахеи одинаков и инородные тела могут попадать как в правый, так и в левый
бронх. С возрастом угол меняется — инородные тела чаще обнаруживаются в правом
бронхе, так как он является как бы продолжением трахеи.
В раннем возрасте бронхиальное дерево
выполняет очистительную функцию недостаточно. Механизмы самоочищения —
волнообразные движения мерцательного эпителия слизистой бронхов, перистальтика
бронхиол, кашлевой рефлекс — развиты намного слабее, чем у взрослых. Гиперемия
и отечность слизистой оболочки, скопление инфицированной слизи значительно
сужают просвет бронхов вплоть до полной их закупорки, что способствует развитию
ателектазов и инфицированию легочной ткани. В мелких бронхах легко развивается
спазм, что объясняет частоту бронхиальной астмы и астматического компонента при
бронхитах и пневмониях в детском возрасте.
Легкие. У новорожденного ребенка
легкие недостаточно сформированы. Терминальные бронхиолы заканчиваются не
гроздью альвеол, как у взрослого, а мешочком, из краев которого формируются
новые альвеолы. Количество альвеол и их диаметр увеличивается с возрастом.
Нарастает и жизненная емкость легких. Межуточная (интерстициальная) ткань в
легком рыхлая, содержит очень мало соединительнотканных и эластических волокон,
богата клетчаткой и сосудами. В связи с этим легкие ребенка раннего возраста
более полнокровны и менее воздушны, чем у взрослого. Бедность эластичных
волокон способствует легкости возникновения эмфиземы и ателектазпрованию
легочной ткани. Склонность к ателектазу усиливается из-за дефицита сурфактанта.
Сурфактант представляет собой поверхностно-активное вещество, покрывающее
тонкой пленкой внутреннюю поверхность альвеол, и препятствует их спадению на
выдохе. При дефиците сурфактанта альвеолы недостаточно расправляются и
развивается дыхательная недостаточность.
Ателектазы наиболее часто возникают в
задненижних отделах легких из-за их слабой вентиляции. Развитию ателектазов и
легкости инфицирования легочной ткани способствует застой крови в результате вынужденного
горизонтального положения ребенка грудного возраста.
Паренхима легкого у детей раннего
возраста способна разрываться при относительно небольшом увеличении давления
воздуха в дыхательных путях. Это может произойти при нарушении техники
проведения искусственной вентиляции легких.
Корень легкого состоит из крупных
бронхов, сосудов и лимфатических узлов. Лимфатические узлы реагируют на
внедрение инфекции.
Плевра хорошо снабжена кровеносными и
лимфатичекими сосудами, относительно толстая, легко растяжимая. Париетальный
листок плевры слабо фиксирован. Скопление жидкости в плевральной полости
вызывает смещение органов средостения.
Грудная клетка, диафрагма и
средостение. Диафрагма расположена высоко. Ее сокращения увеличивают
вертикальный размер грудной полости. Ухудшают вентиляцию легких условия,
затрудняющие движение диафрагмы (метеоризм, увеличение размеров паренхиматозных
органов).
Податливость детской грудной клетки
может привести к парадоксальному втяжению межреберий во время дыхания.
В различные периоды жизни дыхание
имеет свои особенности:
1) поверхностный и частый характер дыхания. Частота дыхания тем
больше, чем моложе ребенок. Наибольшее число дыханий отмечается после рождения
— 40—60 в 1 мин, что иногда называют "физиологической одышкой" новорожденного.
У детей 1—2 лет частота дыхания составляет 30—35, в 5—6 лет — около 25, в 10
лет — 18—20, у взрослых — 15—16.
Отношение частоты дыхания к частоте
пульса составляет у новорожденных — 1 : 2,5—3; у детей других возрастов — 1 :
3,5—4; у взрослых — 1:4;
2) аритмия дыхания в первые 2—3 недели жизни новорожденного.
Она проявляется неправильным чередованием пауз между вдохом и выдохом. Вдох
значительно короче выдоха. Иногда дыхание бывает прерывистым. Это связано с
несовершенством функции дыхательного центра;
3) тип дыхания зависит от возраста и пола. В раннем возрасте
отмечается брюшной (диафрагмальный) тип дыхания, в 3—4 года — грудное дыхание
начинает преобладать над диа-фрагмальным. Разница в дыхании в зависимости от
пола выявляется с 7—14 лет. В период полового созревания у мальчиков
устанавливается брюшной, у девочек — грудной тип дыхания.
Для исследования функции дыхания
определяют частоту дыхания в покое и при физической нагрузке; измеряют размеры
грудной клетки и ее подвижность (в покое, во время вдоха и выдоха), определяют
газовый состав и кислотно-щелочное состояние крови. Детям старше 5 лет проводят
спирометрию.
ЗАКЛЮЧЕНИЕ
Благодаря относительно большой массе
сердца и широкому просвету сосудов кровообращение у детей находится в более
благоприятных условиях, чем у взрослых. Относительно большое количество крови и
особенности энергетическою обмена предъявляют сердцу ребенка значительные
требования, в связи с этим работоспособность детского сердца более высокая по
сравнению с сердцем взрослого.
Анатомо-физиологические особенности дыхательной
системы, несовершенство иммунитета, наличие сопутствующих заболеваний, влияние
факторов внешней среды объясняют частоту и тяжесть заболеваний органов дыхания
у детей.