Лихорадка паппатачи
Лихорадка паппатачи
Так сложилось
исторически, что лихорадка паппатачи явилась тем заболеванием, которое впервые
привлекло к себе пристальное внимание военных врачей. Это было связано с тем,
что среди воинских контингентов, размещенных в местах эндемичных по данной
инфекции, наблюдались массовый случаи заболеваний, приводивших порой к полной
их небоеспособности. Такие вспышки на о.Мальта и гавани Пола (на Адриатическом
море) впервые описали английские и австрийские военно-морские врачи. В России
(в Севастополе) первые сведения об этой болезни были опубликованы
военно-морским врачем Шредерсом в 1913 году. В 1917 году Е.И.Марциновский
поставил на себе опыт самозаражения, доказав что переносчиком лихорадки
паппатачи является москит. Большой вклад в изучение эпидемиологии, клиники и
профилактики этого заболевания внесли врачи: Е.Н.Павловский, Е.И.Марциновский,
Ш.Д.Мошковский, А.В.Гуцевич, П.П.Перфильев и др.
Лихорадка паппатачи (синонимы: москитная лихорадка, трехдневная лихорадка,
флеботомус - лихорадка, солдатская болезнь; phlebotomus fever, sandflyfever -
англ.; Phlebotomus Fieber, Pappatasi Fieber - нем.; fievre de trois joures -
франц.) - острая арбовирусная болезнь, характеризующаяся кратковременной
лихорадкой, сильной головной болью, миалгией, конъюнктивитом и своеобразной
инъекцией сосудов склер.
Этиология. Возбудитель относится к буньявирусам (семейство
Bunyaviridae, род Phlebovirus). В настоящее время установлено, что по меньшей
мере 5 иммунологически различных флебовирусов могут вызывать это заболевание, в
частности возбудители Неаполитанской москитной лихорадки, Сицилийской москитной
лихорадки, Пунта-Торо, Чагрес и Кандиру. Могут быть и другие варианты
возбудителя. Они характеризуются общими свойствами. Размеры вирусных частиц
40-50 нм, инактивируются при нагревании, под воздействием дезинфицирующих
препаратов. Культивируются на куриных эмбрионах, новорожденных мышах, культурах
тканей. Формалин (1:1000) инактивирует вирус, не лишая его иммуногенных
свойств. Вакцина может быть также создана из штаммов вируса, адаптированных к
куриным эмбрионам или мышам.
|
 Самец и
самка москита Phlebotomus papatasii (рисунок). Самец и
самка москита Phlebotomus papatasii (рисунок).

|
|
Эпидемиология. Основным хозяином вируса является человек. Резервуаром и
переносчиком инфекции являются москиты (Phlebotomus pappatasii), возможно также
и Ph. caucasicus, Ph. sergenti). Москиты заражаются при укусах больного
человека, вирус у москитов может передаваться трансовариально. Допускают, что
дополнительным резервуаром инфекции могут быть птицы. Москиты очень мелкие,
способны проникать в помещения через маленькие щели, укус их не вызывает
раздражения и чаще не замечается. Лишь около 1% заболевших замечали укусы
москитов. Заболевание распространено на всем Средиземноморском бассейне, на
Балканах, Ближнем и Среднем Востоке, в восточной части Африки, в Пакистане, в
некоторых районах Индии, Китая и других странах Азии. Лихорадка паппатачи
обнаружена также в Панаме и в Бразилии. Заболеваемость характеризуется
сезонностью, имеет два сезонных подъема - в мае-июне и в конце июля-августе,
которые обусловлены сезонностью численности москитов-переносчиков. Массовые
заболевания наблюдаются, как правило, у лиц, впервые прибывших в эндемичную
местность. Местное население переносит заболевание в раннем детстве, что
обусловливает развитие иммунитета, который затем поддерживается на высоком
уровне. В России в настоящее время это заболевание не встречается.
Патогенез. Возбудитель проникает через кожу или слизистые оболочки,
на месте внедрения первичный аффект не отмечается, отсутствует и увеличение
региональных лимфатических узлов. Размножение и накопление вируса в организме
человека происходит быстро. В первые 2 дня болезни вирус обнаруживается в крови
больного. Основные изменения при лихорадке паппатачи происходят в мелких
кровеносных сосудах, поперечно-полосатых мышцах и в нервной системе.
Симптомы и течение. Продолжительность инкубационного периода колеблется от 3 до
9 дней (чаще 4-5 дней). Заболевание, как правило, начинается внезапно, с
ознобом повышается температура тела и за несколько часов достигает 39-40°С, в
ряде случаев 41°С. Больные жалуются на сильную головную боль в области лба,
боли при движении глаз и ретроорбитальные, светобоязнь, общую слабость, боли в
икроножных мышах, крестце, спине. Иногда появляются мышечные боли в области
груди и живота, напоминающие таковые при эпидемической миалгии.
Характерны следующие
симптомы - сильная боль при поднимании пальцами верхнего века (первый симптом
Тауссига), болезненность при давлении на глазное яблоко (второй симптом
Тауссига). Сосуды коньюктивы резко иньецированы в виде горизонтальных или
треугольных полос от роговицы к углам глаза (симптом Пика). Обращает на себя
внимание резкая гиперемия кожи лица, инъекция сосудов склер, гиперемия
слизистой оболочки зева, отечность небных дужек и язычка. На мягком небе может
появиться энантема в виде мелких пузырьков, герпетическая сыпь на губах, у
части больных на коже появляются макулезные элементы, иногда сливающиеся в
эритематозные поля, уртикарные элементы. На высоте лихорадки отмечается
брадикардия, АД снижено. Признаки катара верхних дыхательных путей отсутствуют
или выражены слабо. Увеличение селезенки отмечается редко. У некоторых больных
появляется вздутие живота и жидкий стул по 5-6 раз в сутки.
У большинства больных
лихорадка продолжается 3 сут, лишь у 10% больных она превышает 4 дня. В период
реконвалесценции больные отмечают слабость, снижение физической и умственной
работоспособности, головную боль. У 15% больных через 2-12 нед развивается
второй приступ
|
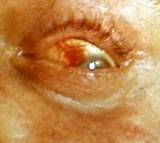 Симптом Пика. Симптом Пика.
|
|
заболевания.
При более тяжелом
течении (примерно у 12% больных) развивается серозный менингит. Появляется
сильная головная боль, рвота, ригидность мышц шеи, симптомы Кернига,
Брудзинского. При анализе цереброспинальной жидкости выявляется умеренный цитоз
и повышенное содержание белка. Может наблюдаться также умеренный отек
зрительного нерва.
Изменения крови
характеризуются лейкопенией (2,5-4,0o109/л). Лейкопения иногда появляется лишь
в конце лихорадочного периода. Характерна также лимфопения, анэозинофилия,
моноцитоз, сдвиг лейкоцитарной формулы влево.
Осложнения: пневмония, инфекционный психоз. Отмечается редко.
Диагноз и
дифференциальный диагноз. При диагностике
следует учитывать географическое расположение местности, массовость
заболевания, кратковременность лихорадки, характерные клинические симптомы
(Тауссига, Пика). Из лабораторных методов наиболее простым и информативным
служит исследование крови (нарастающая лейкопения). Специфические лабораторные
методы на практике используются редко. Нарастание титров специфических антител
можно выявить с помощью реакции нейтрализации, РСК, РТГА. Исследуют парные
сыворотки, взятые в первые 2-3 дня болезни и спустя 2-3 недели.
Лечение. Специфического лечения нет, антибиотики и химиопрепараты
неэффективны. Рекомендуют постельный режим на время лихорадки, достаточное
количество жидкости, витамины. Используют симптоматическая терапия.
Прогноз благоприятный. После лихорадочного периода, в периоде
ранней реконвалесценции, наблюдается выраженный астенический синдром
длительностью от3-4 дней до1,5 недель.