Ангина
Ангина
Ангина - острое инфекционное заболевание преимущественно
стрептококковой этиологии, характеризующееся явлениями интоксикации,
лихорадкой, воспалительными изменениями в лимфоидных образованиях ротоглотки
(чаще небных миндалинах) и регионарных лимфатических узлах.
|
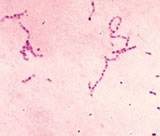 Стрептококки. Увеличеие х900. Окраска азур-эозином. Стрептококки. Увеличеие х900. Окраска азур-эозином.
|
|
Этиология. В подавляющем большинстве случаев (почти в 80%) ангину
вызывают бетагемолитические стрептококки группы A Str. pyogenes. В 17,8% она
обусловлена стафилококками (самостоятельно - в 8,6% или в сочетании со
стрептококками - в 9,2%). Str. pyogenes представляют собой грамположительные
коккообразные микроорганизмы, располагающиеся в препарате под микроскопом
попарно или в виде цепочек. Они способны расти на питательных средах,
содержащих животный белок. При выращивании на кровяном агаре образуют колонии
диаметром до 1-2 мм с большой зоной полного гемолиза эритроцитов. В клеточной
стенке стрептококков содержатся антигенные вещества (глюкуроновая и
липотейхоевая кислоты, М-, Т- и R-протеины, липопротеиназа, полисахарид,
пептидогликан и др.), которые вместе с экстрацеллюлярными продуктами
(стрептококковый экзотоксин, стрептолизины О- и S-, гиалуронидаза, протеиназа и
т.д.) играют определенную роль в патогенезе ангины и метатонзиллярных
заболеваний.
Эпидемиология. Источником инфекции являются больные ангиной, а также
здоровые носители стрептококков. Наибольшую эпидемическую опасность
представляют больные ангиной, которые при разговоре и кашле выделяют во внешнюю
среду большое количество возбудителей. Основной путь заражения -
воздушно-капельный. Способность возбудителей ангины размножаться на некоторых
видах пищевых продуктов служит предпосылкой возникновения пищевых вспышек
заболевания. Ангина наблюдается обычно в виде спорадических заболеваний,
преимущественно в осенне-зимние месяцы. Чаще болеют люди, проживающие в
общежитиях, казармах. В организованных коллективах заболеваемость ангиной может
приобретать эпидемический характер. Обычно это наблюдается через 1-2 мес с
момента организации коллектива или его обновления. Восприимчивость людей к
ангине составляет примерно 10-15% (для организованных коллективов).
Патогенез. Воротами инфекции являются лимфоидные образования кольца
Пирогова. Содержащаяся в оболочке бетагемолитических стрептококков
липотейхоевая кислота обладает сродством к эпителию лимфоидного аппарата
ротоглотки и тем самым обеспечивает фиксацию этих микроорганизмов на
поверхности миндалин или на других скоплениях лимфоидной ткани. М-протеин
стрептококков, а также стрептококковые токсины подавляют способность фагоцитов
поглощать и переваривать микроорганизмы, что способствует развитию бактериемии
и продолжительной стрептококковой антигенемии. Размножение стрептококков в
организме сопровождается продукцией ими токсинов, вызывающих воспалительную
реакцию тканей миндалин. При проникновении стрептококков и продуктов их
жизнедеятельности по лимфатическим путям в лимфатические узлы возникает
регионарный (углочелюстной) лимфаденит. При благоприятном течении болезни
распространение микроорганизмов ограничивается лимфоидными образованиями
ротоглотки и регионарными лимфатическими узлами. При недостаточности барьерной
функции тканей, окружающих миндалины, стрептококки могут проникать в
околоминдаликовую клетчатку и вызывать ее воспаление (перитонзиллит,
перитонзиллярный абсцесс). Патогенное действие стрептококков не ограничивается
ротоглоткой и регионарными лимфатическими узлами. Стрептококковые продукты,
всасываясь в кровь, вызывают нарушение терморегуляции, токсическое поражение
центральной нервной, сердечно-сосудистой, мочевыделительной, желчевыделительной
и других систем. Стрептококковый токсин стрептолизин-О оказывает
кардиотоксическое действие. Он блокирует процессы тканевого дыхания в мышце
сердца и нарушает проведение сердечных импульсов. Стрептококковая протеиназа
вызывает мукоидное набухание соединительно-тканных структур сердца.
Предполагается, что ей принадлежит важная роль в патогенезе изменений,
характерных для начального периода ревматизма. Стрептокиназа превращает плазмин
крови в плазминоген, оказывающий фибринолитическое действие и повышающий
проницаемость антимикробных барьеров. Воздействие стрептококковых антигенов на
иммунную систему приводит к формированию гуморальных и клеточных факторов
иммунитета. Взаимодействие стрептококковых антител с циркулирующими
стрептококковыми антигенами ведет к образованию большого количества
циркулирующих иммунных комплексов антиген-антитело, способных оседать на
базальной мембране почечных клубочков, вызывая их поражение. Кроме того,
сенсибилизированные против стрептококковых антигенов Т-лимфоциты способны
вступать в перекрестные реакции с антигенами капилляров почечных клубочков.
Изменения иммунитета и связанные с ними поражения почек чаще всего наблюдаются
при поздно начатом или неправильно проводимом лечении больных ангиной.
Аутоиммунные и иммунопатологические факторы чаще встречаются и больше выражены
при повторной стрептококковой ангине, чем при первичной. Соответственно
гломерулонефрит возникает при повторной форме заболевания в 4 раза чаще, чем
при первичной.
В связи с тем, что
иммунные сдвиги достигают наибольшей выраженности в стадии ранней
реконвалесценции, метатонзиллярные заболевания возникают в период, когда
клинические признаки ангины уже исчезли и реконвалесценты считают себя
полностью здоровыми. С первого дня болезни отмечается воспалительная реакция
слизистой оболочки мягкого неба, язычка, небных дужек и тканей миндалин.
Поверхность этих органов становится ярко-красного цвета, покрыта слоем густой
мутной слизи (катаральный тонзиллит). Через 1-2 дня на поверхности миндалин
появляются белого цвета образования округлой формы размером 2-3 мм в диаметре,
несколько возвышающиеся над поверхностью окружающих тканей миндалин,
представляющие собой некротически измененные и подвергнутые гнойному
расплавлению лимфоидные фолликулы (скопления лимфоидных клеток). Обычно эти
изменения соответствуют фолликулярному тонзиллиту. Основная часть лимфоидных
фолликулов сосредоточена на тех участках миндалин, которые соприкасаются с
поверхностью лакун. Некротические изменения и гнойное расплавление этих
скоплений лимфоидных клеток сопровождается появлением в лакунах гнойного содержимого
белого или серовато-белого цвета довольно густой консистенции, содержащего
большое количество нейтрофилов, макрофагов, а также погибших лимфоцитов. Такая
картина характерна для лакунарного тонзиллита. В тех случаях, когда воспаление
миндалин носит резко выраженный характер (тяжелая форма заболевания), некрозу
подвергается участок ткани миндалин до 10-20 мм в диаметре. Он обычно
неправильной формы, темно-серого цвета и имеет четкую границу с остальными
тканями. После отторжения некротических масс образуется относительно глубокий
дефект ткани миндалин с неровным бугристым и кровоточащим дном.
Симптомы и течение. В соответствии с клинической классификацией различают
следующие клинические формы стрептококковой ангины: 1) первичная и повторная,
2) катаральная, фолликулярная, лакунарная и некротическая; по локализации -
небных миндалин, язычной миндалины, боковых валиков глотки, гортанная; по
тяжести - легкая, среднетяжелая, тяжелая.
Первичной следует
считать ангину, возникшую впервые или не раньше чем через 2 года после ранее
перенесенной. К повторной относятся заболевания, наблюдаемые на протяжении двух
лет после первичной. Повторная ангина является результатом реинфицирования
стрептококками людей, как правило, обладающих к ним повышенной восприимчивостью.
Инкубационный период
при ангине составляет 1-2 сут. Начало заболевания острое. Появляется озноб,
общая слабость, головная боль, ломота в суставах, боль в горле при глотании.
Озноб продолжается в течение 15 мин-1 ч, а затем сменяется чувством жара, при
тяжелых формах болезни озноб повторяется. Головная боль тупая, не имеет
определенной локализации и сохраняется в течение 1-2 сут. Нарушается аппетит и
сон. Одновременно возникает боль в горле, вначале незначительная, беспокоит
только при глотании, затем постепенно усиливается и становится постоянной. В
других случаях у больных вначале появляются только общие симптомы (озноб,
чувство жара, лихорадка, головная боль, ломота в суставах и в пояснице) и лишь
через 6-12 ч (не позднее 1 сут) присоединяется боль в горле при глотании.
 Значительно
реже ангина начинается с воспалительных изменений в миндалинах, а
общетоксические симптомы наступают несколько позже. В этих случаях вначале
больных беспокоят боли в горле при глотании, к которым в течение суток
присоединяются лихорадка, общая слабость, головная боль и другие. Температура
тела в течение суток достигает максимальной величины(38,0-40,0оС). Лихорадка
продолжается 3-6 дней. Более длительное повышение температуры тела
свидетельствует о присоединении осложнения. В лихорадочный период кожа лица
гиперемирована, а с нормализацией температуры тела приобретает бледно-розовую
окраску. При тяжелых формах болезни бледность кожи отмечается с первых дней
заболевания. Сыпи не бывает. При выраженных колебаниях температуры тела
отмечается потливость. При неосложненной ангине открывание рта свободное.
Небные дужки, язычок, миндалины, а иногда и мягкое небо в первые дни болезни
ярко гиперемированы. Миндалины отечные ("сочные"). В случаях, когда
изменения в ротоглотке этим ограничиваются, диагностируется катаральная ангина.
Чаще всего со 2-го дня на гиперемированных и сочных миндалинах появляются
белого цвета фолликулы размером 2-3 мм в диаметре, несколько возвышающиеся над
поверхностью ткани. Эти изменения соответствуют фолликулярному тонзиллиту. Но у
большинства больных, наряду с наличием на поверхности миндалин белого цвета
фолликулов, в лакунах появляется желтовато-белого цвета гнойное содержимое. Эти
признаки характерны для фолликулярно-лакунарного тонзиллита. Гной в лакунах
свидетельствует о лакунарном тонзиллите. Для тяжелой формы ангины характерны
некротические изменения в миндалинах. Пораженные участки имеют темно-серый
цвет. После их отторжения образуется глубокий дефект ткани размером 1-2 см в
поперечнике, часто неправильной формы с неровным бугристом дном. Кроме небных
миндалин могут поражаться и другие лимфоидные образования кольца Пирогова:
язычная миндалина (ангина с поражением язычной миндалины), лимфоидная ткань
задней стенки глотки (ангина с поражением боковых валиков), лимфоидная ткань
гортани (ангина с поражением гортани).
Значительно
реже ангина начинается с воспалительных изменений в миндалинах, а
общетоксические симптомы наступают несколько позже. В этих случаях вначале
больных беспокоят боли в горле при глотании, к которым в течение суток
присоединяются лихорадка, общая слабость, головная боль и другие. Температура
тела в течение суток достигает максимальной величины(38,0-40,0оС). Лихорадка
продолжается 3-6 дней. Более длительное повышение температуры тела
свидетельствует о присоединении осложнения. В лихорадочный период кожа лица
гиперемирована, а с нормализацией температуры тела приобретает бледно-розовую
окраску. При тяжелых формах болезни бледность кожи отмечается с первых дней
заболевания. Сыпи не бывает. При выраженных колебаниях температуры тела
отмечается потливость. При неосложненной ангине открывание рта свободное.
Небные дужки, язычок, миндалины, а иногда и мягкое небо в первые дни болезни
ярко гиперемированы. Миндалины отечные ("сочные"). В случаях, когда
изменения в ротоглотке этим ограничиваются, диагностируется катаральная ангина.
Чаще всего со 2-го дня на гиперемированных и сочных миндалинах появляются
белого цвета фолликулы размером 2-3 мм в диаметре, несколько возвышающиеся над
поверхностью ткани. Эти изменения соответствуют фолликулярному тонзиллиту. Но у
большинства больных, наряду с наличием на поверхности миндалин белого цвета
фолликулов, в лакунах появляется желтовато-белого цвета гнойное содержимое. Эти
признаки характерны для фолликулярно-лакунарного тонзиллита. Гной в лакунах
свидетельствует о лакунарном тонзиллите. Для тяжелой формы ангины характерны
некротические изменения в миндалинах. Пораженные участки имеют темно-серый
цвет. После их отторжения образуется глубокий дефект ткани размером 1-2 см в
поперечнике, часто неправильной формы с неровным бугристом дном. Кроме небных
миндалин могут поражаться и другие лимфоидные образования кольца Пирогова:
язычная миндалина (ангина с поражением язычной миндалины), лимфоидная ткань
задней стенки глотки (ангина с поражением боковых валиков), лимфоидная ткань
гортани (ангина с поражением гортани).
Ангина с поражением
гортани и язычной миндалины проявляется лихорадкой, токсикозом, болями в горле
при глотании - признаками, свойственными ангине с поражением небных миндалин.
Диагностировать ангину с поражением гортани и язычной миндалины можно только
после осмотра ротоглотки с помощью гортанного зеркала, а ангину боковых валиков
- путем обычной фарингоскопии. В последнем случае на боковых поверхностях
задней стенки глотки видны два гиперемированных валика толщиной около 4-6 мм,
на поверхности которых имеются единичные точечные фолликулы или налет белого
цвета.
Ангина сопровождается
увеличением углочелюстных лимфатических узлов. Обычно они размером от 1,0 до
2,5 см в диаметре, эластичные, болезненные, с окружающими тканями не спаяны,
подвижны. С первых дней заболевания выявляется нарушение сердечно-сосудистой
системы (тахикардия, приглушенность или ослабление сердечных тонов). С
нормализацией температуры тела тахикардия сменяется брадикардией. Глухость или
ослабление сердечных тонов становятся еще более выраженными. У отдельных
больных появляются загрудинные боли, преимущественно в вечернее время, а у половины
- извращенная реакция сердечно-сосудистой системы на физическую нагрузку: при
легкой физической нагрузке ударный и минутный объем не увеличиваются, как это
наблюдается у здоровых, а наоборот - уменьшаются. Артериальное давление
снижается. У 1/3 реконвалесцентов при электрокардиографическом исследовании
выявляются признаки гипоксии миокарда, реже - нарушение внутрижелудочковой
проводимости. Частота, выраженность и продолжительность этих изменений не
зависят от клинической электроформы ангины. Трахея и бронхи при ангине не
поражаются. Печень и селезенка бывают увеличены крайне редко и только в первые
2-3 дня заболевания. У 1/5 части больных ангиной в острой стадии болезни
выявляется микрогематурия, которая обусловлена воздействием токсинов на ткань почек.
Как правило, с исчезновением синдрома интоксикации эти нарушения исчезают. В
крови в острый период заболевания наблюдается нейтрофильный лейкоцитоз
(9-15o109 клеток в литре). В большинстве случаев нарушения гемограммы исчезают
на 5-6-е сутки нормальной температуры тела, СОЭ же в это время, как правило,
остается повышенной (14-20 мм/ч). В последующем она относительно быстро
нормализуется. Однако при возникновении осложнений может повышаться еще больше.
При бактериологическом
исследовании микрофлоры поверхности миндалин при стрептококковой ангине
выявляется сплошной рост бетагемолитических стрептококков на 5% кровяном агаре.
При серологическом исследовании парных сывороток крови, взятых в первые и на
10-12-е сутки заболевания, обнаруживается нарастание титра антител к
стрептолизину-О, стрептокиназе, стрептококковому полисахариду. Исследование
гиперчувствительности замедленного типа к стрептококковому полисахариду (в
реакции торможения миграции лейкоцитов) с 8-12-го дня с момента заболевания в
95% дает положительный результат.
Осложнения. У больных ангиной могут наблюдаться осложнения -
перитонзиллит и перитонзиллярный абсцесс, отит и др. Они, как правило,
возникают у людей, которые госпитализированы в относительно поздние сроки -
после 3-го дня с момента заболевания. Перитонзиллит и перитонзиллярный абсцесс
имеют сходную симптоматику. Она характеризуется высокой лихорадкой,
преобладанием односторонних болей в ротоглотке, резко усиливающихся при
глотании, повышенной саливацией, затруднением и болезненностью открывания
полости рта, односторонними отеками, гиперемией мягкого неба, отеком небной
дужки на стороне поражения, а также смещением к центру пораженной миндалины и
асимметрией язычка.
Кроме осложнений, при
ангине могут возникать метатонзиллярные заболевания - ревматизм,
инфекционно-аллергический миокардит и полиартрит, холецистохолангит. При
современных рациональных способах лечения больных ангиной ревматизма и
полиартрита не бывает, но могут наблюдаться другие метатонзиллярные болезни -
гломерулонефрит - у 0,8% при первичной ангине и у 3,0% при повторной форме
заболевания. Миокардит развивается при первичной ангине в первые дни периода
реконвалесценции, а при повторной - с первых дней болезни. Он редко проявляется
классическими симптомами этого заболевания. Чаще всего единственными признаками
миокардита являются стойкие изменения электрокардиограммы, свидетельствующие об
очаговом поражении мышцы сердца, и умеренное повышение 1-2-й фракций
лактатдегидрогеназы.
Развитие
гломерулонефрита соответствует времени формирования аутоиммунных (против тканей
почек) и иммунопатологических факторов на 5-6-е сутки нормальной температуры
тела (8-10-е сутки заболевания). Гломерулонефрит протекает без экстраренальных
симптомов. Единственным его проявлением является стойкий мочевой синдром в виде
умеренной протеинурии (0,033-0,099 г/л), лейкоцитурии (10-50 клеток в поле
зрения в препарате из осадка мочи), эритроцитурии (3-20 клеток в поле зрения) и
цилиндрурии.
Диагноз и
дифференциальный диагноз. Диагноз ангины
базируется на клинических и клинико-лабораторных данных: острое начало
заболевания, лихорадка, тонзиллит с углочелюстным лимфаденитом, а также
нейтрофильный лейкоцитоз и повышенная СОЭ.
Дифференциальную
диагностику ангины следует осуществлять с заболеваниями, протекающими с
синдромом тонзиллита - с локализованными формами дифтерии зева, скарлатиной,
инфекционными мононуклеозом, ангинозной формой туляремии, ангиной
Симановского-Венсана, лейкозами, агранулоцитозом, гриппом и другими острыми
респираторными заболеваниями, герпангиной, кандидозом ротоглотки, обострением
хронического тонзиллита.
Локализованные формы
дифтерии (островчатая и пленчатая) отличаются от ангины постепенным началом
заболевания, специфическими проявлениями общей интоксикации в виде бледности
кожи лица, умеренной адинамии и вялости (озноб, ломота в теле, боли в мышцах и
суставах, характерные только для ангины), несоответствием объективных и
субъективных проявлений болезни (незначительная боль в горле при глотании при
наличии выраженных воспалительных изменений со стороны миндалин), особенностями
воспалительного процесса в ротоглотке, характеризующегося застойно-синюшным
цветом гиперемии и выраженным отеком миндалин с наличием на их поверхности
пленчатого трудно снимаемого налета, оставляющего после себя дефект ткани. При
атипичном течении дифтерии, что наблюдается у половины взрослых больных, налет
снимается легко, не оставляя дефекта ткани. Однако и в этих случаях сохраняются
остальные характерные для дифтерии зева признаки.
Скарлатина отличается
от ангины появлением в первые сутки болезни по всему телу, кроме носогубного
треугольника, обильной точечной сыпи, расположенной на гиперемированном фоне,
сгущающейся на шее, боковых поверхностях грудной клетки и в треугольнике Симона
и особенно выраженной в естественных складках кожи (симптом Пастия), а также
характерными проявлениями тонзиллита в виде ярко-красного цвета гиперемии
миндалин, небных дужек, язычка и мягкого неба ("пылающий зев").
Для инфекционного
мононуклеоза характерны, кроме тонзиллита (гнойно-некротического или
фибринозного), полиаденит, увеличение печени и селезенки, лимфомоноцитоз с
одновременным появлением атипичных мононуклеаров и плазматических клеток, а
также положительная реакция ХД/ПБД.
Ангинозная форма
туляремии отличается от ангины сравнительно поздним появлением (на 3-5-е сутки)
одностороннего катарального или некротического тонзиллита, выраженным
увеличением регионарных к пораженной миндалине лимфатических узлов, которые
продолжают увеличиваться и после исчезновения тонзиллита (туляремийный бубон).
Для лейкозов и агранулоцитоза
является типичным сравнительно позднее (на 3-6-е сутки болезни) появление
некротического тонзиллита с распространением некротических изменений на
слизистую оболочку небных дужек, язычка, щек; наличие септической лихорадки,
гепатолиенального синдрома и характерных изменений гемограммы (hiatus
leucemicus - при лейкозах и резкое снижение количества нейтрофилов при
агранулоцитозе).
При герпангине
наблюдаются, наряду с лихорадкой и интоксикацией, местные изменения в виде
гиперемии слизистой оболочки ротоглотки и наличия на небных дужках, язычке,
мягком небе, а иногда - на миндалинах и языке отдельных папул размером 2-4 мм в
диаметре, быстро превращающихся в пузырьки бело-серого цвета, а затем эрозии.
Острые респираторные заболевания, протекающие с синдромом катарального
фарингита, проявляются лихорадкой, интоксикацией, диффузной гиперемией
слизистой оболочки ротоглотки, в том числе поверхности миндалин с одновременным
поражением других отделов респираторного тракта (ринит, трахеит, ларингит или
трахеобронхит). Углочелюстного лимфаденита при этом нет.
Кандидоз ротоглотки
протекает с нормальной или субфебрильной температурой тела, хорошим
самочувствием больных, наличием на поверхности миндалин, язычка, небных дужек,
а иногда и на задней стенке глотки крошкообразного налета белого цвета в виде
легко снимающихся островков размером 2-3 мм в диаметре. В анамнезе имеются
указания на более или менее длительное применение антибиотиков широкого спектра
действия или их комбинаций.
Обострение хронического
тонзиллита отличается от повторной ангины постепенным началом, вялым и
относительно продолжительным течением заболевания с непостоянной субфебрильной
температурой тела, отсутствием выраженной интоксикации, умеренными болями и
неприятными ощущениями в горле при глотании, застойным характером гиперемии
рубцово измененных и спаянных с небными дужками миндалин, наличием казеозного
содержимого в лакунах, увеличением углочелюстных лимфатических узлов,
характеризующихся плотной консистенцией и умеренной болезненностью, нормальными
показателями количества нейтрофилов в крови или незначительно выраженным
нейтрофильным лейкоцитозом.