Ассортиментный перечень противогрибковых препаратов, реализуемых через аптечную сеть
ВВЕДЕНИЕ
В условиях ограниченного финансирования
учреждений здравоохранения, низкой платежеспособности населения страны с одной
стороны, и номенклатурного многообразия лекарственных средств (JIC)
на отечественном фармацевтическом рынке с другой стороны, возрастает роль
рационального использования лекарственных средств и оценки экономической
эффективности лекарственной терапии.
За последнее десятилетие произошло насыщение
российского рынка лекарственными препаратами различных фармакотерапевтических
групп, однако из-за дороговизны большинства зарубежных препаратов решение
важнейшей социально-экономической задачи по оздоровлению населения остается
проблематичным.
Вопросам совершенствования лекарственного
обеспечения населения и лечебно-профилактических учреждений (ЛПУ), анализа и
прогнозирования рынка JIC
на основе методов маркетинга и фармацевтического менеджмента посвящены научные
работы ведущих ученых (B.JI.
Базарного, О.В. Васнецовой, В.В. Гацана, Г.Т. Глембоцкой, З.С. Дементьевой,
Н.Б. Дремовой, В.А. Егорова, Н.Н. Каревой, JI.B.
Кобзаря, В.А. Куркина, Г.Ф. Лозовой, П.В. Лопатина, Е.Е. Лоскутовой, Л.А.
Лошакова, Е.А. Максимкиной, Л.В. Мошковой, Г.А. Олейник, С.Г. Сбоевой, Р.С.
Скулковой, А.В. Солонининой и др.).
Потребление лекарственных препаратов населением
и ЛПУ напрямую зависит от уровня и структуры заболеваемости. Структура
заболеваний верхних дыхательных путей (ВДП) в последние десятилетия претерпела
существенные изменения, выражающиеся, в том числе и в увеличении количества
грибковых поражений. Причинами такого нозо- и патоморфоза считают последствия
применения антибиотиков, кортикостероидов, цитостатиков лучевой терапии. Под их
воздействием изменяются взаимоотношения организма человека и его микрофлоры,
что ведет к активизации грибов, находящихся на слизистых оболочках у 60%
населения в сапрофитном состоянии. Активизации грибковой флоры способствуют и
другие факторы, воздействующие на резистентность организма. Состояние экологии,
образ жизни, качество питания влияют на увеличение числа грибковых поражений
слизистых оболочек верхних дыхательных путей или самостоятельно провоцируют
развитие заболевания. Вследствие этого противогрибковые лекарственные средства
(ПГЛС) становятся все более востребованными.
Анализ научных литературных данных показал, что
остается без должного внимания проблема повышения эффективности использования
лекарственных средств, применяющихся в терапии грибковых заболеваний. Кроме
того, изучение состояния лекарственного обеспечения больных с микотическими
поражениями не проводилось, поэтому рассмотрение данной темы работы актуально в
настоящее время.
Таким образом, вышеперечисленные факты
предопределили выбор темы, позволили очертить круг исследуемых проблем,
постановку целей и задач.
Цель исследования - повышение продаж через
аптекарские сети противогрибковых лекарственных средств, применяемых для
лечения микозов в амбулаторной и стационарной практике.
Для достижения поставленной цели планировалось
решить следующие задачи:
изучить современное состояние фармацевтических
рынков группы противогрибковых лекарственных средств на основе анализа
номенклатуры, ценовых характеристик и объемов продаж антимикотических
лекарственных препаратов;
выявить факторы, влияющие на потребительский
выбор амбулаторными больными противогрибковых лекарственных средств;
проанализировать ассортимент лекарственных
средств, назначаемых врачами при лечении различных видов микозов в условиях
стационара;
Объектами исследования явились: отчеты
статистического отдела Департамента здравоохранения Администрации, данные на 2012
г. о зарегистрированных ПГЛС на территории Российской Федерации (РФ), базы
данных Центра фармацевтической информации и маркетинга о ПГЛС, материалы
социологических исследований.
В процессе исследования использовались методы
системного, логического, маркетингового, экономико-статистического анализов.
На основе проведенного комплексного
сравнительного анализа номенклатуры противогрибковых лекарственных средств для
лечения микозов были сформулированы критерии формирования рационального
ассортимента лекарственных средств данной группы: международное непатентованное
наименование (МНН) и торговое название (ТН) препарата, лекарственная форма
препарата, цена, известность препаратов среди врачей и потребителей. С
использованием исследований установлены основные демографические черты реальных
потребителей противогрибковых препаратов. Выявлены факторы и основные
характеристики лекарственных средств, влияющие на потребительский выбор
амбулаторными больными ПГЛС: врачебные назначения, бюджет потребителя,
эффективность, безопасность и стоимость JIC.
Определены основные источники получения информации о противогрибковых
препаратах покупателями и их отношение к новым лекарственным препаратам.
Практическая значимость и внедрение результатов
исследований.
На основе проведенных исследований в
фармацевтическую практику внедрены:
методические рекомендации для руководителей
аптечных организаций и маркетологов «Формирование оптимального ассортимента
группы противогрибковых лекарственных средств для лечения микозов»;
методические рекомендации для
провизоров-консультантов «Современное состояние фармацевтического рынка
противогрибковых лекарственных средств для лечения микозов.
Глава 1. Исследование
организации реализации через аптечные сети противогрибковых лекарственных
препаратов
.1 Сущность и
классификация противогрибковых препаратов, реализуемых через аптечную сеть
В последние десятилетия отмечается значительный
рост грибковых заболеваний. Это связано со многими факторами и, в частности, с
широким применением в медицинской практике антибиотиков широкого спектра
действия, иммунодепрессантов и других групп ЛС.
В связи с тенденцией к росту грибковых
заболеваний (как поверхностных, так и тяжелых висцеральных микозов,
ассоциированных с ВИЧ-инфекцией, онкогематологическими заболеваниями),
развитием устойчивости возбудителей к имеющимся ЛС, выявлением видов грибов,
ранее считавшихся непатогенными (в настоящее время потенциальными возбудителями
микозов считаются около 400 видов грибов), возросла потребность в эффективных
противогрибковых средствах.
Противогрибковые средства (антимикотики) -
лекарственные средства, обладающие фунгицидным или фунгистатическим действием и
применяемые для профилактики и лечения микозов.
Для лечения грибковых заболеваний используют ряд
лекарственных средств, различных по происхождению (природные или
синтетические), спектру и механизму действия, противогрибковому эффекту
(фунгицидный или фунгистатический), показаниям к применению (местные или
системные инфекции), способам назначения (внутрь, парентерально, наружно).
Существует несколько классификаций лекарственных
средств, относящихся к группе антимикотиков: по химической структуре, механизму
действия, спектру активности, фармакокинетике, переносимости, особенностям
клинического применения и др.
В соответствии с химическим строением
противогрибковые средства классифицируют следующим образом[5, c.
87]:
. Полиеновые антибиотики: нистатин, леворин,
натамицин, амфотерицин В, микогептин.
. Производные имидазола: миконазол, кетоконазол,
изоконазол, клотримазол, эконазол, бифоназол, оксиконазол, бутоконазол.
. Производные триазола: флуконазол, итраконазол,
вориконазол.
. Аллиламины (производные N-метилнафталина):
тербинафин, нафтифин.
. Эхинокандины: каспофунгин, микафунгин,
анидулафунгин.
. Препараты других групп: гризеофульвин,
аморолфин, циклопирокс, флуцитозин.
Подразделение противогрибковых препаратов по
основным показаниям к применению представлено в классификации Д.А. Харкевича
(2006 г.):
I. Средства,
применяемые при лечении заболеваний, вызванных патогенными грибами:
. При системных или глубоких микозах
(кокцидиоидомикоз, паракокцидиомикоз, гистоплазмоз, криптококкоз, бластомикоз):
антибиотики (амфотерицин В, микогептин);
производные имидазола (миконазол, кетоконазол);
производные триазола (итраконазол, флуконазол).
. При эпидермомикозах (дерматомикозах):
антибиотики (гризеофульвин);
производные N-метилнафталина
(тербинафин);
производные нитрофенола (хлорнитрофенол);
препараты йода (раствор йода спиртовой, калия
йодид).
II. Средства,
применяемые при лечении заболеваний, вызванных условно-патогенными грибами
(например при кандидамикозе):
антибиотики (нистатин, леворин, амфотерицин В);
производные имидазола (миконазол, клотримазол);
бис-четвертичные аммониевые соли (деквалиния
хлорид).
В клинической практике противогрибковые средства
делят на 3 основные группы:
. Препараты для лечения глубоких (системных)
микозов.
. Препараты для лечения эпидермофитий и
трихофитий.
. Препараты для лечения кандидозов.
Выбор ЛС при терапии микозов зависит от вида
возбудителя и его чувствительности к ЛС (необходимо назначение ЛС с
соответствующим спектром действия), особенностей фармакокинетики ЛС,
токсичности препарата, клинического состояния пациента и др.
Грибковые заболевания известны очень давно, еще
со времен античности. Однако возбудители дерматомикозов, кандидоза были
выявлены только в середине XIX
в., к началу XX в. были
описаны возбудители многих висцеральных микозов. До появления в медицинской
практике антимикотиков для лечения микозов использовали антисептики и калия
йодид.
В 1954 г. была обнаружена противогрибковая
активность у известного с конца 40-х гг. XX
в. полиенового антибиотика нистатина, в связи с чем нистатин стал широко
применяться для лечения кандидоза. Высокоэффективным противогрибковым средством
оказался антибиотик гризеофульвин. Гризеофульвин был впервые выделен в 1939 г.
и использовался при грибковых заболеваниях растений, в медицинскую практику был
внедрен в 1958 г. и явился исторически первым специфическим антимикотиком для
лечения дерматомикозов у человека. Для лечения глубоких (висцеральных) микозов
начали использовать другой полиеновый антибиотик - амфотерицин В (был получен в
очищенном виде в 1956 г.). Крупные успехи в создании противогрибковых средств
относятся к 70-м гг. XX
в., когда были синтезированы и внедрены в практику производные имидазола -
антимикотики II поколения -
клотримазол (1969 г.), миконазол, кетоконазол (1978 г.) и др. К антимикотикам III
поколения относятся производные триазола (итраконазол - синтезирован в 1980 г.,
флуконазол - синтезирован в 1982 г.), активное использование которых началось в
90-е годы, и аллиламины (тербинафин, нафтифин). Антимикотики IV
поколения - новые ЛС, уже зарегистрированные в России или находящиеся в стадии
клинических испытаний, - липосомальные формы полиеновых антибиотиков
(амфотерицина В и нистатина), производные триазола (вориконазол - создан в 1995
г., позаконазол - зарегистрирован в России в конце 2007 г., равуконазол - в
России не зарегистрирован) и эхинокандины (каспофунгин).
Полиеновые антибиотики - антимикотики природного
происхождения, продуцируемые Streptomyces
nodosum (амфотерицин В), Actinomyces
levoris Krass
(леворин), актиномицетом Streptoverticillium
mycoheptinicum
(микогептин), актиомицетом Streptomyces
noursei (нистатин)[6, c.
128].
Механизм действия полиеновых антибиотиков
достаточно изучен. Эти ЛС прочно связываются с эргостеролом клеточной мембраны
грибов, нарушают ее целостность, что приводит к потере клеточных макромолекул и
ионов и к лизису клетки.
Полиены имеют самый широкий спектр
противогрибковой активности in
vitro среди
антимикотиков. Амфотерицин В при системном применении активен в отношении
большинства дрожжеподобных, мицелиальных и диморфных грибов. При местном
применении полиены (нистатин, натамицин, леворин) действуют преимущественно на Candida
spp. Полиены активны в
отношении некоторых простейших - трихомонад (натамицин), лейшманий и амеб
(амфотерицин В). Малочувствительны к амфотерицину В возбудители зигомикоза. К
полиенам устойчивы дерматомицеты (род Trichophyton,
Microsporum и Epidermophyton),
Pseudoallescheria
boydi и др.
Нистатин, леворин и натамицин применяют и
местно, и внутрь при кандидозе, в т.ч. кандидозе кожи, слизистой оболочки ЖКТ,
генитальном кандидозе; амфотерицин В используется преимущественно для лечения
тяжелых системных микозов и является пока единственным полиеновым антибиотиком
для в/в введения.
Все полиены практически не всасываются из ЖКТ
при приеме внутрь, и с поверхности неповрежденной кожи и слизистых оболочек при
местном применении.
Общими побочными системными эффектами полиенов
при приеме внутрь являются: тошнота, рвота, диарея, боль в животе, а также
аллергические реакции; при местном использовании - раздражение и ощущение
жжения кожи.
В 80-е годы был разработан ряд новых ЛС на
основе амфотерицина В липид-ассоциированные формы амфотерицина В (липосомальный
амфотерицин В - Амбизом, липидный комплекс амфотерицина В - Абелсет, коллоидная
дисперсия амфотерицина В - Амфоцил), которые в настоящее время внедряются в
клиническую практику. Их отличает существенное снижение токсичности при
сохранении противогрибкового действия амфотерицина В.
Липосомальный амфотерицин В - современная
лекарственная форма амфотерицина В, инкапсулированного в липосомы (везикулы,
формирующиеся при диспергировании в воде фосфолипидов), отличается лучшей
переносимостью.
Липосомы, находясь в крови, долгое время
остаются интактными; высвобождение активного вещества происходит только при
контакте с клетками гриба при попадании в ткани, пораженные грибковой
инфекцией, при этом липосомы обеспечивают интактность ЛС по отношению к
нормальным тканям.
В отличие от обычного амфотерицина В,
липосомальный амфотерицин В создает более высокие концентрации в крови, чем
обычный амфотерицин В, практически не проникает в ткань почек (менее
нефротоксичен), обладает более выраженными кумулятивными свойствами, период
полувыведения в среднем составляет 4-6 дней, при длительном использовании
возможно увеличение до 49 дней. Нежелательные реакции (анемия, лихорадка,
озноб, гипотензия), по сравнению со стандартным препаратом, возникают реже.
Показаниями к применению липосомального
амфотерицина В являются тяжелые формы системных микозов у пациентов с почечной
недостаточностью, при неэффективности стандартного препарата, при его
нефротоксичности или некупируемых премедикацией выраженных реакциях на в/в
инфузию.
Азолы (производные имидазола и триазола) -
наиболее многочисленная группа синтетических противогрибковых средств.
Эта группа включает[11,
c. 18]:
азолы для системного применения - кетоконазол,
флуконазол, итраконазол, вориконазол;
азолы для местного применения - бифоназол,
изоконазол, клотримазол, миконазол, оксиконазол, эконазол, кетоконазол.
Первый из предложенных азолов системного
действия (кетоконазол) в настоящее время из клинической практики вытесняют
триазолы - итраконазол и флуконазол. Кетоконазол практически утратил свое
значение ввиду высокой токсичности (гепатотоксичность) и используется
преимущественно местно.
Все азолы имеют одинаковый механизм действия.
Противогрибковое действие азолов, как и полиеновых антибиотиков, обусловлено
нарушением целостности мембраны клетки гриба, но механизм действия иной: азолы
нарушают синтез эргостерола - основного структурного компонента клеточной
мембраны грибов. Эффект связан с ингибированием цитохром P450-зависимых
ферментов, в т.ч. 14-альфа-деметилазы (стерол-14-деметилаза), катализирующей
реакцию превращения ланостерола в эргостерол, что и приводит к нарушению
синтеза эргостерола клеточной мембраны грибов.
Азолы имеют широкий спектр противогрибкового
действия, оказывают преимущественно фунгистатический эффект. Азолы для
системного применения активны в отношении большинства возбудителей
поверхностных и инвазивных микозов, включая Candida
spp. (в
т.ч.
Candida albicans, Candida tropicalis), Cryptococcus neoformans, Coccidioides
immitis, Histoplasma capsulatum, Blastomyces dermatitidis, Paraccoccidioides
brasiliensis. Обычно
к азолам
мало чувствительны
или резистентны
Candida glabrata, Candida krucei, Aspergillus spp., Fusarium spp. и
зигомицеты (класс
Zygomycetes). На бактерии и простейших азолы не действуют (за
исключением Leishmania
major).
Самый широкий спектр действия среди пероральных
антимикотиков имеют вориконазол и итраконазол. Оба отличаются от других азолов
наличием активности в отношении плесневых грибков Aspergillus
spp. Вориконазол
отличается от итраконазола высокой активностью в отношении Candida
krusei и Candida
grabrata, а также большей
эффективностью против Fusarium
spp. и Pseudallescheria
boydii.
Азолы, применяемые местно, активны
преимущественно в отношении Candida
spp., дерматомицетов (Trichophyton,
Microsporum, Epidermophyton)
и Malassezia
furfur (син. Pityrosporum
orbiculare). Они действуют
также на ряд других грибов, вызывающих поверхностные микозы, на некоторые грамположительные
кокки и коринебактерии. Клотримазол проявляет умеренную активность в отношении
анаэробов (Bacteroides,
Gardnerella
vaginalis), в высоких
концентрациях - в отношении Trichomonas
vaginalis.
Вторичная резистентность грибов при
использовании азолов развивается редко. Однако при длительном применении
(например, при лечении кандидозного стоматита и эзофагита у ВИЧ-инфицированных
больных на поздних стадиях) к азолам постепенно развивается устойчивость.
Возможны несколько путей развития устойчивости. Основной механизм устойчивости
у Candida albicans
обусловлен накоплением мутаций гена ERG11,
кодирующего стерол-14-деметилазу. В результате ген цитохрома перестает
связываться с азолами, но остается доступным для естественного субстрата -
ланостерола. Перекрестная устойчивость развивается ко всем азолам. Кроме того,
у Candida albicans
и Candida grabrata
устойчивость может быть обусловлена выведением ЛС из клетки с помощью
переносчиков, в т.ч. АТФ-зависимых. Возможно также усиление синтеза
стерол-14-деметилазы.
Препараты для местного применения при создании
высоких концентраций в месте действия могут действовать фунгицидно в отношении
некоторых грибов.
Фармакокинетика азолов. Азолы для системного
применения (кетоконазол, флуконазол, итраконазол, вориконазол) хорошо
всасываются при приеме внутрь. Биодоступность кетоконазола и итраконазола может
значительно варьировать в зависимости от уровня кислотности в желудке и приема
пищи, тогда как абсорбция флуконазола не зависит ни от pH
в желудке, ни от приема пищи. Триазолы метаболизируются медленнее, чем чем
имидазолы.
Флуконазол и вориконазол применяют внутрь и в/в,
кетоконазол и итраконазол - только внутрь. Фармакокинетика вориконазола, в
отличие от других системных азолов, является нелинейной - при повышении дозы в
2 раза AUC
увеличивается в 4 раза.
Флуконазол, кетоконазол, итраконазол и
вориконазол распределяются в большинство тканей, органов и биологических
жидкостей организма, создавая в них высокие концентрации. Итраконазол может
накапливаться в коже и ногтевых пластинках, где его концентрации в несколько
раз превышают плазменные. Итраконазол практически не проникает в слюну,
внутриглазную и спинно-мозговую жидкость. Кетоконазол плохо проходит через ГЭБ
и определяется в спинно-мозговой жидкости лишь в небольших количествах.
Флуконазол хорошо проходит через ГЭБ (уровень его в ликворе может достигать
50-90% от уровня в плазме) и гематоофтальмический барьер[3, c.
54].
Системные азолы отличаются длительностью периода
полувыведения: T1/2
кетоконазола - около 8 ч, итраконазола и флуконазола - около 30 ч (20-50 ч).
Все системные азолы (кроме флуконазола) метаболизируются в печени и выводятся
преимущественно через ЖКТ. Флуконазол отличается от других антифунгальных
средств тем, что выводится через почки (преимущественно в неизмененном виде -
80-90%).
Азолы для местного применения (клотримазол,
миконазол и др.) плохо абсорбируются при приеме внутрь, в связи с чем
используются для местного лечения. Эти ЛС создают в эпидермисе и нижележащих
слоях кожи высокие концентрации, которые превосходят МПК для основных
патогенных грибов. Наиболее длительный период полувыведения из кожи отмечается
у бифоназола (19-32 ч). Системная абсорбция через кожу минимальна. Например,
при местной аппликации бифоназола 0,6-0,8% абсорбируется здоровой и 2-4% -
воспаленной кожей. При вагинальном применении клотримазола абсорбция составляет
3-10%.
Общепризнанные показания к назначению азолов
системного действия: кандидоз кожи, включая интертригинозный кандидоз
(дрожжевую опрелость кожных складок и паховой области); онихомикоз, кандидозная
паронихия; кератомикозы (отрубевидный лишай, трихоспороз); дерматофитии,
включая поверхностную трихофитию гладкой кожи лица, туловища и волосистой части
головы, инфильтративно-нагноительную трихофитию, эпидермофитию паховой области
и стоп, микроспорию; субкутанные микозы (споротрихоз, хромомикоз);
псевдоаллешериоз; кандидозный вульвовагинит, кольпит и баланопостит; кандидоз
слизистых оболочек полости рта, глотки, пищевода и кишечника; системный
(генерализованный) кандидоз, в т.ч. кандидемия, диссеминированный, висцеральный
кандидоз (кандидозные миокардит, эндокардит, бронхит, пневмония, перитонит,
кандидоз мочевыводящих путей); глубокие эндемические микозы, включая
кокцидиомикоз, паракокцидиомикоз, гистоплазмоз и бластомикоз; криптококкоз
(кожи, легких и других органов), криптококковый менингит; профилактика
грибковых инфекций у больных со сниженным иммунитетом, трансплантированными
органами и злокачественными новообразованиями.
Показания к назначению азолов местного действия:
кандидоз кожи, кандидозная паронихия; дерматофитии (эпидермофития и трихофития
гладкой кожи, кистей и стоп, микроспория, фавус, онихомикоз); отрубевидный
(разноцветный) лишай; эритразма; себорейный дерматит; кандидоз полости рта и
глотки; кандидозные вульвит, вульвовагинит, баланит; трихомониаз.
Побочные эффекты азолов системного применения
включают[7, c. 85]:
нарушения со стороны органов ЖКТ, в т.ч. боль в
животе, нарушение аппетита, тошнота, рвота, диарея или запор, повышение
активности печеночных трансаминаз, холестатическая желтуха;
со стороны нервной системы и органов чувств, в
т.ч. головная боль, головокружение, сонливость, парестезии, тремор, судороги,
нарушение зрения;
гематологические реакции - тромбоцитопения,
агранулоцитоз;
аллергические реакции - кожная сыпь, зуд,
эксфолиативный дерматит, синдром Стивенса-Джонсона.
При наружном применении азолов в 5% случаев
появляются сыпь, зуд, жжение, гиперемия, шелушение кожи, редко - контактный
дерматит.
При интравагинальном применении азолов: зуд,
жжение, гиперемия и отек слизистой оболочки, выделения из влагалища, учащение
мочеиспускания, боль во время полового акта, ощущение жжения в пенисе у
полового партнера.
Взаимодействие азолов. Поскольку азолы
ингибируют окислительные ферменты системы цитохрома Р450 (кетоконазол >
итраконазол > флуконазол), эти ЛС могут изменять метаболизм других лекарств
и синтез эндогенных соединений (стероиды, гормоны, простагландины, липиды и
др.).
Аллиламины - синтетические ЛС. Оказывают
преимущественно фунгицидное действие. В отличие от азолов, блокируют более
ранние стадии синтеза эргостерола. Механизм действия обусловлен ингибированием
фермента скваленэпоксидазы, катализирующей вместе со скваленциклазой
превращение сквалена в ланостерол. Это приводит к дефициту эргостерина и к
внутриклеточному накоплению сквалена, что вызывает гибель гриба. Аллиламины
обладают широким спектром активности, однако клиническое значение имеет только
их действие на возбудителей дерматомикозов, в связи с чем основными показаниями
к назначению аллиламинов являются дерматомикозы. Тербинафин применяют местно и
внутрь, нафтифин - только местно.
Эхинокандины. Каспофунгин - препарат из новой
группы противогрибковых средств - эхинокандинов. Исследования веществ этой
группы начались примерно 20 лет назад. В настоящее время в России
зарегистрированы каспофунгин, микафунгин и анидулафунгин. Каспофунгин
представляет собой полусинтетическое липопептидное соединение, синтезированное
из продукта ферментации Glarea
lozoyensis. Механизм действия
эхинокандинов связан с блокадой синтеза (1,3)-β-D-глюкана
- составного компонента клеточной стенки грибов, что приводит к нарушению ее
образования. Каспофунгин активен в отношении Candida
spp., в т.ч. штаммов,
резистентных к азолам (флуконазол, итраконазол), амфотерицину В или
флуцитозину, имеющих иной механизм действия. Обладает активностью против
различных патогенных грибов рода Aspergillus,
а также вегетативных форм Pneumocystis
carinii. Устойчивость к
эхинокандидам возникает в результате мутации гена FKS1,
который кодирует большую субъединицу (1,3)-β-D-глюкансинтазы.
Каспофунгин применяется только парентерально,
т.к. биодоступность при пероральном приеме составляет не более 1%.
Назначают каспофунгин для эмпирической терапии у
пациентов с фебрильной нейтропенией при подозрении на грибковую инфекцию, при
кандидозе ротоглотки и пищевода, инвазивном кандидозе (в т.ч. кандидемии),
инвазивном аспергиллезе при неэффективности или непереносимости других видов
терапии (амфотерицин В, амфотерицин В на липидных носителях и/или итраконазол).
Поскольку в клетках млекопитающих (1,3)-β-D-глюкан
не присутствует, каспофунгин оказывает действие только на грибы, в связи с чем
его отличает хорошая переносимость и небольшое количество нежелательных реакций
(обычно не требующих отмены терапии), в т.ч. лихорадка, головная боль, боль в
животе, рвота. Имеются сообщения о случаях возникновения на фоне применения
каспофунгина аллергических реакций (сыпь, отек лица, зуд, ощущение жара,
бронхоспазм) и анафилаксии.
ЛС других групп. К противогрибковым препаратам
других групп относятся средства для системного (гризеофульвин, флуцитозин) и
местного (аморолфин, циклопирокс) применения.
Гризеофульвин - одно из первых противогрибковых
средств природного происхождения - антибиотик, продуцируемый плесневым грибом Penicillium
nigricans (griseofulvum).
Гризеофульвин имеет узкий спектр активности - эффективен только в отношении
дерматомицетов. Применяется внутрь при лечении тяжелых форм дерматомикозов,
которые плохо поддаются лечению наружными противогрибковыми средствами.
Аморолфин - синтетический антимикотик широкого
спектра действия для местного использования (в виде лака для ногтей).
Циклопирокс - синтетическое ЛС для местного
применения.
Флуцитозин - фторированный пиримидин, по
механизму действия отличается от других противогрибковых средств. Применяется
в/в для лечения системных инфекций, в т.ч. генерализованного кандидоза,
криптококкоза, хромобластоза, аспергиллеза (только в сочетании с амфотерицином
В).
Выбор противогрибкового препарата основывается
на клинической картине и результатах лабораторных методов исследований на
грибки. К этим исследованиям многие авторы относят следующие[8,
c. 13]:
. Микроскопию нативных препаратов мокроты,
экссудата, крови, соскобов с языка, миндалин, микробиоптатов и т.п.
. Микроскопию окрашенных препаратов
(биосубстратов). При этом важно обнаружить не просто клетки грибков, а их
вегетирующие формы - почкующиеся клетки, мицелий, псевдомицелий.
. Культуральное микроскопическое исследование с
посевом материала на питательные среды для выявления вида и штамма
грибка-возбудителя.
. Цитологическое исследование биосубстратов.
. Гистологическое исследование биоптатов (оценка
инвазивности процесса).
. Иммунологические методы диагностики используют
с целью выявления антител к грибкам, а также сенсибилизации, повышенной
чувствительности к ним.
. Определение метаболитов-маркеров грибков рода
кандида с помощью азохроматографического мониторинга. Основной метаболит-маркер
- Д-арабинитол (фоновая концентрация в крови составляет от 0 до 1 мкг/мл, в ликворе
- 2-5 мкг/мл). Другие маркеры-компоненты клеточной стенки грибков рода кандида
- манноза (в норме в сыворотке крови детей - до 20-30 мкг/мл) и маннитол (в
норме - до 12-20 мкг/мл).
. Обнаружение специфических антигенов кандида
(методом латекс-агглютинации и с помощью иммуноферментного анализа для
определения маннана) характерно для больных с генерализованными и висцеральными
формами кандидоза и редко встречаются при поверхностных формах.
При глубоких микозах использование перечисленных
методов лабораторной диагностики обязательно.
Концентрации противогрибковых препаратов в крови
определяют только в рамках научных исследований. Исключением является
флуцитозин его побочное действие зависит от дозы, а при почечной
недостаточности концентрация в крови быстро достигает токсической.
Эффективность и нежелательные эффекты азолов и амфотерицина В напрямую не
зависят от их сывороточных концентраций.
В настоящее время в стадии разработки находятся
антимикотики, являющиеся представителями уже известных групп противогрибковых
средств, а также относящиеся к новым классам соединений: коринекандин,
фузакандин, сордарины, циспентацин, азоксибациллин.
1.2 Развитие рынка
противогрибковых препаратов
Кожные болезни - обширная группа заболеваний,
общим признаком которых являются патологические изменения кожи, ее придатков и
видимых слизистых оболочек. Многие из них - экзема, дерматит, нейродермит,
крапивница, опоясывающий лишай, стрептодермия, бактериальные, грибковые и
вирусные поражения, демодекоз (демодекс), контагиозный моллюск и др. - в наши
дни успешно поддаются лечению.
Наиболее распространенными являются грибковые
заболевания, или микозы, в основе которых лежит инфицирование кожи, слизистых
оболочек, ногтей, волос болезнетворными грибками. Общие проявления микозов - шелушение,
воспалительные явления, наслоение чешуек, сильный зуд, утолщение и изменение
структуры кожи, ногтей, волос. Заражение происходит при контакте с больным
человеком или с предметами, обсемененными спорами; часть грибковых заболеваний
вызывает сапрофитная микрофлора, которая является патогенной при снижении
защитных функций организма.
В настоящее время на прилавках российских аптек
представлено более 50 торговых наименований противогрибковых средств,
производимых более чем 40 компаниями.
Данные исследовательского агентства IMS
Health1 позволяют считать
рассматриваемый рынок препаратов динамично растущим. По итогам I
полугодия 2011 г. объем реализации этих ЛС в аптечном сегменте составил 11,3
млн. упаковок, что превысило продажи аналогичного периода прошлого года на
26,7%. В денежном выражении рост был еще значительнее (+51,2%). Объем продаж
достиг 3,1 млрд. руб[5, c. 43].
Лидерами на российском рынке являются ЛС,
производимые в странах Западной Европы, преимущественно в Австрии. Важно
отметить, что доля западных препаратов в общем объеме реализации значительно
выросла в I полугодии 2011 г.
по сравнению с аналогичным периодом прошлого года. Второе место занимают
отечественные препараты, однако продажи их сократились, и в I
полугодии 2011 г. их доля составила менее 10% в денежном и менее 20% в
натуральном выражении.
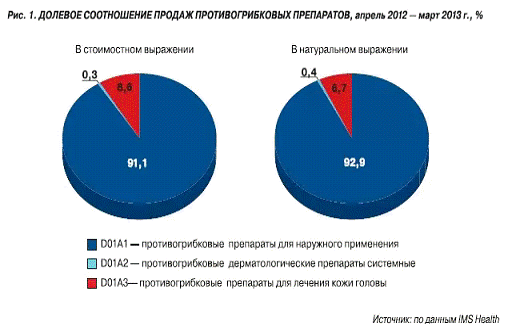
Противогрибковые ЛС представлены препаратами для
системного (группа D01B)
и местного применения (D01A).
На российском фармацевтическом рынке наиболее востребованы местные ЛС,
обеспечивающие более 90% продаж в натуральном и стоимостном выражении. По
итогам I полугодия 2011 г.
объем их реализации достиг 10,9 млн. упаковок, или 2,8 млрд. руб. (прирост по
сравнению с прошлым годом +27,3% и 57,1% соответственно).
Противогрибковые препараты для системного
использования представляют собой небольшой, но развивающийся сегмент. Продажи
этих средств в I полугодии
текущего года составили 381,6 тыс. упаковок, или 264,2 млн. руб., при росте
+11,1% и +8,1% соответственно[19, c.
65].
Структура ценовых сегментов терапевтических
подгрупп противогрибковых препаратов имеет существенные отличия. Так, группа D01А
представлена как дорогими, так и дешевыми средствами. При этом максимум продаж
приходится на препараты стоимостью от «300 до 500 руб.». Доля ЛС этого ценового
сегмента значительно выросла благодаря активной реализации препаратов Ламизил и
Экзодерил.
Группа D01B
представлена только в средне-и высокостоимостном сегментах. Основная доля
продаж в денежном выражении приходится на препараты дороже 500 руб. за
упаковку, однако зафиксировано некоторое ее сокращение относительно показателя
прошлого года.
В группе местных противогрибковых средств
лидером по объему продаж в натуральном и стоимостном выражении является
Экзодерил компании Sandoz
Group. Вторая позиция
принадлежит препарату Ламизил (Novartis),
третью занимает Лоцерил (Galderma).
Ведущие торговые наименования данной группы представлены в основном продуктами
зарубежных корпораций. Исключение составляют только Термикон и Тербинафин,
производимые российскими компаниями. Последний показал наибольший прирост
продаж (почти в 2 раза по сравнению с прошлым годом) после Микосептина и
Экзодерила. Наибольшее снижение реализации наблюдалось у препарата Тербизил (Gedeon
Richter).
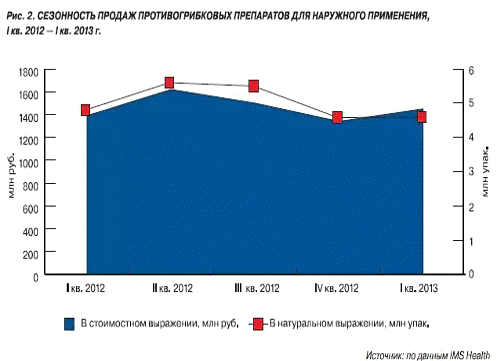
Что касается лекарственных форм местных противогрибковых
средств, то самыми востребованными являются растворы и кремы (в совокупности -
около 70% продаж). По итогам I
полугодия 2011 г. доля растворов выросла на +10,5 п.п. в натуральном и на +13,1
п.п. в денежном выражении.
В группе противогрибковых препаратов для
системного использования представлено всего 14 торговых наименований (табл. 2).
Лидирующую позицию по объему продаж в денежном выражении занимает Ламизил
компании Novartis,
вторую - Эксифин (Dr
Reddy’s
Lab). На третьей
строчке рейтинга находится российский Термикон производства «Фармстандарт»,
продажи которого значительно выросли в I
полугодии 2011 г.: на 38,9% в натуральном и на 40,4% в денежном выражении.
Наибольший рост реализации продемонстрировал препарат Тербифин (Cipla).
Важно отметить появление новых торговых наименований в рассматриваемом сегменте
- Экситер («Озон»), Тербинафин-Тева (Teva).
Таким образом, характерными чертами
отечественного рынка противогрибковых ЛС для лечения заболеваний кожи являются:
Высокая динамика продаж в натуральном и денежном
выражении: по итогам 6 месяцев текущего года рост составил +26,7% и +51,2%,
соответственно, относительно I
полугодия 2010 г.
Зависимость от импорта. Группа представлена
преимущественно зарубежными, прежде всего европейскими, препаратами.
Основной объем продаж приходится на препараты
для местного применения.
1.3 Аптечные продажи
противогрибковых препаратов для лечения заболеваний кожи
Грибковые заболевания - это широко
распространенная патология, имеющая повсеместное распространение. А кроме этого
и потенциально опасная, потому как, во-первых, некоторые из грибковых инфекций
легко передаются, а во-вторых, грибковая инфекция имеет свойство быстро
распространяться в организме человека, когда его состояние характеризуется как
иммунодефицитное.
Процедура лечения грибка определяется
клинической формой и локализацией поражения. В меньшей степени способ лечения
зависит от вида возбудителя. Таким образом, в соответствии с классификацией
грибковых инфекций по критерию глубины проникновения их в организм человека,
можно выделить 2 типа противогрибковых препаратов: лекарственные средства
наружного применения (местные препараты) и медикаменты для внутреннего
применения, так называемые системные препараты. Для лечения грибковых
заболеваний кожи применяются лекарственные средства обоих типов, относящиеся к
АТХ-группе D01
(противогрибковые препараты для лечения заболеваний кожи): D01A
(противогрибковые препараты для наружного применения); D01B
(противогрибковые препараты для системного применения).
За рассматриваемый период (I
квартал 2011 года) объем рынка аптечных продаж противогрибковых препаратов, по
данным отчета «Мониторинг розничных продаж ГЛС в РК» компании Vi-ORTIS
Group Consulting,
составил 288,8 млн. руб. в стоимостном выражении и 365,0 тыс. упаковок в
натуральном выражении, средняя цена упаковки - 791 руб. Индекс роста объема
продаж противогрибковых препаратов за I
квартал 2010 года по сравнению с аналогичным периодом прошлого 2009 года равен
134,6% (млн. руб.), что можно определить как динамичный рост рассматриваемого
рынка. Одновременно с этим индекс роста объема продаж в натуральном выражении
имеет значение 91,2% (тыс. уп.), т.е. очевидно сокращение объема реализуемых
упаковок. Основная причина - тенденция к удорожанию условной упаковки при
наличии постоянного устойчивого спроса на противогрибковые препараты (рис. 1) и
одновременное сокращение объемов импорта препаратов из группы D01,
ввозимых на территорию Казахстана (рис. 2)[17, c.
43].
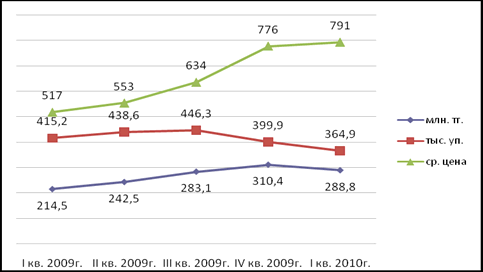
Рис. 1. Поквартальная динамика рынка
противогрибковых препаратов
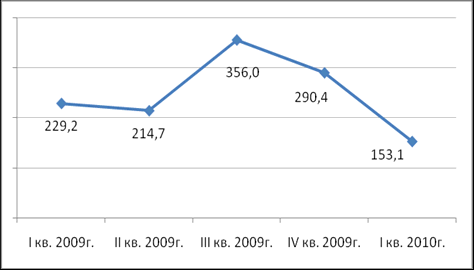
Рис. 2. Поквартальная динамика объема импорта
противогрибковых препаратов за 2009-2010 гг., тыс. упаковок
Ситуация на рынке розничных продаж препаратов,
предназначенных для лечения грибковых заболеваний кожи, в I квартале 2010 года
сложилась следующим образом: основной объем продаж приходится на средства
наружного применения. Доля системных препаратов от общего объема продаж
лекарственных средств группы D01 составляет 16,7% в денежном выражении.
Из всего многообразия препаратов, лечащих
грибковые инфекции, в I кв. 2010 г. наибольшим спросом пользовались препараты с
такими торговыми наименованиями, как Ламизил, Тербизил, Низорал, Экзодерил,
Клотримазол.
В стоимостном выражении объем продаж препаратов
составил половину объема аптечных продаж противогрибковых препаратов,
применяемых для лечения кожи, а именно 52%.
Особое внимание привлекает тот факт, что,
согласно таблице 3, уровень розничных продаж лекарственного препарата Миконаз,
производителем которого является египетская компания Medical Union
Pharmaceuticals Co, значительно увеличился в I кв. 2010 по сравнению с I кв.
2009 г. Такой резкий скачок популярности среди продаваемых противогрибковых
препаратов обеспечен тем, что данный препарат отпускается без рецепта врача и
сравнительно дешевле других, относящихся к группе с МНН миконазол (классические
противогрибковые препараты), таких как Гинезол (Bayer Schering Pharma) и
Кандизол (United Pharmaceuticals Mfg Co Ltd.). А также увеличению уровня
продаваемости препарата Миконаз послужил рост импорта его на территорию России.
В IV квартале 2009 года прирост импорта Миконаза по отношению к III кварталу
2009 года составил практически 50% в стоимостном выражении (с учетом входных
цен)[17, c. 48].
Если говорить о том, какие из препаратов
пользуются бόльшим спросом в
разрезе стран-производителей (рис. 3), то лидерами продаж являются швейцарские
препараты (Ламизил, Ламизил Дермгель, Ламизил Уно). На долю отечественных
препаратов пришлось 3,2% объема продаж в стоимостном выражении, это препараты
для местного применения производства компаний Нобел Алматинская
Фармацевтическая Фабрика АО (Терфалин) и Рауан ТОО НПЦ (Феборцин). Общий объем
продаж препаратов, произведенных в странах СНГ, включая и Россию, составляет
5,8%.
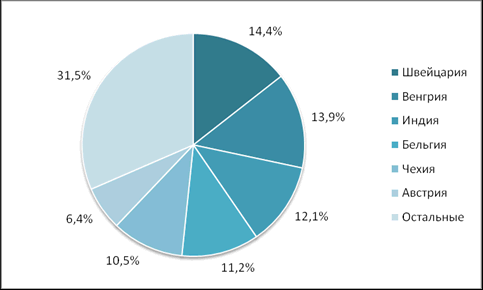
Рис. 3. Доля стран-производителей в стоимостном
выражении от общего объема розничных продаж противогрибковых препаратов (в
порядке убывания)
Медикаменты, экспортируемые из 6
стран-производителей (рис. 3), удовлетворяют бόльшую
часть платежеспособного спроса, предъявляемого на противогрибковые препараты:
68,5% в стоимостном выражении от аптечных продаж препаратов данной группы.
Иностранные компании-производители реализуемых в России противогрибковых препаратов
широко известны на фармацевтическом рынке.
По объему продаж в денежном выражении лидером
рынка, чьи препараты пользуются наибольшим спросом, можно признать корпорацию
Novartis Pharma services Inc. с объемом продаж 66,0 млн. руб.
Фармацевтическая фабрика Нобел занимает 9 место
в общем рейтинге компаний-производителей по объему аптечных продаж
противогрибковых препаратов. Объем продаж противогрибковых препаратов,
произведенных компанией, составляет 8,3 млн. руб.
Учащающееся в терапевтической практике
применение антибиотиков широкого спектра действия, лекарственных средств,
угнетающих иммунные реакции организма, а также распространение инвазивных
методов диагностики увеличивает вероятность грибковых поражений населения. Этот
факт делает противогрибковые препараты центром внимания не только со стороны
врачей-дерматологов, но и ведущих компаний-производителей фармацевтической
отрасли.
На данный момент на территории России
зарегистрировано порядка 80 торговых наименований противогрибковых препаратов
для лечения кожи. По объему аптечных продаж сегмент противогрибковых препаратов
является достаточно стабильным: ежеквартально в течение анализируемого
временного периода с I квартала 2011 года по I квартал 2012 года доля аптечных
продаж противогрибковых препаратов группы D01 составляет около 1% в денежном
выражении от общего объема рынка лекарственных средств в России. Позиция
производителей на внутреннем рынке противогрибковых препаратов также достаточно
устойчива, хоть и не составляет существенной доли от общего объема реализации:
около 3% в денежном выражении.
Подводя итог, нужно отметить, что под
воздействием всего многообразия факторов, влияющих на объем рынка розницы
противогрибковых препаратов, можно ожидать дальнейшего стабильного увеличения
уровня продаж. Во втором и третьем кварталах 2012 года для роста спроса на
препараты, применяемые для лечения грибковых инфекций, добавляется еще одна
весомая причина: сезонность распространения грибковых заболеваний.
аптекарский ценовый противогрибковый препарат
Глава 2. Ассортиментный
перечень противогрибковых препаратов, реализуемых через аптечную сеть
.1 Атифин 1% 15,0 крем
AE15 Противогрибковое средство
Торговое название: АТИФИН
Международное непатентованное название:
тербинафин
Лекарственная форма: крем для наружного
применения.
Состав:
г крема содержит:
Активное вещество: тербинафина гидрохлорид 10
мг.
Вспомогательные вещества: натрия гидроксид,
спирт бензиловый, сорбитана стеарат, цетила палмитат, спирт цетиловый, спирт
стеариловый, полисорбат 60, изопропила миристат, вода, дистиллированная.
Описание:
Гомогенный крем белого или почти белого цвета.
Фармакотерапевтическая группа: Противогрибковое
средство.
Код ATX: D01AE15.
Фармакологические свойства:
Противогрибковый препарат для наружного
применения, обладающий широким спектром противогрибковой активности. В
небольших концентрациях тербинафин оказывает фунгицидное действие в отношении
дерматофитов (Trychophyton rubrum, T.mentagrophytes, T.verrucosum, T.violaceum,
T.tonsurans, Microsporum canis, Epidermophyton floccosum), плесневых (в
основном C.albicans) и определенных диморфных грибов (Pityrosporum orbiculare).
Активность в отношении дрожжевых грибов, в зависимости от их вида, может быть
фунгицидной или фунгистатической.
Тербинафин специфическим образом изменяет ранний
этап биосинтеза стеролов, происходящего в грибах. Это ведет к дефициту
эргостерола и к внутриклеточному накоплению сквалена, что вызывает гибель
клетки гриба. Действие тербинафина осуществляется путем ингибирования фермента
скваленэпоксидазы, расположенного на клеточной мембране гриба.
Тербинафин не оказывает влияния на систему
цитохрома Р450 у человека и, соответственно, на метаболизм гормонов или других
лекарственных препаратов.
Фармакокинетика:
При наружном применении абсорбция - менее 5 %,
оказывает незначительное системное действие.
Показания к применению:
Профилактика и лечение грибковых инфекций кожи,
в том числе микозов стоп («грибок» стопы), паховой эпидермофитии (tinea
cruris), грибковых поражений гладкой кожи тела (tinea corporis), вызванных
такими дерматофитами, как Trichophyton (в том числе, T.rubrum,
T.mentagrophytes, T.verrucosum, T.violaceum), Microsporum canis и
Epidermophyton floccosum.
Дрожжевые инфекции кожи, в основном те, которые
вызываются родом Candida (например, Candida albicans), в частности опрелость.
Разноцветный лишай (Pityriasis versicolor),
вызываемый Pityrosporum orbiculare (также известный под названием Malassezia
furfur).
Противопоказания:
Повышенная чувствительность к тербинафину или к
другим ингредиентам препарата.
С осторожностью:
Печеночная и/или почечная недостаточность,
алкоголизм, угнетение костномозгового кроветворения, опухоли, болезни обмена
веществ, окклюзионные заболевания сосудов конечностей, детский возраст до 12
лет (отсутствие достаточного клинического опыта).
Применение при беременности и кормлении грудью:
В экспериментальных исследованиях тератогенных
свойств тербинафина выявлено не было. До настоящего времени не сообщалось о
каких-либо пороках развития при применении Атифина. Однако, поскольку клинический
опыт применения препарата у беременных женщин очень ограничен, его следует
применять только по строгим показаниям.
Тербинафин выделяется с грудным молоком. Однако,
в случае применения кормящей матерью Атифина крема через кожу всасывается
небольшое количество активного вещества, поэтому неблагоприятное воздействие на
ребенка маловероятно.
Способ применения и дозы:
Взрослые и дети с 12 лет.
Побочное действие:
В местах нанесения препарата может появиться
покраснение, ощущение зуда или жжения. Аллергические реакции.
Передозировка:
О случаях передозировки препарата не сообщалось.
Если же случайно Атифин крем будет принят внутрь, можно ожидать развития
побочных явлений: головная боль, тошнота, боли в эпигастрии и головокружение.
Лечение: активированный уголь, при необходимости
- симптоматическая поддерживающая терапия.
Взаимодействия с другими лекарственными
средствами:
Какие-либо лекарственные взаимодействия для
тербинафина - крема, не известны.
Особые указания:
Уменьшение выраженности клинических проявлений обычно
отмечается в первые дни лечения. В случае нерегулярного лечения или
преждевременного его прекращения имеется риск рецидива инфекции.
Атифин крем предназначен только для наружного
применения. Следует избегать попадания его в глаза, возможно появления раздражения.
При случайном попадании препарата в глаза, их следует немедленно промыть
проточной водой, а в случае развития стойких явлений раздражения необходимо
проконсультироваться с врачом. При развитии аллергических реакций необходимо
отменить препарат.
Форма выпуска:
Крем для наружного применения 1 %. По 15 г крема
в алюминиевой тубе. 1 туба в картонной пачке вместе с инструкцией по
применению.
Условия хранения:
Хранить при температуре не выше 25 °С.
Хранить в недоступном для детей месте.
Срок годности:
года.
.2 Вифенд 0,05 № 14
табл п/о
J02AC03 Противогрибковое средство
ВИФЕНД (VIFEND)
Регистрационный номер: P N015540/01
Торговое название препарата: ВИФЕНД / VIFEND
Международное непатентованное название (МНН):
ВОРИКОНАЗОЛ / VORICONAZOLE
Химическое название:
(2R,3S)-2-(2,4-дифторфенил)-3-(5-фтор-4-пиримидинил)-1-(1Н-1,2,4-триазол-1-ил)-2-бутанол.
Лекарственная форма: Таблетки, покрытые
оболочкой.
Лиофилизат для приготовления раствора для
инфузий.
Состав:
Таблетки
Активное вещество: вориконазол, 50 мг и 200 мг;
Вспомогательные вещества: ядро -лактозы
моногидрат, крахмал прежелатинизированный, натрия кроскармеллоза, повидон,
магния стеарат; оболочка - гипромеллоза, титана диоксид (Е171), лактозы
моногидрат, глицерола триацетат.
Лиофилизат
Активное вещество: вориконазол 200 мг;
Вспомогательные вещества: натриевая соль
сульфобутилового эфир бета-циклодекстрина (SBECD).
Описание:
Таблетки 50 мг белые или почти белые,
стандартные круглые, двояковыпуклые таблетки, покрытые оболочкой, с гравировкой
"Pfizer" на одной стороне и "VOR50" на другой.
Таблетки 200 мг - белые или почти белые,
продолговатые двояковыпуклые таблетки, для приема внутрь, покрытые оболочкой, с
гравировкой "Pfizer" на одной стороне и "VOR200" на другой.
Лиофилизат для приготовления раствора для инфузий
- лиофилизат белого цвета.
Фармакотерапевтическая группа: противогрибковое
средство
Код ATX J02AC03
ФАРМАКОЛОГИЧЕСКИЕ СВОЙСТВА
Фармакодинамика
Механизм действия:
Вориконазол - это противогрибковый препарат
широкого спектра действия, который принадлежит к группе антибиотиков
триазольной структуры.
Механизм действия вориконазола связан с
ингибированием деметилирования 14α-стерола,
опосредованного грибковым цитохромом Р450; эта реакция является ключевым этапом
биосинтеза эргостерола.vitro вориконазол обладает широким спектром
противогрибковой активности и активен в отношении Candida spp. (включая штаммы
С. krusei, устойчивые к флуконазолу, и резистентные штаммы С. glabrata и С.
albicans), и обладает фунгицидным эффектом в отношении всех изученных штаммов
Aspergillus sp. а также патогенных грибов, ставших актуальными в последнее
время, включая Scedosporium или Fusarium, которые ограниченно чувствительны к
существующим противогрибковым средствам.
Клиническая эффективность была
продемонстрирована при инфекциях, вызванных Aspergillus spp., включая A.
flavus, A. fumigatus, A. terreus, A. niger, A. nidulans, Candida spp., включая
С. albicans, С. dubliniensis, С. glabrata, С. inconspicua, С. krusei, С.
parapsilosis, С. tropicalis и С. guilliermondii, Scedosporium spp., включая S.
apiospermum, S. prolificans и Fusarium spp.
Показания к применению
инвазивный аспергиллез
тяжелые инвазивные формы кандидозных инфекций
(включая С. krusei), устойчивые к флуконазолу.
кандидоз пищевода, вызванный С. albicans, у
больных с иммунодефицитом.
тяжелые грибковые инфекции, вызванные
Scedosporium spp и Fusarium spp.
тяжелые грибковые инфекций при непереносимости
или рефрактерности к другим лекарственным средствам.
Профилактика "прорывных" грибковых
инфекций у лихорадящих больных группы высокого риска (реципиентов аллогенного
костного мозга, больных с рецидивом лейкоза).
Противопоказания
Вориконазол противопоказан больным с
гиперчувствительностью к вориконазолу или любым компонентам препарата.
Одновременное применение вориконазол и субстратов
CYP3A4 - терфенадина, астемизола, цизаприда, пимозида или хинидина
противопоказано, так как повышение концентраций последних в плазме может
привести к удлинению интервала QT и в редких случаях к развитию
трепетания/мерцания желудочков (см. раздел Взаимодействие с другими препаратами
и другие формы взаимодействия).
Одновременное применение вориконазола и
сиролимуса противопоказано, так как вориконазол значительно повышал
концентрации сиролимуса в плазме здоровых людей (см. раздел Взаимодействие с другими
лекарственными препаратами).
Одновременное применение вориконазола с
рифампицином, карбамазепином и длительно действующими барбитуратами (например,
фенобарбиталом) противопоказано, так как эти лекарственные средства вызывают
значительное снижение концентраций вориконазола в плазме (см. раздел
Взаимодействие с другими препаратами и другие формы взаимодействия).
Инструкции по приготовлению раствора для инфузий
Вориконазол выпускается во флаконах для
однократного применения. Содержимое флакона растворяют в 19 мл воды для
инъекций. В результате получают 20 мл прозрачного концентрата, содержащего 10
мг/мл вориконазола. Если растворитель не поступает во флакон под действием
вакуума, то флакон использовать нельзя. Перед применением необходимый объем
концентрата добавляют к рекомендуемому совместимому раствору для инфузии (см.
ниже). В конечном итоге получают раствор вориконазола, содержащий 0,5-5 мг/мл.
Побочное действие
Перечислены нежелательные явления, которые
наблюдались при применении препарата и, возможно, были связаны с лечением.
Наиболее распространенными нежелательными реакциями являются зрительные
нарушения, лихорадка, сыпь, рвота, тошнота, диарея, головная боль,
периферические отеки и боль в животе. Нежелательные реакции обычно были легко
или умеренно выражены. Клинически значимой зависимости безопасности препарата
от возраста, расы или пола не выявлены.
Зрительные нарушения
При лечении вориконазолом часто встречаются
зрительные нарушения. Примерно у 30% больных наблюдается нарушение зрительного
восприятия: затуманивание зрения, изменение цветного зрения или фотофобия.
Нарушения зрения являются преходящими и полностью обратимыми; в большинстве
случаев они исчезают спонтанно в течение 60 мин. При повторном применении
вориконазола отмечается ослабление их выраженности. Зрительные нарушения обычно
легко выражены, редко требуют прекращения лечения и не приводят к каким-либо
последствиям в отдаленном периоде. Нарушения зрения могут ассоциироваться с
более высокими концентрациями в плазме и/или дозами препарата.
Механизм их развития не известен, хотя препарат,
вероятнее всего, действует на сетчатку. При изучении влияния вориконазола на
функцию сетчатки у здоровых добровольцев выявлено снижение амплитуды волн на
электроретинограмме (ЭРГ). С помощью этого метода измеряют электрический ток в
сетчатке. Изменения ЭРГ не нарастали при продолжении лечения в течение 29 дней
и полностью исчезали после отмены вориконазола. Эффект более длительной терапии
вориконазолом (более 29 дней) на зрительную функцию не известен.
Кожные реакции
Кожные реакции встречаются у 19% больных,
принимающих вориконазол. В большинстве случаев высыпания легко или умеренно
выраженны. В редких случаях при лечении вориконазолом развиваются тяжелые
кожные реакции, включая синдром Стивенса-Джонсона (нечасто), токсический
эпидермальный некролиз (редко) и многоформную эритему (редко).
При появлении сыпи больного следует тщательно
наблюдать, а при прогрессирования кожных изменений вориконазол целесообразно
отменить. У больных, получающих длительную терапию вориконазолом могут
развиться кожные реакции фоточувствительности.
Показатели функции печени
Общая частота клинически значимого повышения
активности трансаминаз у больных, получающих вориконазол, составляет 13.4%.
Нарушения функции печени могут ассоциироваться с более высокими концентрациями
в плазме и/или дозами препарата. В большинстве случае отклонения показателей
функции печени исчезают при продолжении лечения (без изменения дозы или после
ее коррекции) или его прекращении.
При применении вориконазола редко наблюдаются
случаи тяжелой гепатотоксичности у больных с серьезными основными
заболеваниями. Данные случаи могут включать в себя случаи желтухи, гепатита и
печеночноклеточной недостаточности, приводящей к смерти.
Реакции, связанные с инфузией
При внутривенной инфузии вориконазола могут
наблюдаться анафилактоидные реакции, включая приливы, лихорадку, потливость,
тахикардию, стеснение в груди, одышку, обморочное состояние, тошноту, зуд и
сыпь. Эти симптомы появляются сразу после начала инфузии.
Передозировка
Антидот вориконазола не известен. В случае
передозировки показана симптоматическая терапия. Возможное проведение
промывания желудка.
Вориконазол удаляется при гемодиализе с
клиренсом 121 мл/мин. SBECD (сульфобутилэфир бета-циклодекстрина) также диализируется
с клиренсом 55 мл/мин. В случае передозировки гемодиализ может способствовать
выведению вориконазола и SBECD из организма.
Взаимодействие с другими лекарственными
средствами
Влияние других препаратов на фармакокинетику
вориконазола
Вориконазол метаболизируется под действием
изоферментов цитохрома Р450 - CYP2C19, CYP2C9 и CYP3A4. Ингибиторы или
индукторы этих изоферментов могут вызвать, соответственно, повышение или
снижение концентраций вориконазола в плазме.
Уровни вориконазола в плазме значительно
снижаются при одновременном применении со следующими препаратами:
Рифампицин (индуктор CYP450): Рифампицин (600 мг
один раз в сутки) снижает Сmах (максимальную концентрацию в плазме) и AUCτ
вориконазола на 93% и 96% соответственно.
Одновременное применение вориконазола и
рифампицина противопоказано (см. раздел Противопоказания).
Карбамазепин и длительно действующие барбитураты
(мощные индукторы CYP450):
Карбамазепин и длительно действующие барбитураты
(например, фенобарбитал), вероятно, значительно снижают концентрации
вориконазола в плазме, хотя их взаимодействие не изучалось.
Одновременное применение вориконазола с
карбамазепином и длительно действующими барбитуратами противопоказано (см.
раздел Противопоказания).
Учитывая небольшое фармакокинетическое
взаимодействие или отсутствие значимого взаимодействия, коррекция доз следующих
препаратов не требуется:
Циметидин (неспецифический ингибитор CYP450, а
также повышает рН желудочного сока): Циметидин (400 мг 2 раза в сутки) вызывает
повышение Сmах и AUCX вориконазола на 18% и 23% соответственно. Коррекция дозы
вориконазола не рекомендуется.
Ранитидин (повышает рН желудочного сока):
Ранитидин (150 мг 2 раза в сутки) не оказывает значимого влияния на Сmах и AUCτ
вориконазола.
Антибиотики группы макролидов : Эритромицин
(ингибитор CYP3A4; 1 г 2 раза в сутки) и азитромицин (500 мг один раз в сутки)
не оказывает существенного влияния на Сmах и AUCτ
вориконазола.
2.3 Гинезол 7 0,1 №7
супп ваг
AF04 Противогрибковое средство
Международное непатентованное название:
миконазол
Лекарственная форма: суппозитории вагинальные
Состав:
суппозиторий содержит:
действующее вещество: миконазола нитрат - 100 мг
вспомогательные вещества: гидрогенизированное
растительное масло.
Описание
Суппозитории белого или почти белого цвета цилиндрической
формы с закругленным концом.
Фармакотерапевтическая группа: противогрибковое
средство
Код ATX: [G01AF04]
Фармакологические свойства
Миконазол сочетает в себе противогрибковое
действие по отношению к обычным дерматофитам, дрожжам и различным другим грибам
с антибактериальным действием по отношению к определенным грамположительным
бактериям.
Миконазол подавляет биосинтез эргостерина в
грибках и изменяет состав других липидных компонентов в мембране, что приводит
к некрозу грибковых клеток. Миконазол очень быстро устраняет зуд, часто
сопровождающий инфекции, вызванные дрожжами и дерматофитами. Не изменяет состав
микрофлоры и рН влагалища.
Фармакокинетика
После введения суппозиториев во влагалище
высвобождается активная суспензия. Системная абсорбция после интравагинального
применения ограничена. Через 8 часов после применения препарата 90% миконазола
все еще присутствует во влагалище. Неизменный миконазол не обнаруживается ни в
плазме, ни в моче.
Показания к применению
Местное лечение вульво-вагинального кандидоза и
вторичных инфекций, вызванных грамположительными бактериями.
Противопоказания
Индивидуальная повышенная чувствительность к
имидазолам или другим компонентам препарата. Детский возраст до 12 лет. Период
беременности (I триместр).
С осторожностью - сахарный диабет, нарушение
микроциркуляции.
Беременность и период лактации
Во II и III триместре беременности препарат
можно применять только в тех случаях, когда, по мнению врача, ожидаемая польза
для женщины превышает потенциальный риск для плода. Не известно проникает ли
миконазол в грудное молоко, тем не менее во время грудного вскармливания
препарат следует применять с осторожностью.
Способ применения и дозы
Препарат применяют вагинально. Вводят глубоко во
влагалище по 1 суппозиторию перед сном в течение 6-7 дней.
Побочное действие
Побочные реакции возникают редко и в большинстве
случаев слабо выражены (местное раздражение, зуд, чувство жжения, особенно в
начале лечения).
Особые указания
При возникновении аллергической реакции, лечение
следует прекратить. При необходимости препарат может быть удален путем
промывания влагалища кипяченой водой.
Для предотвращения реинфицирования следует
соблюдать правила гигиены. При наличии инфекции у полового партнера, ему также
следует назначить соответствующее лечение.
Не следует пользоваться тампонами во время
применения суппозиториев.
Взаимодействие
Следует избегать контакта препарата с изделиями
из латекса (контрацептивные диафрагмы и презервативы) во избежание повреждения
латекса.
Форма выпуска
Суппозитории вагинальные по 100 мг; 7
суппозиториев в блистере из непрозрачной поливинилхлоридной пленки; 1 блистер с
аппликатором и инструкцией по применению в картонной коробке.
Условия хранения.
При температуре от 15 до 30° С, в недоступном
для детей месте.
Срок годности
года.
2.4 Гино певарил 0,05 №
15 супп
AF05 Противогрибковый препарат
Международное непатентованное название: эконазол
Лекарственная форма: суппозитории вагинальные
Состав
суппозиторий вагинальный содержит:
Активное вещество: эконазола нитрат - 50 мг, 150
мг
Вспомогательные вещества: твердый жир (тип А и
тип Б).
Описание
Суппозитории от белого до почти белого цвета,
торпедообразной формы, с запахом жира.
Фармакотерапевтическая группа - противогрибковое
средство
Код АТХ: G01AF05
Фармакологические свойства
Фармакодинамика.
Эконазола нитрат обладает широким спектром
действия и активен в отношении дерматофитов, дрожжей и плесневых грибов. Он
также обладает клинически значимой активностью против грамположительных
бактерий.
Эконазола нитрат повреждает клеточные мембраны,
что приводит к повышению проницаемости грибковой клетки. Мишенью для эконазола
являются ацильные группы ненасыщенных жирных кислот, входящих в состав
мембранных фосфолипидов.
Фармакокинетика
Эконазола нитрат слабо всасывается, после
введения во влагалище абсорбируется около 5% введенной дозы. Максимальные
концентрации эконазола и/или его метаболитов в крови наблюдаются на 1-2 день
после применения и достигают 15 нг/мл для суппозиториев с дозировкой 50 мг и 65
нг/мл для суппозиториев с дозировкой 150 мг.
Эконазол и/или его метаболиты прочно связываются
с сывороточными белками (98%). Эконазол подвергается активному метаболизму
путем окисления, дезаминирования, и О-дезалкилирования, его метаболиты
выводятся почками и через кишечник.
Показания к применению
Гино-Певарил® показан для лечения
вульвовагинальных микозов.
Противопоказания
Повышенная чувствительность.
Детский возраст до 16 лет.осторожностью
Данные о применении Гино-Певарила у пожилых лиц
(старше 65 лет) недостаточны.
Предупреждения и меры предосторожности
Одновременное применение латексных презервативов
или диафрагм и вагинальных противоинфекционных препаратов может снижать
эффективность латексных барьерных контрацептивов. По этой причине Гино-Певарил®
не рекомендуется использовать одновременно с диафрагмой или презервативом.
Пациенты, использующие спермицидные контрацептивы, должны посоветоваться со
cвоим врачом, поскольку препараты, назначаемые для интравагинального введения,
могут инактивировать спермицидный контрацептив.
Гино-Певарил® не следует использовать в
сочетании с другими препаратами для лечения заболеваний гениталий, назначаемыми
внутрь или наружно.
В случае возникновения сильного раздражения
лечение Гино-Певарилом необходимо прекратить.
У пациентов, чувствительных к имидазолам,
возможна повышенная чувствительность и к эконазола нитрату. Препарат не
предназначен для перорального применения. Данные о безопасности и эффективности
Гино-Певарила у детей до 16 лет отсутствуют. Данные о применении Гино-Певарила
у пожилых лиц (старше 65 лет) недостаточны.
Беременность и период кормления грудью
Беременность
Гино-Певарил® способен всасываться из влагалища
в системный кровоток, поэтому его не следует применять в течение первого
триместра беременности, если только врач не решит, что лечение этим препаратом
важно для здоровья пациентки. Во время второго и третьего триместров
беременности Гино-Певарил® можно применять, если его потенциальная польза для
женщины превосходит возможный риск для плода.
Лактация
Неизвестно, проникает ли эконазола нитрат в
грудное молоко. В период кормления грудью препарат следует применять с
осторожностью.
Способ применения и дозы
Суппозитории по 50 мг
Вагинальный суппозиторий вводят глубоко во
влагалище, в положении лежа, непосредственно перед сном в течение не менее 14
дней. Необходимо провести полный курс лечения, несмотря на исчезновение
субъективных симптомов (зуд, бели).
Суппозитории по 150 мг
Вагинальный суппозиторий вводят глубоко во
влагалище, в положении лежа, непосредственно перед сном в течение 3-х дней. В
случае рецидива или положительного результата культурального исследования через
1 неделю после проведенного лечения проводят второй курс лечения.
Побочное действие
При применении Гино-Певарила может наблюдаться
местное раздражение, чувство жжения, зуд, эритема, сыпь. Известны отдельные
случаи возникновения аллергических реакций, таких как ангионевротический отек и
крапивница.
Передозировка
До настоящего времени сведений о передозировке
не имеется. При случайном приеме препарата внутрь могут возникнуть тошнота,
рвота и диарея. В таких случаях при необходимости следует проводить
симптоматическую терапию.
Взаимодействия с другими препаратами и другие
формы взаимодействия
Соответствующих исследований не проводилось.
Учитывая химическую схожесть эконазола с производными имидазола, существует
вероятность конкурентного взаимодействия эконазола нитрата с веществами,
метаболизируемыми ферментами CYP3A4/2C29. Однако, принимая во внимание, что
препарат слабо всасывается в системный кровоток, возникновение клинически
значимых взаимодействий маловероятно. Пациенты, принимающие оральные
антикоагулянты, такие как варфарин и аценокумарол, должны соблюдать
осторожность и следить за параметрами свертываемости крови.
Особые указания
Одновременное применение латексных презервативов
или диафрагм и вагинальных противоинфекционных препаратов может снижать
эффективность латексных барьерных контрацептивов. По этой причине Гино-Певарил®
не рекомендуется использовать одновременно с диафрагмой или презервативом.
Пациенты, использующие спермицидные контрацептивы, должны посоветоваться со
своим врачом, поскольку препараты, назначаемые для интравагинального введения,
могут инактивировать спермицидный контрацептив.
Гино-Певарил® не следует использовать в
сочетании с другими препаратами для лечения заболеваний гениталий, назначаемыми
внутрь или наружно.
В случае возникновения сильного раздражения
лечение Гино-Певарилом необходимо прекратить.
У пациентов, чувствительных к имидазолам,
возможна повышенная чувствительность и к эконазола нитрату.
Препарат не предназначен для перорального
применения.
Влияние на способность управления транспортными
средствами и механизмами
Не влияет на способность управлять транспортными
средствами и механизмами.
Форма выпуска
Суппозитории 50 мг
По 5 суппозиториев в блистере из ПВХ и
полиэтилена низкой плотности. 3 блистера помещают в картонную пачку с вложенной
инструкцией по применению.
Суппозитории 150 мг
По 3 суппозитория в блистере из ПВХ и
полиэтилена низкой плотности. 1 блистер помещают в картонную пачку с вложенной
инструкцией по применению.
Срок годности
года.
Не использовать после истечения срока годности.
Условия хранения
Хранить при температуре 15-30 °С.
2.5 Дифлюкан 0,05/5 мл
35мл флак пор д/сусп
AC01 Противогрибковый препарат
Торговое название препарата: Дифлюкан®
Международное непатентованное название:
флуконазол
Лекарственная форма:
капсулы;
раствор для внутривенного введения;
порошок для приготовления суспензии для приема
внутрь.
Состав
Капсулы:
Каждая капсула содержит:
активное вещество: флуконазол 50, 100 или 150 мг
соответственно;
вспомогательные вещества: лактоза, кукурузный
крахмал, кремния диоксид коллоидный, магния стеарат, натрия лаурилсульфат;
капсульная оболочка: титана диоксид (Е171), желатин, краситель синий
патентованный (Е 131; для капсул 50 и150 мг); чернила для нанесения маркировки
на капсулы: шеллаковая глазурь, оксид железа черный (Е172), N-бутиловый спирт,
промышленный метилированный спирт 74 ОР, соевый лецитин, противопенный
компонент DC 1510.
Раствор для внутривенного введения:
мл раствора содержит:
активное вещество: флуконазол 2 мг;
вспомогательные вещества: натрия хлорид, вода
для инъекций.
Порошок для приготовления суспензии для приема
внутрь:
мл готовой суспензии содержит:
активное вещество: флуконазол 10 мг или 40 мг
соответственно;
вспомогательные вещества: лимонная кислота
безводная, натрия бензоат, камедь ксантановая, титана диоксид (Е 171),
сахароза, кремния диоксид коллоидный безводный, натрия цитрата дигидрат,
ароматизатор апельсиновый*.
* содержит апельсиновое эфирное масло,
мальтодекстрин и воду.
Описание
Капсулы 50 мг: твердые желатиновые капсулы № 4 с
бирюзовой крышкой и белым корпусом, с маркировкой в виде логотипа
"Pfizer" и "FLU-50" черного цвета.
Капсулы 100 мг: твердые желатиновые капсулы № 2
с белыми крышкой и корпусом, с маркировкой в виде логотипа "Pfizer" и
"FLU-100" черного цвета.
Капсулы 150 мг: твердые желатиновые капсулы № 1
с бирюзовыми крышкой и корпусом, с маркировкой в виде логотипа
"Pfizer" и "FLU-150" черного цвета.
Содержимое капсул: порошок от белого до
бледно-желтого цвета.
Раствор для внутривенного введения: прозрачный
беcцветный раствор.
Порошок для приготовления суспензии для приема
внутрь: белый или почти белый порошок, не содержащий видимых загрязнений.
Фармакотерапевтическая группа: противогрибковое
средство.
Код АТХ: J02AC01
Фармакологические свойства
Фармакодинамика
Флуконазол, триазольное противогрибковое
средство, является мощным селективным ингибитором синтеза стеролов в клетке
грибов.
При приеме внутрь и внутривенном введении
флуконазол проявлял активность на различных моделях грибковых инфекций у
животных. Продемонстрирована активность препарата при оппортунистических
микозах, в том числе вызванных Candida spp., включая генерализованный кандидоз
у животных с подавленным иммунитетом; Cryptococcus neoformans, включая
внутричерепные инфекции; Microsporum spp. и Trychoptyton spp. Установлена также
активность флуконазола на моделях эндемических микозов у животных, включая
инфекции, вызванные Blastomyces dermatitides, Coccidioides immitis, включая
внутричерепные инфекции, и Histoplasma capsulatum у животных с нормальным и
подавленным иммунитетом.
Имелись сообщения о случаях суперинфекции,
вызванной отличными от Candida albicans штаммами Candida, которые часто
обладают природной резистентностью к флуконазолу (например Candida krusei). В
подобных случаях может потребоваться альтернативная противогрибковая терапия.
Флуконазол обладает высокой специфичностью в
отношении грибковых ферментов, зависимых от цитохрома Р - 450. Терапия флуконазолом
в дозе 50 мг/сут в течение до 28 дней не влияет на концентрацию тестостерона в
плазме у мужчин или концентрацию стероидов у женщин детородного возраста.
Флуконазол в дозе 200-400 мг/сут не оказывает клинически значимого влияния на
уровни эндогенных стероидов и их реакцию на стимуляцию АКТГ у здоровых
мужчин-добровольцев. Однократный или многократный прием флуконазола в дозе 50
мг не влияет на метаболизм антипирина при их одновременном приеме.
Фармакокинетика
Фармакокинетика флуконазола сходна при внутривенном
введении и приеме внутрь. После приема внутрь флуконазол хорошо всасывается,
его уровни в плазме (и общая биодоступность) превышают 90% от таковых при
внутривенном введении. Одновременный прием пищи не влияет на всасывание
препарата при приеме внутрь. Концентрация в плазме достигает пика через 0,5-1,5
ч после приема флуконазола натощак, а период полувыведения составляет около 30
ч. Концентрация в плазме пропорциональна дозе. 90% равновесных концентраций
достигаются к 4-5-му дню после начала терапии (при многократном приеме
препарата один раз в сутки).
Введение ударной дозы (в 1-й день), в два раза
превышающей обычную суточную дозу, делает возможным достижение равновесной 90%
концентрации ко 2-му дню. Объем распределения приближается к общему содержанию
воды в организме. Связывание с белками - низкое (11-12%).
Флуконазол хорошо проникает во все жидкости
организма. Концентрации флуконазола в слюне и мокроте сходны с его
концентрациями в плазме. У больных грибковым менингитом концентрации
флуконазола в спинномозговой жидкости составляют около 80% от его концентраций
в плазме.
В роговом слое, эпидермисе-дерме и потовой
жидкости достигаются высокие концентрации, которые превышают сывороточные.
Флуконазол накапливается в роговом слое. При приеме в дозе 50 мг один раз в
сутки концентрация флуконазола через 12 дней составляет 73 мкг/г, а через 7
дней после прекращения лечения - только 5,8 мкг/г. При применении в дозе 150 мг
один раз в неделю концентрация флуконазола в роговом слое на 7-й день
составляет 23,4 мкг/г, а через 7 дней после приема второй дозы - 7,1 мкг/г.
Концентрация флуконазола в ногтях после
4-месячного применения в дозе 150 мг один раз в неделю составляет 4,05 мкг/г в
здоровых и 1,8 мкг/г в пораженных ногтях; через 6 месяцев после завершения терапии
флуконазол по-прежнему определяется в ногтях.
Препарат выводится, в основном, почками;
примерно 80% введенной дозы обнаруживается в моче в неизмененном виде. Клиренс
флуконазола пропорционален клиренсу креатинина. Циркулирующие метаболиты не
обнаружены.
Длительный период полувыведения из плазмы
позволяет принимать флуконазол однократно при вагинальном кандидозе и один раз
в сутки или один раз в неделю - при других показаниях.
При сравнении концентраций в слюне и плазме
после однократного приема 100 мг флуконазола в форме капсулы и суспензии
(полоскание, сохранение во рту в течение 2 мин и проглатывание) установлено,
что максимальная концентрация флуконазола в слюне при приеме суспензии
наблюдалась через 5 мин после приема и в 182 раза превышала таковую после
приема капсулы (достигалась через 4 часа). Примерно через 4 часа концентрации
флуконазола в слюне были одинаковыми. Средняя площадь под кривой AUC (0-96) в
слюне была значительно выше при приеме суспензии, чем капсулы. Существенных
различий скорости выведения из слюны или показателей фармакокинетики в плазме
при использовании двух лекарственных форм не выявлено.
Фармакокинетика у детей
У детей были получены следующие
фармакокинетические параметры:
Возраст
Доза (мг/кг)
Период полувыве-дения (час)
Площадь под кривой(мкг.ч/мл)
дней - 11 мес
Однократно-в/в 3мг/кг
.1
мес - 13 лет
Однократно-внутрь 2мг/кг
.0
.7
мес - 13 лет
Однократно-внутрь 8мг/кг
.5
.5
лет - 15 лет
Многократно-в/в 2мг/кг
.4*
.4*
лет - 15 лет
Многократно-в/в 4мг/кг
.2*
.1*
лет - 15 лет
Многократно - в/в 8мг/кг
.6*
.7*
Средний возраст
лет
Многократно-внутрь 3мг/кг
.5
.6
* показатель, отмеченный в последний день
Недоношенным детям (около 28 недель развития)
флуконазол вводили внутривенно в дозе 6 мг/кг каждый 3-й день до введения
максимум 5 доз в то время, пока дети оставались в отделении интенсивной
терапии. Средний период полувыведения составлял 74 ч (в пределах 44-185 ч) в
1-й день, с уменьшением на 7-ой день в среднем до 53 ч (в пределах 30-131 ч) и
на 13-й день в среднем до 47 ч (в пределах 27-68 ч).
Значения площади под кривой составляли 271
мкг.ч/мл (в пределах 173-385 мкг.ч/мл) в 1-й день, затем увеличивались до 490
мкг.ч/мл ( в пределах 292-734 мкг.ч/мл) на 7-й день и снижались в среднем до
360 мкг.ч/мл (в пределах 167-566 мкг.ч/мл) к 13-му дню.
Объем распределения составлял 1183 мл/кг (в
пределах 1070-1470 мл/кг ) в 1-й день, затем увеличивался в среднем до 1184
мл/кг ( в пределах 510-2130 мл/кг) на 7-й день и до 1328 мл/кг ( в пределах
1040-1680 мл/кг) на 13-й день.
Фармакокинетика у пожилых пациентов
При однократном применении флуконазола в дозе 50
мг внутрь пожилым пациентам в возрасте 65 лет и старше, некоторые из которых
одновременно принимали диуретики, установлено, что максимальная концентрация в
плазме Сmax достигалась через 1,3 часа после приема и составляла 1,54 мкг/мл,
средние значения AUC - 76,4 ± 20,3 мкг.ч/мл, а средний период полувыведения -
46,2 ч. Значения этих фармакокинетических параметров выше, чем у молодых
пациентов. Одновременный прием диуретиков не вызывал выраженного изменения AUC
и Сmax. Клиренс креатинина (74 мл/мин.), процент препарата, выводимого с мочой
в неизменном виде (0 - 24 ч., 22%) и почечный клиренс флуконазола (0,124
мл/мин./кг) у пожилых пациентов ниже по сравнению с молодыми. Более высокие
значения фармакокинетических параметров у пожилых пациентов, принимающих
флуконазол, вероятно, связаны с пониженной почечной функцией, характерной для
пожилого возраста.
Показания к применению
криптококкоз, включая криптококковый менингит и
инфекции другой локализации (например, легких, кожи), в т.ч. у больных с
нормальным иммунным ответом и больных СПИДом, реципиентов пересаженных органов
и больных с другими формами иммунодефицита; поддерживающая терапия с целью
профилактики рецидивов криптококкоза у больных СПИДом;
генерализованный кандидоз, включая кандидемию,
диссеминированный кандидоз и другие формы инвазивной кандидозной инфекции,
такие как инфекции брюшины, эндокарда, глаз, дыхательных и мочевых путей, в
т.ч. у больных со злокачественными опухолями, находящихся в отделениях
интенсивной терапии и получающих цитотоксические или иммуносупрессивные
средства, а также у больных с другими факторами, предрасполагающими к развитию
кандидоза;
кандидоз слизистых оболочек, включая слизистые
полости рта и глотки, пищевода, неинвазивные бронхо-легочные инфекции,
кандидурия, кожно-слизистый и хронический атрофический кандидоз полости рта
(связанный с ношением зубных протезов), в т.ч. у больных с нормальной и
подавленной иммунной функцией; профилактика рецидива орофарингеального
кандидоза у больных СПИДом;
генитальный кандидоз; острый или рецидивирующий
вагинальный кандидоз; профилактика с целью уменьшения частоты рецидивов
вагинального кандидоза (3 и более эпизодов в год); кандидозный баланит;
профилактика грибковых инфекций у больных со
злокачественными опухолями, предрасположеных к таким инфекциям в результате
цитотоксической химиотерапии или лучевой терапии;
микозы кожи, включая микозы стоп, тела, паховой
области, отрубевидный лишай, онихомикоз и кожные кандидозные инфекции;
глубокие эндемические микозы у больных с
нормальным иммунитетом, кокцидиоидомикоз, паракокцидиоидомикоз, споротрихоз и
гистоплазмоз.
Противопоказания
Повышенная чувствительность к флуконазолу,
другим компонентам препарата или азольным веществам со сходной флуконазолу
структурой;
одновременный прием терфенадина во время
многократного применения флуконазола в дозе 400 мг/сут и более (см. раздел
"Взаимодействие с другими препаратами и другие формы
взаимодействия");
одновременное применение цизаприда (см. раздел
"Взаимодействие с другими препаратами и другие формы
взаимодействия").
С осторожностью
Нарушение показателей функции печени на фоне
применения флуконазола;
появление сыпи на фоне применения флуконазола у
больных с поверхностной грибковой инфекцией и инвазивными/системными грибковыми
инфекциями;
одновременное применение терфенадина и
флуконазола в дозе менее 400 мг/сут;
потенциально проаритмические состояния у больных
с множественными факторами риска (органические заболевания сердца, нарушения
электролитного баланса и способствующая развитию подобных нарушений
сопутствующая терапия). Беременность и лактация
Адекватных и контролируемых исследований
беременных женщин не проводилось. Описаны случаи множественных врожденных
пороков у новорожденных, матери которых в течение 3 и более месяцев получали
терапию флуконазолом в высокой дозе (400-800 мг/сут) по поводу
кокцидиоидомикоза. Связь между этими нарушениями и приемом флуконазола не
установлена.
Во время беременности применение флуконазола
следует избегать, за исключением случаев тяжелых и потенциально угрожающих
жизни грибковых инфекций, когда ожидаемая польза лечения превышает возможный
риск для плода. Поэтому женщинам детородного возраста следует использовать
средства контрацепции.
Флуконазол обнаруживается в грудном молоке в
концентрациях, близких к плазменным, поэтому его назначение женщинам в период
лактации не рекомендуется.
Способ применения и дозы
Капсулы: внутрь. Капсулы проглатывают целиком.
Суспензия: внутрь.
Инструкция по приготовлению суспензии: к содержимому
одного флакона с порошком для приготовления суспензии добавить 24 мл воды и
тщательно взболтать. Перед каждым применением взбалтывать.
Раствор для внутривенного введения: внутривенные
инфузии.
Терапию можно начинать до получения результатов
посева и других лабораторных исследований. Однако противоинфекционную терапию
необходимо изменить соответствующим образом, когда результаты этих исследований
станут известными.
Флуконазол можно принимать внутрь или вводить
внутривенно путем инфузии со скоростью не более 10 мл/мин; выбор способа
введения зависит от клинического состояния больного. При переводе пациента с
внутривенного на пероральный прием препарата или наоборот изменения суточной
дозы не требуется. В растворе для внутривенного введения флуконазол включен в
0,9% раствор натрия хлорида; в каждых 200 мг (флакон на 100 мл) содержится по
15 ммоль Na+ и Cl-. Поэтому у больных, которым требуется ограничение
потребления натрия или жидкости, необходимо учитывать скорость введения
жидкости.
Суточная доза Дифлюкана® зависит от характера и
тяжести грибковой инфекции. При вагинальном кандидозе в большинстве случаев
эффективен однократный прием препарата. При инфекциях, требующих повторного
приема противогрибкового препарата, лечение следует продолжать до исчезновения
клинических или лабораторных признаков активной грибковой инфекции. Больным
СПИДом и криптококковым менингитом или рецидивирующим орофарингеальным
кандидозом для профилактики рецидива инфекции обычно необходима поддерживающая
терапия.
Применение у взрослых
. При криптококковом менингите и криптококковых
инфекциях другой локализации в первый день обычно назначают 400 мг, а затем
продолжают лечение в дозе 200-400 мг один раз в сутки. Длительность лечения
криптококковых инфекций зависит от наличия клинического и микологического
эффекта; при криптококковом менингите лечение обычно продолжают по крайней мере
6-8 недель.
Для профилактики рецидива криптококкового
менинигита у больных СПИДом, после завершения полного курса первичного лечения,
терапию Дифлюканом® в дозе 200 мг/сут можно продолжать в течение очень
длительного срока.
. При кандидемии, диссеминированном кандидозе и
других инвазивных кандидозных инфекциях доза обычно составляет 400 мг в первый
день, затем по 200 мг/сут. В зависимости от выраженности клинического эффекта
доза может быть увеличена до 400 мг/сут. Длительность терапии зависит от
клинической эффективности.
. При орофарингеальном кандидозе препарат обычно
назначают по 50-100 мг один раз в сутки в течение 7-14 дней. При необходимости,
больным с выраженным подавлением иммунной функции лечение можно продолжать в
течение более длительного времени. При атрофическом оральном кандидозе,
связанном с ношением зубных протезов, препарат обычно назначают в дозе 50 мг
один раз в сутки в течение 14 дней в сочетании с местными антисептическими
средствами для обработки протеза.
При других кандидозных инфекциях слизистых
оболочек (за исключением генитального кандидоза, см. ниже), например,
эзофагите, неинвазивных бронхо-легочных инфекциях, кандидурии, кандидозе кожи и
слизистых оболочек и т.д., эффективная доза обычно составляет 50-100 мг/сут при
длительности лечения 14-30 дней.
Для профилактики рецидивов орофарингеального
кандидоза у больных СПИДом после завершения полного курса первичной терапии
Дифлюкан® может быть назначен по 150 мг один раз в неделю.
. При вагинальном кандидозе Дифлюкан® назначают
однократно внутрь в дозе 150 мг.
Для снижения частоты рецидивов вагинального
кандидоза препарат можно применять в дозе 150 мг один раз в месяц. Длительность
терапии определяют индивидуально; она варьирует от 4 до 12 мес. Некоторым
больным может потребоваться более частое применение препарата. Применение
однократной дозы детям младше 18 лет и пациентам старше 60 лет без предписания
врача не рекомендуется.
При баланите, вызванном Candida, Дифлюкан®
назначают однократно в дозе 150 мг внутрь.
. Для профилактики кандидоза рекомендуемая доза
Дифлюкана® составляет 50-400 мг один раз в сутки в зависимости от степени риска
развития грибковой инфекции. Для больных с высоким риском генерализованной
инфекции, например, с выраженной или длительно сохраняющейся нейтропенией,
рекомендуемая доза составляет 400 мг один раз в сутки. Дифлюкан® назначают за
несколько дней до ожидаемого развития нейтропении и, после увеличения числа нейтрофилов
более 1000 в мм3, лечение продолжают еще 7 дней.
. При инфекциях кожи, включая микозы стоп,
гладкой кожи, паховой области и при кандидозных инфекциях, рекомендуемая доза
составляет 150 мг один раз в неделю или 50 мг один раз в сутки. Длительность
терапии обычно составляет 2-4 недели, однако при микозах стоп может
потребоваться более длительная терапия (до 6 недель).
При отрубевидном лишае рекомендуемая доза
составляет 300 мг один раз в неделю в течение 2 недель; некоторым больным
требуется третья доза 300 мг в неделю, в то время как для некоторых больных
оказывается достаточно однократного приема 300-400 мг. Альтернативной схемой
лечения является применение препарата по 50 мг один раз в сутки в течение 2-4
недель.
При tinea unguium (онихомикозе) рекомендуемая
доза составляет 150 мг один раз в неделю. Лечение следует продолжать до
замещения инфицированного ногтя (вырастания неинфицированного ногтя). Для
повторного роста ногтей на пальцах рук и стоп обычно требуется 3-6 мес. и 6-12
мес. соответственно. Однако скорость роста может варьировать в широких пределах
у разных людей, а также в зависимости от возраста. После успешного лечения
длительно сохранявшихся хронических инфекций иногда наблюдается изменение формы
ногтей.
. При глубоких эндемических микозах может
потребоваться применение препарата в дозе 200-400 мг/сут в течение до 2 лет.
Длительность терапии определяют индивидуально; она составляет 11-24 мес. при
кокцидиоидомикозе, 2-17 мес. - при паракокцидиоидомикозе, 1-16 мес. - при
споротрихозе и 3-17 мес. - при гистоплазмозе.
Применение у детей
Как и при сходных инфекциях у взрослых,
длительность лечения зависит от клинического и микологического эффекта. Для
детей суточная доза препарата не должна превышать таковую для взрослых.
Дифлюкан® применяют ежедневно один раз в сутки.
При кандидозе слизистых оболочек рекомендуемая
доза Дифлюкана® составляет 3 мг/кг/сут. В первый день с целью более быстрого
достижения постоянных равновесных концентраций может быть назначена ударная
доза 6 мг/кг.
Для лечения генерализованного кандидоза и
криптококковой инфекции рекомендуемая доза составляет 6-12 мг/кг/сут в
зависимости от тяжести заболевания.
Для профилактики грибковых инфекций у больных с
подавленным иммунитетом, у которых риск развития инфекции связан с нейтропенией,
развивающейся в результате цитотоксической химиотерапии или лучевой терапии,
препарат назначают по 3-12 мг/кг/сут в зависимости от выраженности и
длительности сохранения индуцированной нейтропении (см. дозировку для взрослых;
для детей с почечной недостаточностью - см. дозировку для больных с почечной
недостаточностью).
Применение у детей в возрасте 4 недель и менее
У новорожденных флуконазол выводится медленно. В
первые 2 недели жизни препарат назначают в той же дозе (в мг/кг), что и детям
более старшего возраста, но с интервалом 72 ч. Детям в возрасте 3 и 4 недель ту
же дозу вводят с интервалом 48 ч.
Применение у пожилых людей
При отсутствии признаков почечной
недостаточности препарат назначают в обычной дозе. Больным с почечной
недостаточностью (клиренс креатинина <50 мл/мин) дозу препарата
корректируют, как описано ниже.
Применение у больных с почечной недостаточностью
Флуконазол выводится, в основном, с мочой в
неизмененном виде. При однократном приеме изменения дозы не требуется. У
больных (включая детей) с нарушением функции почек при многократном применении
препарата следует первоначально ввести ударную дозу от 50 мг до 400 мг, после
чего суточную дозу (в зависимости от показания) устанавливают согласно
следующей таблице:
Клиренс креатинина (мл/мин)
Процент рекомендуемой дозы
> 50
> 50 (без диализа)
Регулярный диализ
%
%
% после каждого диализа
Побочное действие
Переносимость препарата обычно очень хорошая.
Наиболее часто в клинических и постмаркетинговых
(*) исследованиях Дифлюкана® отмечали следующие побочные реакции:
Со стороны центральной и периферической нервной
системы: головная боль, головокружение*, судороги*, изменение вкуса*.
Со стороны пищеварительного тракта: боль в
животе, диарея, метеоризм, тошнота, диспепсия*, рвота*.
Со стороны печени: гепатотоксичность, включая
редкие случаи с летальным исходом, повышение уровня щелочной фосфатазы,
билирубина, сывороточного уровня аминотрансфераз (АЛТ и АСТ), нарушение функции
печени*, гепатит*, гепатоцеллюлярный некроз*, желтуха*.
Со стороны кожи и подкожных тканей: сыпь,
алопеция*, эксфолиативные кожные заболевания*, включая синдром
Стивенса-Джонсона и токсический некролиз эпидермиса.
Со стороны системы кроветворения и лимфатической
системы*: лейкопения, включая нейтропению и агранулоцитоз, тромбоцитопения.
Со стороны иммунной системы*: анафилаксия
(включая ангионевротический отек, отек лица, крапивница, зуд).
Со стороны сердечно-сосудистой системы*:
увеличение интервала QT на ЭКГ, мерцание/трепетание желудочков (см. раздел
"Особые указания").
Метаболические/трофические нарушения*: повышение
уровня холестерина и триглицеридов в плазме, гипокалиемия.
У некоторых больных, особенно страдающих
серьезными заболеваниями, такими как СПИД или рак, при лечении Дифлюканом® и
сходными препаратами наблюдались изменения показателей крови, функции почек и
печени (см. Раздел "Особые указания"), однако клиническое значение
этих изменений и их связь с лечением не установлены.
Передозировка
Имеются сообщения о передозировке флуконазола, и
в одном случае у 42-летнего больного, инфицированного вирусом иммунодефицита
человека, после приема 8200 мг препарата появились галлюцинации и
параноидальное поведение. Больной был госпитализирован; его состояние
нормализовалось в течение 48 часов.
В случае передозировки адекватный эффект может
дать симптоматическое лечение (в том числе поддерживающие меры и промывание
желудка).
Флуконазол выводится, в основном, с мочой,
поэтому форсированный диурез, вероятно, может ускорить выведение препарата.
Сеанс гемодиализа длительностью 3 ч снижает уровень флуконазола в плазме
примерно на 50%.Взаимодействие с другими лекарственными средствами
Антикоагулянты: как и другие противогрибковые
средства - производные азола, флуконазол, при одновременном применении с
варфарином, повышает протромбиновое время (на 12 %), в связи с чем возможно
развитие кровотечений (гематомы, кровотечения из носа и желудочно-кишечного
тракта, гематурия, мелена). У пациентов, получающих кумариновые антикоагулянты,
необходимо постоянно контролировать протромбиновое время.
Азитромицин: при одновременном применении внутрь
флуконазола в однократной дозе 800 мг с азитромицином в однократной дозе 1200
мг выраженного фармакокинетического взаимодействия между обоими препаратами не
установлено.
Бензодиазепины (короткого действия): после
приема внутрь мидазолама, флуконазол существенно увеличивает концентрацию
мидазолама и психомоторные эффекты, причем это влияние более выражено после
приема флуконазола внутрь, чем при его применении внутривенно. При
необходимости сопутствующей терапии бензодиазепинами пациентов, принимающих
флуконазол, следует наблюдать с целью соответствующего снижения дозы
бензодиазепина.
Цизаприд: при одновременном применении
флуконазола и цизаприда возможны нежелательные реакции со стороны сердца, в
т.ч. мерцание/трепетание желудочков (torsade de pointеs). Применение
флуконазола в дозе 200 мг 1 раз в сутки и цизаприда в дозе 20 мг 4 раза в сутки
приводит к выраженному увеличению плазменных концентраций цизаприда и
увеличению интервала QT на ЭКГ. Одновременный прием цизаприда и флуконазола
противопоказан.
Циклоспорин: у пациентов с трансплантированной
почкой, применение флуконазола в дозе 200 мг/сут приводит к медленному
повышению концентрации циклоспорина. Однако, при многократном приеме
флуконазола в дозе 100 мг/сут изменения концентрации циклоспорина у реципиентов
костного мозга не наблюдалось. При одновременном применении флуконазола и
циклоспорина рекомендуется мониторировать концентрацию циклоспорина в крови.
Гидрохлортиазид: многократное применение
гидрохлортиазида одновременно с флуконазолом приводит к увеличению концентрации
флуконазола в плазме на 40%. Эффект такой степени выраженности не требует
изменения режима дозирования флуконазола у больных, получающих одновременно
диуретики, однако врачу следует это учитывать.
Пероральные контрацептивы: при одновременном
применении комбинированного перорального контрацептива с флуконазолом в дозе 50
мг существенного влияния на уровень гормонов не установлено, тогда как при
ежедневном приеме 200 мг флуконазола AUC этинилэстрадиола и левоноргестрела
увеличиваются на 40% и 24% соответственно, а при приеме 300 мг флуконазола раз
в неделю - AUC этинилэстрадиола и норэтиндрона возрастают на 24% и 13%
соответственно. Таким образом, многократное применение флуконазола в указанных
дозах вряд ли может оказать влияние на эффективность комбинированного
перорального противозачаточного средства.
Фенитоин: одновременное применение флуконазола и
фенитоина может сопровождаться клинически значимым повышением концентрации
фенитоина. В случае необходимости одновременного применения обоих препаратов
следует контролировать концентрацию фенитоина и соответствующим образом
скорректировать его дозу с целью обеспечения терапевтической концентрации в
сыворотке.
Рифабутин: одновременное применение флуконазола
и рифабутина может привести к повышению сывороточных концентраций последнего.
При одновременном применении флуконазола и рифабутина описаны случаи увеита.
Больных, одновременно получающих рифабутин и флуконазол, необходимо тщательно
наблюдать.
Рифампицин: одновременное применение флуконазола
и рифампицина приводит к снижению AUC на 25% и длительности периода
полувыведения флуконазола на 20%. У больных, одновременно принимающих
рифампицин, необходимо учитывать целесообразность увеличения дозы флуконазола.
Препараты сульфонилмочевины: флуконазол, при
одновременном приеме, приводит к увеличению периода полувыведения пероральных
препаратов сульфонилмочевины (хлорпропамида, глибенкламида, глипизида и
толбутамида). Больным сахарным диабетом можно назначать совместное применение
флуконазола и пероральных препаратов сульфонилмочевины, но при этом следует
учитывать возможность развития гипогликемии.
Такролимус: одновременное применение флуконазола
и такролимуса приводит к повышению сывороточных концентраций последнего.
Описаны случаи нефротоксичности. Больных, одновременно принимающих такролимус и
флуконазол, следует тщательно наблюдать.
Терфенадин: при одновременном применении
азольных противогрибковых средств и терфенадина возможно возникновение
серьезных аритмий в результате увеличения интервала QT. При приеме флуконазола
в дозе 200 мг/сут увеличения интервала QT не установлено, однако, применение
флуконазола в дозах 400 мг/сут и выше вызывает значительное увеличение
концентрации терфенадина в плазме. Одновременный прием флуконазола в дозах 400
мг/сут и более с терфенадином противопоказан (см. раздел
"Противопоказания"). Лечение флуконазолом в дозах менее 400 мг/сут в
сочетании с терфенадином следует проводить под тщательным контролем.
Теофиллин: при одновременном применении с
флуконазолом в дозе 200 мг в течение 14 дней средняя скорость плазменного
клиренса теофиллина снижается на 18%. При назначении флуконазола больным,
принимающим теофиллин в высоких дозах, или больным с повышенным риском развития
токсического действия теофиллина, следует наблюдать за появлением симптомов
передозировки теофиллина и, при необходимости, скорректировать терапию
соответствующим образом.
Зидовудин: при одновременном применении с
флуконазолом отмечается повышение концентраций зидовудина, которое, вероятно,
обусловлено снижением метаболизма последнего до его главного метаболита. До и
после терапии с применением флуконазола в дозе 200 мг/сут в течение 15 дней
больным СПИДом и ARC (комплекс, связанный со СПИДом) установлено значительное
увеличение AUC зидовудина (20%).
При применении ВИЧ-инфицированным пациентам
зидовудина в дозе 200 мг каждые 8 часов в течение 7 дней в сочетании с
флуконазолом в дозе 400 мг/сут или без него с интервалом в 21 день между двумя
схемами, установлено значительное повышение AUC зидовудина (74%) при
одновременном применении с флуконазолом. Больных, получающих такую комбинацию,
следует наблюдать с целью выявления побочных эффектов зидовудина.
Одновременное применение флуконазола с
астемизолом или другими препаратами, метаболизм которых осуществляется системой
цитохрома Р450, может сопровождаться повышением сывороточных концентраций этих
средств. При одновременном назначении флуконазола, в случае отсутствия
достоверной информации, необходимо соблюдать осторожность. Больных следует
тщательно наблюдать.
Исследования взаимодействия пероральных форм
флуконазола при его одновременном приеме с пищей, циметидином, антацидами, а
также после тотального облучения тела для подготовки к пересадке костного мозга
показали, что эти факторы не оказывают клинически значимого влияния на
всасывание флуконазола.
Перечисленные взаимодействия установлены при
многократном применении флуконазола; взаимодействия с лекарственными средствами
в результате однократного приема флуконазола не известны.
Врачам следует учитывать, что взаимодействие с
другими лекарственными средствами специально не изучалось, но оно возможно.
Особые указания
В редких случаях применение флуконазола
сопровождалось токсическими изменениями печени, в том числе с летальным
исходом, главным образом, у больных с серьезными сопутствующими заболеваниями.
В случае гепатотоксических эффектов, связанных с применением флуконазола, не
отмечено их явной зависимости от общей суточной дозы препарата, длительности
терапии, пола и возраста больного. Гепатотоксическое действие препарата обычно
было обратимым; признаки его исчезали после прекращения терапии. Больных, у
которых во время лечения препаратом нарушаются показатели функции печени,
необходимо наблюдать с целью выявления признаков более серьезного поражения
печени. При появлении клинических признаков или симптомов поражения печени,
которые могут быть связаны с применением флуконазола, препарат следует
отменить.
Как и при применении других азолов, флуконазол в
редких случаях может вызывать анафилактические реакции.
Во время лечения флуконазолом у больных в редких
случаях развивались эксфолиативные кожные реакции, такие как синдром
Стивенса-Джонсона и токсический эпидермальный некролиз. Больные СПИДом более
склонны к развитию тяжелых кожных реакций при применении многих препаратов. При
появлении у больного во время лечения поверхностной грибковой инфекции сыпи,
которую можно связать с применением флуконазола, препарат следует отменить. При
появлении сыпи у больных с инвазивными/системными грибковыми инфекциями их
следует тщательно наблюдать и отменить препарат при появлении буллезных
поражений или многоформной эритемы.
Одновременное применение флуконазола в дозах
менее 400 мг/сут и терфенадина следует проводить под тщательным контролем (см.
раздел "Взаимодействие с другими препаратами и другие формы
взаимодействия").
Как и другие азолы, флуконазол может вызывать
увеличение интервала QT на ЭКГ. При применении флуконазола увеличение интервала
QT и мерцание/трепетание желудочков отмечали очень редко у серьезно больных с
множественными факторами риска, такими как органические заболевания сердца,
нарушения электролитного баланса и способствующая развитию подобных нарушений
сопутствующая терапия. Поэтому таким пациентам с потенциально проаритмическими
состояниями применять флуконазол следует с осторожностью.
Пациентам с заболеваниями печени, сердца и почек
перед применением препарата рекомендуется проконсультироваться с врачом. При
применении Дифлюкана® 150 мг по поводу вагинального кандидоза пациенты должны
быть предупреждены, что улучшение симптомов обычно наблюдается через 24 ч., но
для их полного исчезновения иногда требуется несколько дней. При сохранении
симптомов в течение нескольких дней, следует обратиться к врачу.
Дифлюкан® - раствор для внутривенного введения
совместим со следующими растворами:
20% раствор глюкозы
раствор Рингера
раствор Хартманна
раствор калия хлорида в глюкозе
4,2% раствор натрия бикарбоната
аминофузин
изотонический физиологический раствор.
Дифлюкан® можно вводить в инфузионную систему
вместе с одним из перечисленных выше растворов. Хотя случаи специфической
несовместимости флуконазола с другими средствами не описаны, тем не менее,
смешивать его с любыми другими препаратами перед инфузией не рекомендуется.
2.6 Ламизил 0,25 № 14
табл
AE15 Противогрибковый препарат для наружного
применения
ТОРГОВОЕ НАЗВАНИЕ: Ламизил®
МЕЖДУНАРОДНОЕ НЕПАТЕНТОВАННОЕ НАЗВАНИЕ (МНН):
тербинафин
ЛЕКАРСТВЕННАЯ ФОРМА: таблетки
СОСТАВ
таблетка содержит: активное вещество -
тербинафин (в форме гидрохлорида) 250 мг, а также вспомогательные вещества:
магния стеарат, кремния диоксид коллоидный безводный,
метилгидроксипропилцеллюлоза, натрия гликолат крахмал, микрокристаллическая
целлюлоза.
ОПИСАНИЕ: круглые двояковыпуклые таблетки с
гладкой поверхностью, от белого до белого с желтоватым оттенком цвета, с
фаской; на одной стороне таблетки имеются риска и код ST.
ФАРМАКОТЕРАПЕВТИЧЕСКАЯ ГРУППА: противогрибковый
препарат.
Код АТХ: D01BA02
ФАРМАКОЛОГИЧЕСКИЕ СВОЙСТВА
Фармакодинамика
Тербинафин представляет собой аллиламин, который
обладает широким спектром действия в отношении грибов, вызывающих заболевания
кожи, волос и ногтей, в том числе дерматофитов, таких как Trichophyton
(например, Т. rubrum, Т. mentagrophytes, Т. verrucosum, Т. tonsurans, Т. violaceum),
Microsporum (например, М. canis), Epidermophyton floccosum, a также дрожжевых
грибов рода Candida (например, С. albicans) и Pityrosporum. В низких
концентрациях тербинафин оказывает фунгицидное действие в отношении
дерматофитов, плесневых и некоторых диморфных грибов. Активность в отношении
дрожжевых грибов, в зависимости от их вида, может быть фунгицидной или
фунгистатической.
Тербинафин специфически подавляет ранний этап
биосинтеза стеринов в клетке гриба. Это ведет к дефициту эргостерина и к
внутриклеточному накоплению сквалена, что вызывает гибель клетки гриба.
Действие тербинафина осуществляется путем ингибирования фермента
скваленэпоксидазы в клеточной мембране гриба. Этот фермент не относится к
системе цитохрома Р450.
При назначении Ламизила® внутрь в коже, волосах
и ногтях создаются концентрации препарата, обеспечивающие фунгицидное действие.
Фармакокинетика
После приема внутрь тербинафин хорошо
абсорбируется (> 70%); абсолютная биодоступность тербинафина вследствие
эффекта "первого прохождения" составляет примерно 50%. После
однократного приема тербинафина внутрь в дозе 250 мг его максимальная
концентрация в плазме (Стах) достигается через 1,5 часа и составляет 1,3
мкг/мл. При постояннном приеме тербинафина его Стах увеличивалась в среднем на
25% больше, по сравнению с однократным приемом; AUC увеличилась в 2.3 раза.
Исходя из увеличения AUC, можно рассчитать эффективный период полувыведения (30
часов). Прием пищи в незначительной степени влияет на биодоступность препарата
(AUC увеличивается менее чем на 20%), поэтому не требуется коррекции дозы
Ламизила® при одновременном приеме с пищей.
Тербинафин в значительной степени связывается с
белками плазмы крови (99%). Он быстро проникает через дермальный слой кожи и
концентрируется в липофильном роговом слое. Тербинафин также проникает в секрет
сальных желез, что приводит к созданию высоких концентраций в волосяных
фолликулах, волосах и в коже, богатой сальными железами. Показано также, что
тербинафин проникает в ногтевые пластинки в первые несколько недель после
начала терапии.
Тербинафин метаболизируется быстро и в
существенной степени при участии как минимум семи изоферментов цитохрома Р450,
при этом основную роль играют изоферменты CYP2C9, CYP1A2, CYP3A4, CYP2C8 и
CYP2C19. В результате биотрансформации тербинафина образуются метаболиты, не
обладающие противогрибковой активностью и выводящиеся преимущественно с мочой.
Не выявлено изменений равновесной концентрации
тербинафина в плазме в зависимости от возраста.
В фармакокинетических исследованиях разовой дозы
Ламизила® у больных с сопутствующими нарушениями функции почек (клиренс
креатинина <50 мл/мин) и с заболеваниями печени была показана возможность
снижения клиренса препарата на 50%.
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ
Онихомикоз, вызванный грибами дерматофитами.
Микозы волосистой части головы.
Грибковые инфекции кожи - лечение дерматомикозов
туловища, голеней, стоп, а также дрожжевых инфекций кожи, вызываемых грибами
рода Candida (например, Candida albicans) - в тех случаях, когда локализация,
выраженность или распространенность инфекции обусловливают целесообразность
пероральной терапии.
Примечание: в отличие от Ламизила® для местного
применения, Ламизил® для приема внутрь не эффективен при разноцветном лишае.
ПРОТИВОПОКАЗАНИЯ
Повышенная чувствительность к тербинафину или к
любому другому ингредиенту препарата.
С ОСТОРОЖНОСТЬЮ
Не рекомендуют назначать Ламизил® пациентам с
хроническими или активными заболеваниями печени. До назначения Ламизила® в
таблетках необходимо определить, имеются ли у пациента предшествующие заболевания
печени. Гепатотоксичность может возникнуть как у пациентов с предшествующими
заболеваниями печени, так и без них. Пациенты, которым назначают Ламизил®,
должны быть предупреждены о том, что необходимо немедленно информировать
лечащего врача о возникновении на фоне приема препарата таких симптомов, как
стойкая тошнота, отсутствие аппетита, чувство усталости, рвота, боли в правом
подреберье, желтуха, темная моча или светлый кал. В случае появления подобных
симптомов необходимо немедленно прекратить прием препарата и провести
исследование функции печени.
Применение при беременности и в период лактации
Данные экспериментальных исследований не дают
оснований предполагать наличие нежелательных явлений в отношении фертильности и
токсического действия на плод. Поскольку клинический опыт применения Ламизила®
у беременных женщин очень ограничен, не следует применять препарат во время
беременности, за исключением тех случаев, когда ожидаемая польза от проведения
терапии превышает потенциальный риск.
Тербинафин выделяется с грудным молоком, поэтому
женщины, получающие Ламизил® внутрь, не должны кормить грудью.
СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ
Длительность лечения зависит от показания и
тяжести течения заболевания.
Дети
Данных о применении препарата у детей в возрасте
до 2 лет (масса тела которых обычно менее 12 кг) не имеется.
Препарат назначают 1 раз в сутки. Разовая доза
зависит от массы тела и составляет: для детей с массой тела менее 20 кг - 62.5
мг; от 20 до 40 кг - 125 мг; более 40 кг - 250 мг. У детей старше 2 лет
переносимость Ламизила® для приема внутрь хорошая.
Взрослые
мг 1 раз в сутки.
Инфекции кожных покровов
Рекомендуемая продолжительность лечения:
Дерматомикоз стоп (межпальцевый, подошвенный или
по типу носков): 2-6 недель.
Дерматомикоз туловища, голеней: 2-4 недели.
Кандидоз кожи: 2-4 недели.
Полное исчезновение проявлений инфекции и жалоб,
связанных с ней, может наступить не ранее, чем через несколько недель после
микологического излечения.
Инфекции волос и волосистой части головы
Рекомендуемая продолжительность лечения:
Микоз волосистой части головы: 4 недели.
Микозы волосистой части головы наблюдаются
преимущественно у детей.
Онихомикоз
Продолжительность лечения составляет у
большинства пациентов от 6 до 12 недель. При онихомикозе кистей в большинстве
случаев достаточно 6-ти недель лечения. При онихоми-козе стоп в большинстве
случаев достаточно 12-ти недель лечения. Некоторым больным, которые имеют
сниженную скорость роста ногтей, может потребоваться более длительное лечение.
Оптимальный клинический эффект наблюдается спустя несколько месяцев после
микологического излечения и прекращения терапии. Это определяется тем периодом
времени, который необходим для отрастания здорового ногтя.
Применение у пациентов с нарушениями функции
почек
Пациентам с нарушением функции почек (клиренс
креатинина менее 50 мл/мин или концентрация креатинина в сыворотке крови более
300 мкмоль/л) следует снижать дозу в 2 раза.
Применение у лиц пожилого возраста
Нет оснований предполагать, что для лиц пожилого
возраста требуется изменять режим дозирования препарата или что у них
отмечаются побочные действия, отличающиеся от таковых у пациентов более
молодого возраста. В случае применения в этой возрастной группе препарата в
таблетках следует учитывать возможность сопутствующего нарушения функции печени
или почек.
ПОБОЧНОЕ ДЕЙСТВИЕ
Ламизил® в целом переносится хорошо. Побочные
эффекты обычно слабо или умеренно выражены и носят преходящий характер. Ниже
приведены нежелательные явления, которые наблюдались в ходе клинических
исследований или после выхода препарата на рынок.
При оценке частоты встречаемости побочных
эффектов использованы следующие градации: "очень часто" (> 1/10),
" часто" (от >/100 <1/10), "иногда" ( >1/1000
<1/100), "редко" (>1/10000 <1/1000), "очень редко"
( <1/10000), включая изолированные сообщения.
Со стороны системы кроветворения: очень редко -
нейтропения, агранулоцитоз, тромбоцитопения.
Со стороны иммунной системы: очень редко -
анафилактоидные реакции (включая ангионевротический отек), кожная и системная
красная волчанка
Со стороны нервной системы: часто - головная
боль; иногда - нарушения вкусовых ощущений, включая их утрату (обычно
восстановление происходит в пределах нескольких недель после прекращения
лечения). Имеются отдельные сообщения о случаях длительных нарушений вкусовых
ощущений. В отдельных случаях на фоне приема препарата отмечалось снижение
потребления пищи, которое приводило к значительному уменьшению веса.
Со стороны печени: редко - гепатобилиарная
дисфункция (преимущественно холестатической природы), включая очень редкие
случаи развития тяжелой печеночной недостаточности (некоторые со смертельным
исходом или требующие трансплантации печени). В большинстве случаев, когда
развивалась печеночная недостаточность, пациенты имели серьезные сопутствующие
системные заболевания и причинно-следственная связь печеночной недостаточности
с приемом Ламизила® была сомнительной.
Со стороны желудочно-кишечного тракта (ЖКТ):
очень часто - чувство переполнения желудка, потеря аппетита, диспепсия,
тошнота, слабо выраженные боли в животе, диарея. Со стороны кожи и подкожной
клетчатки: очень часто - нетяжелые кожные реакции (сыпь, крапивница), очень
редко - серьезные кожные реакции (в том числе синдром Стивенса-Джонсона,
токсический эпидермальный некролиз); псориазоподобные высыпания на коже или
обострения псориаза. Очень редко отмечались случаи выпадения волос, хотя
причинно-следственная связь этого явления с приемом препарата не установлена. В
случае, если развивается прогрессирующая кожная сыпь, лечение Ламизилом® следует
прекратить.
Со стороны скелетно-мышечной системы: очень
часто - артралгия, миалгия.
Прочие: очень редко - чувство усталости.
ПЕРЕДОЗИРОВКА
Имеются сообщения о нескольких случаях
передозировки (принятая доза препарата составила до 5 г), при которых отмечались
головная боль, тошнота, боль в эпигастральной области и головокружение.
Рекомендуемое в случае передозировки лечение
включает мероприятия по выведению препарата, в первую очередь путем назначения
активированного угля и промывания желудка; при необходимости проводят
симптоматическую и поддерживающую терапию.
ВЗАИМОДЕЙСТВИЯ
Влияние других лекарственных средств на
тербинафин
Плазменный клиренс тербинафина может ускоряться
под влиянием препаратов - индукторов метаболизма, и подавляться под влиянием
ингибиторов цитохрома Р450. При необходимости одновременного применения
вышеуказанных препаратов и Ламизила® может потребоваться соответствующая
коррекция режима дозирования последнего.
Циметидин может усиливать действие тербинафина
или увеличивать его концентрацию в плазме. Циметидин снижает клиренс
тербинафина на 33%.
Рифампицин может ослаблять действие тербинафина
или уменьшать его концентрацию в плазме. Рифампицин увеличивает клиренс
тербинафина на 100%.
Влияние тербинафина на другие лекарственные
средства
Результаты исследований, проведенных in vitro и
у здоровых добровольцев, показывают, что тербинафин обладает незначительным
потенциалом для подавления или усиления клиренса большинства препаратов,
которые метаболизируются при участии системы цитохрома Р450 (например,
терфенадина, триазолама, толбутамида или пероральных контрацептивов), за
исключением тех, которые метаболизируются с участием CYP2D6.
Тербинафин не влияет на клиренс антипирина или
дигоксина.
Имеются сообщения о нескольких случаях нарушения
менструального цикла у пациенток, принимавших Ламизил® совместно с пероральными
контрацептивами, хотя частота этих нарушений не превышает среднюю частоту таких
нарушений у пациенток, принимающих только пероральные контрацептивы.
Тербинафин может усиливать действие кофеина или
увеличивать его концентрацию в плазме. Тербинафин снижает клиренс кофеина при
внутривенном введении на 19%.
В исследованиях in vivo и in vitro было
показано, что тербинафин подавляет метаболизм, опосредуемый ферментом 2D6
(CYP2D6). Эти данные могут оказаться клинически значимыми для тех препаратов,
которые метаболизируются преимущественно этим ферментом: трициклические
антидепрессанты, бета-адреноблокаторы, селективные ингибиторы обратного захвата
серотонина, противоаритмические препараты класса 1C и ингибиторы
моноами-ноксидазы В типа, - в том случае, если применяемый одновременно
препарат имеет малый диапазон терапевтической концентрации.
Тербинафин снижает клиренс дезипрамина на 82%.
Тербинафин может ослаблять действие циклоспорина
и уменьшать его концентрацию в плазме. Тербинафин повышает клиренс циклоспорина
на 15%.
ОСОБЫЕ УКАЗАНИЯ
Было показано, что тербинафин подавляет
метаболизм, опосредуемый ферментом 2D6 (CYP2D6). Поэтому необходимо
осуществлять постоянное наблюдение за больными, получающими одновременно с
Ламизилом® лечение препаратами, преимущественно метаболизи-рующимися с участием
этого фермента (такими как трициклические антидепрессанты,
бета-адреноблокаторы, селективные ингибиторы обратного захвата серотонина,
противоаритмические препараты класса 1С и ингибиторы моноаминоксидазы В типа) в
случае, если применяемый одновременно препарат имеет малый диапазон
терапевтической концентрации.
Влияние на способность водить автомобиль и
управлять механизмами
Данные о влиянии Ламизила® на способность водить
автомобиль и управлять механизмами отсутствуют.
ФОРМА ВЫПУСКА
Таблетки 250 мг по 7 или 14 шт. в блистере.
блистер, содержащий 7 или 14 таблеток, или
блистера, содержащих 14 таблеток, вместе с
инструкцией по применению упакованы в картонную пачку.
УСЛОВИЯ ХРАНЕНИЯ
При температуре ниже 30°С.
Предохранять от воздействия света. Хранить в
недоступном для детей месте.
СРОК ГОДНОСТИ
лет.
2.7 Нистатин 100000
ед/г 15,0 мазь/биохимик/
AA01 Противогрибковое средство
Действующее вещество
Нистатин* (Nystatin*)
Латинское название препарата Нистатиновая мазь
100000 ЕД/г
Unguentum Nystatini 100000 ED/g
АТХ:
D01AA01 Нистатин
Фармакологическая группа
Противогрибковые средства
Нозологическая классификация (МКБ-10)Кандидоз.2
Кандидоз кожи и ногтей.3 Кандидоз вульвы и вагины (N77.1*).4 Кандидоз других
урогенитальных локализаций.8 Кандидоз других локализаций
Состав и форма выпуска
Таблетки, покрытые оболочкой 1
табл.нистатин250000 ЕД 500000 ЕД вспомогательные вещества: сахар молочный;
магний углекислый основной; ОПМЦ; кальций стеариновокислый; крахмал
картофельный; МЦ-16; титана пигментный диоксид; твин-80; тролеин О; масло
вазелиновое; ванилин в банках темного стекла или банках полимерных по 20 шт.; в
пачке картонной 1 банка.
Суппозитории для ректального применения1
супп.нистатин 250000 ЕД 500000 ЕДвспомогательные вещества: эфир пропиловый
параоксибензойной кислоты; кислота лимонная пищевая; масло вазелиновое;
витепсол H-15; витепсол W-35 в контурной ячейковой упаковке 5 шт.; в пачке
картонной 2 упаковки.
Суппозитории вагинальные1 супп.нистатин250000 ЕД
500000 ЕДвспомогательные вещества: эфир пропиловый параоксибензойной кислоты;
кислота лимонная пищевая; витепсол Н-15; витепсол W-35 в контурной ячейковой
упаковке по 5 шт.; в пачке картонной 2 упаковки.
Мазь1 гнистатин100000 ЕДвспомогательные
вещества: ланолин безводный; вазелин медицинский в тубах по 30 г; в пачке
картонной 1 туба.
Описание лекарственной формы
Таблетки, покрытые оболочкой, светло-желтого
цвета, с зеленоватым оттенком, с легким запахом ванилина, на поперечном разрезе
видны два слоя.
Суппозитории ректальные желтого цвета,
торпедообразной формы, с максимальным диаметром 1,2 см.
Суппозитории вагинальные желтого цвета,
торпедообразной формы.
Мазь желтого или буро-желтого цвета.
Характеристика
Антибиотик из группы полиенов, продуцируемый
актиномицетом Streptomyces noursei.
Фармакологическое действие
Фармакологическое действие - фунгистатическое.
Связываясь со стеролами в клеточной стенке
грибов, нарушает ее проницаемость, что приводит к выходу основных компонентов
клетки. Активен в отношении дрожжеподобных грибов рода Candida, в т.ч. Candida
albicans. Не обладает кумулятивными свойствами.
Фармакокинетика
Показания препарата Нистатиновая мазь 100000
ЕД/г
Кандидоз слизистых оболочек (в т.ч. влагалища,
прямой кишки и нижних отделов кишечника), кожи и внутренних органов;
профилактика кандидоза при длительном лечении антибактериальными средствами,
особенно у истощенных и ослабленных больных.
Противопоказания
Гиперчувствительность, нарушение функции печени,
панкреатит, язвенная болезнь желудка и двенадцатиперстной кишки, беременность.
Побочные действия препарата Нистатиновая мазь
100000 ЕД/г
Тошнота, рвота, понос, иногда повышение
температуры, озноб. Возможен риск распространения резистентных форм грибов
(требует отмены препарата).
Взаимодействие
При одновременном применении нистатина с
клотримазолом активность последнего снижается.
Способ применения и дозы
Внутрь, независимо от приема пищи. Взрослым - по
500000 ЕД 4-8 раз в сутки. При генерализованном кандидозе суточную дозу
увеличивают до 6000000 ЕД. Детям в возрасте от 1 года до 3 лет - по 250000 ЕД
3-4 раза в день, старше 13 лет - по 250000-500000 ЕД 4 раза в день. Курс
лечения - 10-14 дней. При необходимости курс можно повторить через неделю.
Ректально, глубоко в прямую кишку 1 суппозиторий
2 раза в сутки (утром и вечером). Курс лечения 10-14 дней. Длительность лечения
и необходимость повторных курсов определяет врач.
Вагинально, после гигиенических процедур - по
250000-500000 ЕД 2 раза в день (утром и вечером). Курс лечения - 10-14 дней.
Местно, мазь наносят тонким слоем на пораженные
участки кожи и слизистых оболочек 1-2 раза в день, ежедневно в течение 7-10
дней. Можно сочетать с приемом препарата внутрь.
Особые указания
При грибковых заболеваниях влагалища
рекомендуется одновременное лечение полового партнера. В период лечения
рекомендуется избегать половых контактов.
Во время менструации лечение прерывать не
следует.
Производитель
ОАО «Биосинтез», Россия.
Условия хранения препарата Нистатиновая мазь
100000 ЕД/г
Список Б.: В сухом, защищенном от света месте,
при температуре не выше 5 °C.
Срок годности препарата Нистатиновая мазь 100000
ЕД/г
года
2.8 Клотримазол
ОписаниеКлотримазол
Латинское название
Форма выпуска
Таблетки вагинальные
Состав
активное вещество - клотримазол 100 мг
вспомогательные вещества: лактоза, кукурузный
крахмал, аэросил, сода, винная кислота, стеариновокислый магний;
Упаковка
штук.
Фармакологическое действие
Клотримазол - является производным имидазола.
Противогрибковое средство широкого спектра действия. Эффект препарата связан с
нарушением синтеза эргостерина, входящего в состав клеточной мембраны грибов,
что вызывает изменение ее структуры и свойств и приводит к лизису клетки.
К клотримазолу чувствительны дерматофиты,
дрожжевые грибы (рода Candida, Torulopsis glabrata, рода Rhodotorula),
плесневые грибы, а также возбудитель Pityriasis versicolor (разноцветного
лишая) и возбудитель зритразмы.
Кроме того, оказывает антимикробное действие в
отношении грамположительных (стафилококки и стрептококки) и грамотрицательных
бактерий (Bacteroides, Gardnerella vaginalis), а также в отношении Trichomonas
vaginalis, Malasseria furfur, Corinebacterium minussimum.
Показания
Генитальные инфекции, вызванные дрожжевыми
грибами рода Candida и/или Trichomonas vaginalis (кандидозный вульвовагинит,
трихомониаз), генитальные суперинфекции, вызванные бактериями, чувствительными
к клотримазолу; с профилактической целью перед гинекологическими процедурами.
Противопоказания
Гиперчувствительность к клотримазолу, I триместр
беременности.
Применение при беременности и кормлении грудью
При клинических и экспериментальных исследованиях
не было установлено, что применение клотримазола во время беременности и в
период лактации оказывает отрицательное воздействие на здоровье женщины или
плода (ребенка). Однако вопрос о целесообразности назначения клотримазола
должен решаться индивидуально после консультации врача. В случае назначения
препарата беременной женщине, ее следует предупредить о том, что при введении
вагинальных таблеток не следует использовать аппликатор.
Способ применения и дозы
Для лечения вагинальных инфекций назначают по 1
таблетке 1 раз в сутки (вечером).
Вагинальные таблетки вводят как можно глубже во
влагалище.
Продолжительность лечения - 6 дней.
При необходимости курс лечения может быть
повторен.
Особые указания
Для предотвращения распространения
урогенитальной инфекции необходимо одновременное лечение половых партнеров. При
трихомониазе для более успешного лечения совместно с клотримазолом следует
назначать другие лекарственные средства, обладающие системным действием
(например, метронидазол внутрь).
Вагинальные таблетки не рекомендуется применять
во время менструации.
В случае непредусмотренного способа применения
препарата (перорально) возможны следующие симптомы - анорексия, тошнота, рвота,
гастралгия, нарушение функции печени, редко сонливость, галлюцинации, поллакиурия,
кожные аллергические реакции. В зтих ситуациях необходимо принять
активированный уголь и обратиться к врачу.
Лекарственное взаимодействие
Снижает действие полиеновых антибиотиков
(амфотерицин, нистатин, натамицин и др.). Пропиловый эфир пара-гидроксибензойной
кислоты в высоких концентрациях усиливает противогрибковое действие
клотримазола, дексаметазон - снижает.
При одновременном применении с нистатином
активность клотримазола может снижаться.
Условия хранения
В сухом, защищенном от света месте, при
температуре 15°С-25°С. Хранить в недоступном для детей месте.
Срок годности
года.
Возможные названия товара:
Клотримазол ваг. таб. 100мг №6
Клотримазол ваг. таб. 100мг №6
Клотримазол 0,1 n6 табл ваг/глаксо
фармасьютикалз/
Клотримазол ваг. таб. 100мг №6
Клотримазол табл.ваг. 100мг n6.
ЗАКЛЮЧЕНИЕ
В последние несколько десятилетий во всем мире
отмечается рост грибковых поражений различных органов - это связано с
ухудшением экологической ситуации и побочными действиями некоторых групп
лекарств, в частности антибиотиков и иммунодепрессантов.
Для лечения грибковых заболеваний используют ряд
лекарственных средств, различных по происхождению (природные или
синтетические), спектру и механизму действия, противогрибковому эффекту
(фунгицидный или фунгистатический), показаниям к применению (местные или
системные инфекции), способам назначения (внутрь, парентерально, наружно).
Основной целью изучения российского рынка
системных противогрибковых средств является определение степени его
привлекательности, которая характеризуется такими показателями как:
Стадия развития рынка;
Объем рынка и потенциал для его развития;
Остояние и перспективы развития конкуренции;
Прогноз развития рынка.
Грибковые заболевания (микозы) известны издавна,
еще со времен античности. Микозы кожи (дерматомикозы) и ногтей (онихомикозы)
составляют немалую часть инфекционных патологий человека. Они представляют
собой проблему в большей степени социального, нежели медицинского характера,
способную негативно влиять на качество жизни пациентов. При неправильной и
неэффективной терапии отдельные формы грибковых поражений становятся
устойчивыми даже к самым современным методам лечения, что может привести не
только к распространению, но и к хронизации грибкового процесса. В настоящее
время описано и изучено более 69 тыс. видов грибов; возбудителями заболеваний
человека признано порядка 400 видов грибковых инфектантов, четверть которых
встречается наиболее часто. Предотвратить это весьма неприятное заболевание
поможет только тщательное соблюдение правил личной гигиены и общественная
профилактика.
С маркетинговой точки зрения противогрибковые
средства (антимикотики) являются весьма перспективной фармакотерапевтической
группой. Рынок антимикотиков постоянно находится под пристальным вниманием как
врачей, так и крупных фармацевтических корпораций. За последнее десятилетие
было разработано и выведено на рынок несколько новых поколений препаратов
системного и местного действия.
До появления в медицинской практике
противогрибковых препаратов для терапии микозов использовали различные
антисептики. В настоящее время в распоряжении дерматологов имеются
разнообразные современные антимикотические средства, что в значительной степени
облегчает лечение этого недуга. Выбор средства при терапии микозов зависит от
вида возбудителя и его чувствительности к назначаемому препарату (необходимо
лекарство с соответствующим спектром действия), генерализации грибкового
поражения и, как следствие, от особенностей фармакокинетики препарата, его
токсичности, клинического состояния пациента и др. Все методы лечения микозов
прямо или косвенно направлены на уничтожение патогенного грибка.
С апреля 2012 г. по март 2013 г. российский
рынок противогрибковых препаратов для наружного применения в значительной
степени зависит от импортной продукции. Позиции отечественных компаний сильны в
сегменте старых препаратов, где на рынок уже выведено значительное количество
дженериков. В сфере брендированных препаратов успехи пока можно лишь
прогнозировать. В целом динамика структурных изменений и общего объема продаж
антимикотиков является довольно стабильной как в натуральном, так и в
стоимостном выражении.
СПИСОК ИСПОЛЬЗОВАННОЙ ЛИТЕРАТУРЫ
1.
Антоньев, А.П. Кандидозы кожи и слизистых оболочек / А.П. Антоньев, Л.А.
Бухвахтер, Л.К. Глазкова. М.: Медицина, 2005. -255с.
.
Апазов, А. Д. Значение и роль фармацевтической службы в формировании
цивилизованного рынка / А.Д. Апазов, Т.Д. Кирсанова // Человек и лекарство:
Тез. докл. VII рос. нац.
конгр., Москва 10-14 апреля 2010 г. М., 2010. - С. 573.
.
Апазов, А.Д. Основы формирования фармацевтического рынка в РФ / А.Д. Апазов //
Новая аптека. 2009. - № 5. - С. 21-22.
.
Афанасьева, Т.Т. Анализ современного рынка и потребителей препаратов / Т.Т.
Афанасьева, Н.Б. Дремова // Человек и лекарство: Тез. докл. VII
рос. нац. конгр., Москва 10-14 апреля 2010 г. М., 2010. - С. 574.
.
Бодягин, И.В. О ценовой регуляции лекарственных средств / И.В. Бодягин Новая
аптека. 2009. - № 5. - С. 16-18.
.
Быков, В.А Роль фармакоэкономики в совершенствовании выбора и использовании
лекарственных препаратов / В.А. Быков, Ю.Б. Белоусов // Человек и лекарство:
Тез. докл. IV рос. нац.
конгр., Москва, 8-12 апреля 1997 г. М., 2007.- С. 321.
.
Васнецова, О.А. Фармацевтический рынок и маркетинговые исследования О.А.
Васнецова // Новая аптека. 2009. - № 1. - С. 7-19.
.
Волох, Д.С. Научные основы и пути повышения социально-экономической
эффективности управления лекарственным обеспечением: Автореф. дис.канд. фарм.
наук / Д.С. Волох. -Харьков, 2011.-С. 44.
.
Всероссийская научно практическая конференция. Реформа лекарственного
обеспечения. Опыт регионов, результаты, перспективы. «Великий Новгород, 19-20
мая» // Фармация. - 2009. -№5.-С. 37.
.
Галин, А.К. Фармакоэкономические исследования - важнейший инструмент
рационализации лекарственного обеспечения в системе российского здравоохранения
/ А.К. Галин // Новая аптека. 2009. - № 10.-С. 22-25.
.
Гончаренко, В.Л. О некоторых направлениях лечебного обеспечения населения и
учреждений здравоохранения / В.Л. Гончаренко // Новая аптека. 2009. - № 5. - С.
10.
.
Дифференцированный подход к оплате медицинских услуг и лекарств // Ю.П.
Лисицын, Е.Н. Савельева, В.И. Харченко, А.С. Акопян // Экономика
здравоохранения. 2007. - N
8-9. - С. 56-58.
.
Дихтль, Е. Практический маркетинг / Е. Дихтль, X.
Хершген. М.: Высшая школа, 2010. - 255 с.
.
Дмитрюк, Т.М. Составление и проблемы лекарственного обеспечения населения и
лечебно профилактических учреждений в республике Башкортостан / Т.М. Дмитрюк,
О.С. Загидулин, О.С. Мартынюк // Экон. вестн. фармации. - 2010. - № 6. - С.
145.
.
Дремова, Н.Б. Основные направления и перспективы маркетинговых исследований
фармацевтического рынка России / Н.Б. Дремова // Ремедиум. 2009. - №3. - С. 27.
.
Кашкин, П.Н. Кандидозы (Возбудители, клиника и эпидемиология) / П.Н. Кашкин.
Л.: Медгиз. Ленинградское отделение, 1958. - 185 с.
.
Кирков, А. Социально-экономическая эффективность лекарств. Методологические
проблемы формирования и оценки. / А. Кирков, Ц. Бонева // Гигиена. 2009. - Т.
32, № 4. - С. 1-8.
.
Кирсанова, Т.Г. Анализ состояния фармацевтического рынка России. / Т.Г.
Кирсанова // Фармация. 2008. - № 1. - С. 7.
.
Клинк, Дж. Дорогие лекарства снижают стоимость лечения / Дж. Клинк //
Фарматека. 2004. - N 2.- С.
24-25.
.
Кошикова, Т.Н. Многовариантное прогнозирование потребности в фитопрепаратах / Т.Н.
Кошикова // Реализация научных достижений в практической фармации: Тез. докл.
респ. науч. конф. Харьков, 2011. -С. 30.
.
Логунова, А. Регионы России: мониторинг, анализ и прогноз развития
фармацевтического рынка с позиции конкурентоспособности действующих субъектов /
А. Лагунова // Новая аптека. 2009. - № 4. - С. 7-13.
.
Матюшичев, И.Ю. Создание экспертной системы по прогнозированию потребности в
лекарственных средствах / И.Ю. Матюшичев, Б.В. Пассет // Фармация. 2005. - N
2. - С. 27-29.
.
Мошкова, Л.В. Развитие информационных технологий в системе организации
лекарственного обеспечения / Л.В. Мошкова, А.В. Гришин // Фармация. 2010. - №
5-6. - С. 12.
.
Основные направления повышения качества лекарственной помощи / По материалам
тезисов докладов IV
Российского национальногоконгресса «Человек и лекарство» // Фармация. 2001997.
- № 2. - С. 814.
.
Подколзина, М. Фармакоэкономический анализ: Проблемы доступности
сердечно-сосудистых лекарственных средств / М. Подколзина, А. Немченко
Провизор. 2011. - № 6. - С. 23.
.
Реброва, Р.Н. Грибы рода Candida
при заболеваниях негрибковой этиологии / П.Н. Реброва. М.: Медицина, 2009. - 78
с.
.
Рыжкова, М.В. Актуальность фармакоэкономических методов оценки лечения для
участников фармацевтического рынка / М.В. Рыжкова, С.В. Синотова // Новая
аптека. 2009. - № 6. - С. 9.
.
Саутенкова, М.Я. Анализ зарубежного фармацевтического рынка лекарственных
средств / М.Я. Саутенкова, JI.B.
Мошкова // Новости медицины и фармации. -2004. N
4. - С. 44-47.
.
Саутенкова, М.Я. Всемирная организация здравоохранения и национальная политика
в области обеспечения лекарственными средствами в России и СНГ / М.Я.
Саутенкова, JI.B.
Мошкова // Фармация. 2007. - № 6. - С. 37-39.
Приложение