|
Степень недоношенности
|
Срок гестации
|
Масса при рождении
|
|
1 степень
|
37-35 недель
|
2500-2001 г
|
|
2 степень
|
34-32 недели
|
2000-1501 г
|
|
3 степень
|
31-29 недель
|
1500-1001 г
|
|
4 степень
|
до 29 недель
|
1000 г и менее
|
В причинах недонашивания выделяют 3
группы факторов:
1. Социально-экономические факторы:
отсутствие или недостаточность
медицинской помощи;
плохое питание беременной;
неудовлетворительные жилищно-бытовые
условия;
профессиональные вредности, вредные привычки
(курение, алкоголизм, токсикомания, наркомания);
- нежеланная
беременность у женщин, не состоящих в браке.
2. Социально-биологические факторы:
юный (до 18 лет) и пожилой (старше
30 лет) возраст первородящих женщин, а также возраст отца моложе 18 лет и
старше 50 лет;
отягощенный акушерский анамнез
(количество предшествующих медицинских абортов, наличие спонтанных абортов,
малый промежуток между родами);
низкорослость, субтильность женщины.
. Клинические факторы:
со стороны матери:
хронические соматические и
гинекологические заболевания
эндокринные дисфункции (гиперфункция
коры надпочечников, сахарный диабет, гипофункция яичников)
патология беременности (длительный
поздний гестоз, острые инфекционные заболевания во время беременности)
физические травмы (оперативные
вмешательства, травмы живота) и нервные потрясения
иммунологический конфликт между
беременной и ее плодом
плацентарная недостаточность;
- со стороны плода:
- внутриутробные инфекции;
генетические и хромосомные болезни
плода;
аномалии развития, многоплодие,
неправильное положение плода;
иммунологический конфликт между
плодом и беременной.
Антропометрические показатели
недоношенных детей изменчивы, что особенно характерно для массы тела. Она
меньше у недоношенных со ЗВУР, наследственными заболеваниями и больше у
недоношенных, от матерей с эндокринной патологией (диабетическая фетопатия).
Это обусловливает необходимость использования дополнительных критериев
диагностики, к которым относятся признаки недоношенности.
Непропорциональное телосложение -
вертикальный размер головы составляет 1/3 длины тела, размеры мозгового черепа
преобладают над лицевым, пупочное кольцо ниже средней точки тела, относительно
большое туловище и короткие ноги (темп роста нижних конечностей увеличивается
во второй половине беременности). Антропометрические данные недоношенных в
зависимости от гестационного возраста представлены в таблице Г.М. Дементьевой.
Разница между окружностью головы и груди при рождении у недоношенных составляет
3-4 см, это соотношение остается в течение первых двух месяцев жизни.
Обильное лануго (мягкие пушковые
волосы покрывают не только плечи и спину, но и лоб, щеки, бедра, ягодицы),
низкий рост волос на лбу, недоразвитие ногтей (не доходят до конца ногтевых
фаланг).
Пальпация головы выявляет открытые
малый и боковые роднички и швы черепа, податливость костей черепа (из-за их
тонкости и низкой минерализации), мягкие ушные раковины, сгибающиеся пополам.
У мальчиков отмечается недоопущение
яичек (пустая мошонка), а у девочек - зияние половой щели (недоразвитие больших
половых губ), недоразвитие грудных желез и отсутствие их физиологического
нагрубания.
Оценка морфологических критериев
недоношенности помогает определить гестационный возраст ребенка (шкала
Дубовича, Болларда, Гофнера).
К функциональным признакам
недоношенности относятся:
длительная физиологическая эритема и
желтуха;
слабость и быстрое угасание
физиологических рефлексов новорожденных, в том числе и сосательного;
склонность к гипотермии из-за малой
теплопродукции и повышенной теплоотдачи;
отсутствие адекватного повышения
температуры на инфекционный процесс и быстрое перегревание его в кювезе.
Процесс приспособления к внеутробной
жизни у недоношенных протекает более тяжело и значительно дольше.
Соответственно у них удлиняется и период новорожденности, составляя у
глубоконедоношенных детей 1,5-2 месяца.
Недоношенные с экстремально низкой
массой тела при рождении (менее 1000 г) имеют особенности неонатальной
адаптации. Этим детям в первые три дня не требуется введение электролитов из-за
склонности их к гиперкалиемии и гипернатриемии в эти дни. Имеются отличительные
особенности и энергетического баланса: средняя энергетическая потребность у них
составляет 130 ккал/к в сутки. Кроме того, энергетические траты на
терморегуляцию у них более высокие, а энергетические резервы - слабые
(большинство жиров в них структурные и не могут быть использованы для
энергетических трат), так как их накопление происходит на более поздних сроках
беременности. Бедные энергетические запасы и недостаточное поступление калорий
приводят к снижению продукции сурфактанта и его выделения, уменьшаются защитные
механизмы против токсичности кислорода, инфекции, баротравмы. Рост легких,
размеры клеток и структурная дифференцировка также подавлены. Без достаточного
поступления энергии быстро истощаются резервы дыхательной мускулатуры, особенно
диафрагмы, что приводит к невозможности ухода от механической вентиляции или
проявляется приступами апноэ (мышечное утомление).
Таким образом, запасы белка и
энергии у детей этой группы крайне ограничены. Соотношение поверхности и массы
тела очень высокое, а способность к перевариванию, всасыванию и обмену
ограничена. Оптимальное питание таких детей должно обеспечивать темпы роста,
близкие к таковым у плода в 3 триместре беременности (15 г/кг в сутки), но не
вызывать стрессорного воздействия на обменные и экскреторные процессы.
Первоначальная убыль массы у детей этой группы может достигать 14-15%.
Анатомо-физиологические особенности
ЖКТ недоношенных детей:
повышенная ранимость слизистой рта,
сниженное слюноотделение;
малый объем желудка, слабость
кардиального сфинктера и неполное смыкание канала привратника, удлинение
времени эвакуации содержимого желудка, низкая протеолитическая активность
желудочного сока и его низкая секреция;
функциональная незрелость печени
(несовершенство глюкуронил-трансферазной системы, дефицит протромбина,
сниженный синтез желчных кислот) и поджелудочной железы (снижена ферментативная
активность);
повышенная проницаемость кишечной
стенки (быстрое всасывание микробов и токсинов в кровь) и снижение ее тонуса
(метеоризм, парез кишечника), дефицит бифидобактерий, транзиторное снижение
активности лактазы;
в копрограмме большое количество
нейтрального жира (стеаторея) из-за низкого всасывания жиров, кратность стула
1-6 раз в сутки.
Анатомо-физиологические особенности
дыхательного тракта недоношенных детей:
выраженная узость носовых ходов,
хорошее развитие сосудистой сети слизистой, высокое стояние твердого неба;
горизонтальное расположение ребер,
податливость грудной клетки, ограничение движений диафрагмы;
недоразвитие эластической ткани
легких, незрелость альвеол, спазм легочных альвеол, сниженное содержание
сурфактанта (склонность к СДР);
незрелость дыхательного центра
(частые апноэ и тахипноэ от 40 до 80 в минуту) и кашлевого центра (отсутствие
кашлевого рефлекса при аспирации у глубоконедоношенных детей).
Анатомо-физиологические особенности
ЦНС недоношенных детей:
морфологически мозг недоношенных при
рождении характеризуется сглаженностью борозд, слабой дифференцировкой белого и
серого вещества, относительно бедной васкуляризацией подкорковых зон (за
исключением перивентрикулярных областей и зоны серых ядер), неполной
миелинизацией нервных волокон. Эти дети внутриутробно не успевают пройти этап
дифференцировки коры и миелинизации пирамидного пути, что клинически
проявляется большой иррадиацией процессов возбуждения и слабостью активного
торможения;
у глубоконедоношенных детей (до 34
недель гестации) отмечается отсутствие или угнетение сосательного и
глотательного рефлексов, выпадение рефлексов врожденного автоматизма (Бабкина,
Робинсона, Моро, Галанта). Преобладание подкорковой деятельности проявляется
склонностью к хаотичным движениям и общим вздрагиваниям;
замедленное становление ориентировочного
рефлекса и выработки условных рефлексов. Надо отметить, что темпы созревания
ЦНС у недоношенных ускорены, хотя последовательность созревания различных
отделов коры нарушается - быстрее развиваются зоны зрительного анализатора,
медленнее вестибулярного.
Анатомо-физиологические особенности
ССС недоношенных детей:
высокая лабильность пульса - от 140
до 200 ударов в минуту (симпатикотония);
низкие цифры артериального давления:
систолическое давление от 40 до 55, а диастолическое - 25 мм. рт. ст;
незрелость гипоталамуса,
контролирующего тонус капилляров кожи, приводит к появлению симптома
Финкельштейна (в положении на боку появляется более яркая окраска кожи
нижележащих отделов);
повышена проницаемость и ломкость
периферических сосудов, что создает склонность к кровоизлияниям.
Причины низкой теплопродукции:
ограниченный липолиз бурого жира
(его количество у глубоконедоношенных составляет всего 1-2% массы, а у
доношенных детей его 5-8%);
незначительное поступление энергии с
пищей, особенно в первые дни;
недостаточный тонус мышц и их малая
масса (20-22% от массы тела, а у доношенных детей - 42%).
Причины высокой теплоотдачи:
относительно большая поверхность
кожи (0,15 кв. м. на 1 кг массы у недоношенных и 0,065 кв. м. у доношенных);
тонкий слой подкожно-жировой
клетчатки (3-8% у недоношенных и 16% у доношенных);
близкое расположение к поверхности
кожи обильной сосудистой сети;
больший минутный объем дыхания на 1
кг массы (в 2 раза больше, чем у доношенных).
Анатомо-физиологические особенности
водно-электролитного обмена недоношенных детей:
большая гидратация тканей за счет
внеклеточной жидкости (80-85% у недоношенных, 75% у доношенных);
склонность к обезвоживанию из-за
быстрой потери внеклеточной жидкости (количество внеклеточной жидкости у
недоношенных составляет 42%, а у доношенных 37%). Это вызывает выраженную
лабильность водного обмена, высокую его интенсивность из-за малой массы,
большой поверхности тела, высокого ОЦК и незрелости почек и надпочечников.
Анатомо-физиологические особенности
почек недоношенных детей:
низкая клубочковая фильтрация в
результате функциональной незрелости почек, приводящая к снижению способности
почек к выведению некоторых медикаментов в первые недели жизни;
сниженная концентрационная
способность канальцев из-за недоразвития их проксимальных отделов, что вызывает
слабую реакцию на осмодиуретики;
почти полная реабсорбция ионов
натрия, что ведет к возникновению гипернатриемии, которая в сочетании с
гипоальбуминемией и низким диурезом вызывает частое развитие отеков.
Анатомо-физиологические особенности
надпочечников недоношенных детей:
большая масса надпочечников, 80 %
коры которых составляет фетальная зона, синтезирующая кортикостероиды с
андрогенными свойствами;
процесс обратного развития фетальной
зоны у недоношенных замедлен, что доказывается высоким выделением с мочой
17-кетостероидов;
функциональная незрелость коркового
слоя (низкая суммарная экскреция 17-ОКС), позднее становление циркадного ритма;
функциональная незрелость мозгового
слоя, ведущая к сниженному синтезу катехоламинов (низкая экскреция с мочой
норэпинефрина).
Анатомо-физиологические особенности
иммунной системы недоношенных детей:
низкая функциональная активность и
сниженное количество T-лимфоцитов;
низкий уровень иммуноглобулинов;
низкий уровень лизоцима, комплемента,
пропердина;
низкая фагоцитарная активность
нейтрофилов.
Анатомо-физиологические особенности
периферической крови недоношенных детей:
со стороны красной крови выявляется
эритробластоз, повышенное количество эритроцитов (5-7x1012/л), высокий уровень гемоглобина (190-240 г/л),
анизоцитоз, пойкилоцитоз, макроцитоз;
со стороны белой крови выявляются
выраженные колебания количества лейкоцитов (5-50х109/л), нейтрофилез, сдвиг до юных форм, перекрест в
лейкоцитарной формуле происходит на 7-14-е сутки.
Анатомо-физиологические особенности
гемопоэза недоношенных детей:
в первые 2 месяца характерно
возникновение ранней анемии недоношенных;
в 4 месяца возникает поздняя
железодефицитная анемия;
со 2-3-го месяца жизни возможно
развитие нейтропении (до 9%), не поддающейся коррекции;
угнетение функциональной активности
тромбоцитов, низкие цифры 2, 7, 9 и 10 факторов свертывания.
Особенности физического развития
недоношенных в неонатальном периоде:
большая физиологическая убыль
первоначальной массы (до 10-12%) по сравнению с доношенными детьми,
максимальное падение ее на 4-7-е сутки с наличием 2-3-дневного плато на уровне
максимальной убыли. Восстановление физиологической убыли первоначальной массы у
здоровых недоношенных зависит от степени недоношенности и происходит тем
быстрее, чем меньше масса тела при рождении;
среднемесячные прибавки массы тела у
здоровых недоношенных на первом году жизни зависят от степени недоношенности.
Отмечается низкая прибавка массы на первом месяце жизни, а затем их
интенсивность значительно нарастает. Для недоношенных характерны высокие темпы
физического развития - к году эти дети увеличивают первоначальную массу при
рождении в 5-8 раз;
периоды первого и второго
вытягивания отстают от таких периодов у доношенных детей (соответственно в 5-6
лет и в 8-10 лет).
Нервно-психическое развитие
недоношенных:
основные психомоторные навыки у
большинства недоношенных появляются в более поздние сроки, чем у доношенных;
отставание зависит от степени недоношенности: при 1-2 степени недоношенности
появление психомоторных навыков задерживается на 1-1,5 месяца, а при 3 степени
- на 2-3 месяца;
к концу первого года большинство
детей с 1-2 степенью недоношенности догоняют своих доношенных сверстников, а со
2-3 степенью - к 2 годам.
Неблагоприятными прогностическими
признаками для нормального психомоторного развития в неонатальном периоде можно
считать:
- наличие выраженного
синдрома угнетения ЦНС;
- отсутствие
сосательного рефлекса более 7-10 дней с момента рождения.
.2 Система этапного медицинского
обслуживания недоношенных новорожденных детей
Система этапного медицинского
обслуживания недоношенных новорожденных включает выхаживание их в родильном
доме
(I этап), а затем перевод детей в специализированные отделения второго этапа выхаживания. На
третьем, не менее важном этапе реабилитации недоношенных, диспансерное
наблюдение за детьми в условиях поликлиники предполагает осуществляемый
медицинскими специалистами дифференцированный контроль их физического и
нервно-психического развития.
Выхаживание недоношенных в родильном
доме, независимо от степени недоношенности, включает дополнительный обогрев
ребенка с момента рождения, комфортные условия ухода, рациональную
кислородотерапию и рациональное дозированное вскармливание.
В родильном зале недоношенный
немедленно и бережно обсушивается теплыми пеленками и сразу помещается в
инкубатор (кювез) для
предупреждения потери тепла и неощутимых потерь воды с поверхности кожи.
Предупреждение холодового стресса в группе маловесных детей имеет для них
жизненное значение. При температуре окружающего недоношенного воздуха в
пределах термонейтральной зоны (зона теплового режима, при которой продукция
тепла минимальна для поддержания внутренней температуры в пределах нормальных
показателей) поглощение кислорода для продукции тепла минимальное, а при
снижении окружающей температуры потребление кислорода уменьшается, развивается
гипогликемия, метаболический ацидоз, гипоксемия и даже смерть от неонатальной
холодовой травмы.
Кювезы закрытого типа используют для
выхаживания в первые дни жизни недоношенных детей с массой 2000 г и менее.
Длительность пребывания здорового недоношенного ребенка с массой более
1200-1500 г в закрытом кювезе ограничивается 2-4 днями. В случае меньшей массы
тела при рождении она составляет от 7-8 дней до нескольких недель.
Вопрос о дополнительной оксигенации
здоровых недоношенных решается индивидуально, но большинство новорожденных в
ней нуждается.
Дополнительный обогрев ребенка
прекращают, если он поддерживает нормальную температуру тела при температуре в
палате 24-25°С.
Особенности неонатальной адаптации и
вскармливания недоношенных с экстремально низкой массой тела при рождении
(менее 1000 г) связаны с подавлением роста легких и структурной дифференцировки
клеток. Без достаточного поступления энергии быстро истощаются резервы
дыхательной мускулатуры, что приводит к невозможности ухода от механической
вентиляции или проявляется приступами апноэ (мышечное утомление). В родильном
стационаре такие дети сразу помещаются в закрытый кювез и находятся там до
нескольких недель. Организация питания таких детей должна обеспечивать темпы
роста, близкие к таковым у плода в 3 триместре беременности (15 г/кг в сутки),
но не вызывать стрессорного воздействия на обменные и экскреторные процессы.
На второй этап выхаживания
переводятся здоровые недоношенные, не достигшие в первые две недели массы 2000
г, и больные дети, независимо от массы тела. Здоровых детей переводят не ранее
7-8 суток жизни по договоренности с заведующим отделения второго этапа
выхаживания на заранее подготовленное место. Транспортировку детей проводят в специально
оборудованных машинах, которые оснащены переносными инкубаторами, кислородом,
что способствует максимально приближенному к внутриутробному состоянию
доношенного ребенка. При отсутствии специальных машин для перевозки
недоношенных детей применяют обыкновенные машины скорой помощи, что провоцирует
осложнения в выхаживании и развитии недоношенного ребенка.
Отделение второго этапа выхаживания
недоношенных планируется из расчета 40-45 коек на 1000 преждевременных родов в
год. Принципы санитарно-противоэпидемического режима в этих отделениях
соответствуют таковым для отделений новорожденных в родильных домах.
Выхаживание недоношенных на втором этапе строится сугубо индивидуально и
является продолжением мероприятий, начатых в родильном отделении.
Здоровый недоношенный, способный
поддерживать нормальную температуру тела без дополнительного обогрева,
регулярно прибавляющий массу тела, при ее достижении 2000 г может быть выписан
домой без вак-цинации против туберкулеза не ранее 8-10 суток жизни при условии
хорошей эпителизации пупочной ранки, нормальных показателях гемограммы и
наличии справки из туберкулезного диспансера о возможности выписки по данному
адресу новорожденного, невакцинированного против туберкулеза.
Диспансерное наблюдение за недоношенными детьми
в условиях поликлиники предполагает дифференцированный контроль за их
физическим и нервно-психическим развитием в соответствии с составляемым
участковым врачом специальным планом, неукоснительно выполняемым участковой
медицинской сестрой, систематические осмотры (на
первом месяце жизни, а затем не реже 2 раз в год) специалистами
(невролог, ортопед, окулист, по показаниям - хирург, аллерголог),
индивидуальные оздоровительные и закаливающие процедуры в зависимости от
наличия нарушений развития, подбор адекватной профилактики рахита и анемии,
индивидуального прививочного календаря.
Осмотр педиатром осуществляется на
первом месяце жизни 1 раз в неделю, на 2-6-м месяцах - 1 раз в две недели, во
втором полугодии - 1 раз в месяц. Антропометрию и оценку НПР проводят при
каждом осмотре, а анализ крови и расчет питания - 1 раз в месяц. С 2 недель
жизни проводится профилактика ЖДА и рахита.
Большинство недоношенных детей не получают в
родильном доме вакцину БЦЖ. Вопрос о начале вакцинации ребенка решается,
начиная с двухмесячного возраста, в индивидуальном порядке, с участием
невролога, учитывая возможный риск аллергических реакций, оценивая полноценность
иммунного ответа. Прививки детям с измененной реактивностью часто проводят «под
защитой» антигистаминных препаратов.
Раздел 2. Деятельность сестринского
персонала специализированных отделений второго этапа выхаживания по обеспечению
оптимального режима жизнедеятельности недоношенного новорожденного ребенка
.1 Перспективные направления
деятельности сестринского персонала по обеспечению успешного выхаживания
недоношенных детей
Основным условием успешного выхаживания
недоношенных детей является эффективная организация профессиональной
деятельности сестринского персонала на всех трех этапах реабилитации в
неонатальном периоде. Самым результативным является II этап, начинающийся с
7-10-го дня жизни недоношенного с массой тела до 2000 г, которого переводят из
родильного дома в отделение патологии новорожденных стационара.
Недоношенные с массой при
поступлении 1700 г и менее нуждаются в дополнительном обогреве (помещаются в
кювез-кровать) в течение 2-3 недель. Преимуществом
кювеза является возможность выхаживания детей с экстремально низкой массой тела
(ниже 1,5 кг). Инкубатор автоматизирован,
поддерживает нужную для ребенка температуру и влажность, имеет необходимые
доступы для длительной искусственной вентиляции легких, проведения
реанимационных мероприятий, в том числе и сердечно-легочной реанимации.
Опасность для жизни новорожденного представляет,
прежде всего, незрелость центра дыхания и терморегуляции, склонность к инфекции
и кровотечению. Поэтому огромное значение для успешного выхаживания недоношенных
детей имеет постоянная готовность медицинского персонала к проведению, при
необходимости, реанимационных мероприятий в кувезе, искусственной вентиляции
легких, кислородотерапии, иногда к медикаментозной профилактике витамином К и
др.; при гипоксии и ацидозе - к внутривенным вливаниям глюкозы и щелочных
растворов.
Сестринский персонал должен следить
за поддержанием в палате, где находятся кювезы или кроватки с дополнительным
обогревом, оптимального температурного режима воздуха, соответствующего 24-25
°С при влажности 55-60%. На втором этапе выхаживания кювезы закрытого типа
используются, как правило, для больных недоношенных.
Купание здоровых недоношенных
начинают с 2-недельного возраста (при хорошей эпителизации пупочной ранки)
через день, а при наличии опрелостей - ежедневно.
Взвешивают детей ежедневно; не реже
1 раза в неделю измеряют окружность головы.
Выкладывание недоношенных на живот
начинают как можно раньше, что способствует урежению срыгиваний и увеличению
напряжения кислорода в крови. Массаж передней брюшной стенки проводят
ежедневно, начиная с месячного возраста при достижении ребенком массы 1700-1800
г.
Прогулки с недоношенными детьми
допускаются при достижении ими 3-4-недельного возраста и массы тела 1700-1800
г.
При отсутствии тяжелой соматической
патологии энтеральное кормление недоношенных новорожденных начинается с первых
суток жизни.
Кормление недоношенных 1 степени
производят, приложив их к груди. Недоношенных 2-3 степени (при недостаточной
силе сосательных движений, дискоординации дыхания с глотанием) кормят из рожка.
Основные принципы вскармливания недоношенных - осторожность и постепенность.
Общая схема кормления следующая:
сначала проводится проба с дистиллированной водой, затем 1-2 раза кормят 5%
раствором глюкозы в нарастающем объеме, а после этого можно использовать
грудное молоко или специальные питательные смеси для недоношенных детей.
Начинать кормление недоношенных 2
степени следует с 5-7 мл и далее постепенно увеличивать объем, добавляя по 5
мл.
При 3 степени недоношенности
начинают с 2-4 мл на кормление с последующим его увеличением на 3-5 мл. Как
правило, всех детей с массой более 1000 г кормят каждые 2,5-3 часа с возможным
ночным перерывом для более крупных детей.
Дети, родившиеся до 33-34-й недели
гестации, вскармливаются, как правило, через зонд для избежание риска
аспирации, как результата отсутствия координации между сосанием и глотанием.
Зонд вводится через рот на длину, равную расстоянию от переносицы до
мечевидного отростка, что составляет около 10-12 см. Зонды могут быть разовые
(на одно кормление) или постоянные (на 3-7 дней). Введение молока
осуществляется медленно капельно с заданной скоростью с помощью инфузионного
насоса. Перед кормлением необходимо отсосать содержимое желудка и, если оно
состоит из воздуха и остатков слизи, то кормление продолжают по принятой схеме.
Если при аспирации получают более 10% объема предыдущего кормления, то объем
вводимого молока уменьшается и далее очень медленно увеличивается.
Оптимальным является кормление
грудным молоком женщины, родившей преждевременно. Это молоко отличается большим
содержанием белка и электролитов, полиненасыщенных жирных кислот (линоленовая
кислота способствует высоким темпам миелинизации и синтезу простагландинов) и
меньшим содержанием лактозы (для недоношенных характерна низкая активность
лактазы).
Ориентировочные формулы для расчета
объема питания недоношенным 1-3 степени:
. Объемный метод:
- до 10-х суток - 3 × m × n на одно кормление или
1/7 массы в сутки
10-30-е сутки - 1/6 массы в сутки
с конца первого месяца и на втором -
1/5 массы в сутки.
2. Формула Г. И. Зайцевой - 2% × m × n (мл в сутки).
. Формула Роммеля - с 3-х по 10-е
сутки: n ×
(m/100) + 10 (мл в сутки).
4. Энергетический метод: (n×10 + 10) ккал/кг в
сутки, max 130-140 ккал/кг к 14-му дню.
Недоношенные с экстремально низкой
массой тела при рождении (менее 1000 г) имеют особенности неонатальной
адаптации и отличительные особенности вскармливания: средняя энергетическая
потребность у них составляет 130 ккал/к в сутки; величины потребности в
основных пищевых ингредиентах следующие: жидкость 150-200 мл/кг, энергия 140
ккал/кг в сутки, белок 2,5-4 г/кг, жир обеспечивает 45% суточной энергетической
ценности, углеводы 55%.
В стационаре такие дети помещаются в
закрытый кювез и находятся там до нескольких недель, а затем в открытых кювезах
до 1,5-2 месячного возраста. Купание их разрешается со 2-го месяца жизни. При
метеоризме показано поглаживание живота.
Как только у ребенка появляется сосательный и
глотательный рефлексы его прикладывают к груди но до этого ребенок должен
получать сцеженное донорское грудное молоко т.к. мама переживает стресс по
поводу недоношенности своего малыша. Очень важно, что бы рядом был грамотный и
не безразличный медицинский работник, который убедит ее в благоприятном исходе
сложившийся ситуации, человек который дает рекомендации маме по уходу за
ребенком это медицинская сестра в родильном доме и детской поликлиники.
Частоту кормлений также подбирают индивидуально.
Для детей, вскармливаемых через зонд, возможны 2 варианта кормления: дробное
порционное (7 или 10 раз в сутки, с 6-часовым ночным перерывом) или
пролонгированное введение молока с помощью шприцевых насосов (введение порции
молока в течение 2-3 ч, обычно 5-6 раз в сутки с небольшими перерывами).
Последний способ вскармливания особенно показан детям с синдромом срыгивании, с
явлениями частичного пареза кишечника или с дыхательной недостаточностью, а
также при необходимости увеличения калорийности пищи маловесным и гипотрофичным
детям.
2.2 Роль сестринского персонала в
обучении матерей недоношенных детей самостоятельному уходу за новорожденными в
домашних условиях
На всех этапах наблюдения недоношенного ребенка
необходима активная совместная работа медицинского персонала и родителей. В
первые дни и недели его жизни, мать, как правило, нуждается в
психотерапевтической коррекции, «снятии» послеродового стресса. Для этого в
отделении 2-го этапа выхаживания должен работать психолог или психотерапевт
(индивидуальные или групповые сеансы психотерапевтической коррекции). Мать
(иногда и отец) должна контактировать с ребенком, находящимся в стационаре
(«кенгуру», общение с ребенком, находящимся в инкубаторе, колыбельные песни).
На заключительном этапе пребывания в стационаре женщины обучаются уходу за
новорожденным (одно практическое занятие).
О степени информированности и
готовности (по пятибалльной шкале) матерей новорожденных к осуществлению
самостоятельного ухода за недоношенными детьми в домашних условиях после
выписки из стационара позволили судить наблюдение за самостоятельным
выполнением ими гигиенических процедур, кормлением и опрос десяти женщин,
результаты оценки которого представлены на диаграммах 1-5.
Таким образом, у матерей десяти
недоношенных детей, 70% из которых присвоена II и III степень недоношенности, что демонстрирует диаграмма 6, установлен
значительный дефицит знаний и практических навыков осуществления ухода за
детьми, имеющими особенности неонатальной адаптации и отличительные особенности
в организации оптимального режима, вскармливания, сроков и порядка проведения
гигиенических процедур.

Диаграмма 1. Сравнительный анализ
степени готовности матерей недоношенных детей к самостоятельной организации их
кормления в домашних условиях

Диаграмма 2. Сравнительный анализ
степени готовности матерей недоношенных детей к самостоятельному уходу за ними
в домашних условиях

Диаграмма 3. Сравнительный анализ
степени готовности матерей недоношенных детей к самостоятельной организации
своего режима в домашних условиях

Диаграмма 4. Сравнительный анализ
степени готовности матерей недоношенных детей к самостоятельной организации
режима ребенка в домашних условиях

Диаграмма 5. Сравнительный анализ
степени информированности матерей недоношенных детей о сроках наблюдения
ребенка у специалистов ЛПУ
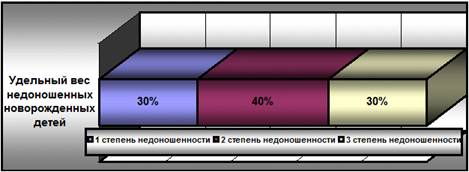
Диаграмма 6. Сравнительная
характеристика степени недоношенности новорожденных, находящихся на втором
этапе выхаживания в МБУЗ «ЦРБ» Сальского района в марте 2013 года
В женских консультациях не
предусмотрена подготовка будущих мам к выхаживанию недоношенного новорожденного
ребенка, а одного обучающего занятия медицинского персонала с родившими
женщинами в отделениях второго этапа выхаживания, как показывает проведенное
исследование, недостаточно.
В качестве решения проблемы
обеспечения оптимального режима жизнедеятельности недоношенных детей в
неонатальном периоде автором курсовой работы составлена Программа обучения
матерей реабилитации недоношенных, предусматривающая подготовку женщин в
отношении организации в домашних условиях оптимального режима ребенка с учетом
адаптационных особенностей его организма, самостоятельной организации его
кормления, ухода за новорожденным, в реализации которой основная обучающая роль
отводится среднему медицинскому персоналу специализированных отделений второго
этапа выхаживания.
Одним из условий успешной
реабилитации недоношенных детей в неонатальном периоде является разработка
понятных и доступных для родивших женщин памяток по кормлению и уходу за
новорожденным в домашних условиях, устраняющих ряд ошибок, которые могут
возникнуть в результате неинформированности матерей об анатомо-физиологических
особенностях развития организма недоношенного ребенка.
новорожденный недоношенный ребенок
неонатальный
Заключение
Изучив источники литературы по проблемам
реабилитации недоношенных новорожденных, проведя исследовательскую работу при прохождении
практики в соматическом отделении МБУЗ «ЦРБ» Сальского района, познакомившись с
основными направлениями профессиональной деятельности медицинского персонала
отделения второго этапа выхаживания недоношенных детей, опросив десятерых
матерей недоношенных детей, я пришла к выводу, что основным условием успешного
выхаживания недоношенных детей, сохранения жизни и здоровья новорожденного
ребенка на первых двух этапах выхаживания является оказание высокотехнологичной
медицинской стационарной помощи квалифицированным персоналом медицинских
организаций педиатрического профиля, применяющим в своей профессиональной
деятельности современные технологии и новейшую аппаратуру, позволяющую следить
за состоянием новорожденного и поддерживать оптимальный режим его
жизнедеятельности.
Самым результативным является второй
этап выхаживания недоношенных, когда на 7-10-й день жизни детей с массой тела
до 2000 г переводят из родильного дома в отделение патологии новорожденных
стационара, многочисленный медицинский персонал которого выполняет
лечебно-диагностические и реабилитационные мероприятия на высоком
профессиональном уровне. Наши коллеги, работающие в медицинских организациях
педиатрического профиля, хорошо информированы об особенностях неонатальной
адаптации недоношенных детей и осуществляют квалифицированный уход за ними с
учетом анатомо-физиологических особенностей развития их организма.
Однако, как выяснилось в ходе проведенного
исследования, матери недоношенных детей не всегда осознают важность организации
оптимального режима жизнедеятельности новорожденного, контроля за его
состоянием, систематическим наблюдением у специалистов оп индивидуально
составляемому плану, иногда не представляют себе последствия нарушения правил
ухода за ребенком в неонатальном периоде, что определяет саму возможность
сохранения жизни ребенка. Как и в любой сфере человеческой деятельности,
полностью устранить ошибки невозможно, но снизить их вероятность можно и нужно.
Один из самых эффективных способов устранения погрешностей - хороший контакт и
совместная работа клинического персонала медицинских организаций
педиатрического профиля с матерями недоношенных детей, обеспечивающая
основательную подготовку женщин к самостоятельной организации в домашних
условиях грамотного ухода за новорожденными, их кормлению, выполнению
гигиенических процедур и т.д.
Успех в реабилитации недоношенных детей,
особенно на втором этапе их выхаживания, в значительной степени зависит от
профессионализма клинического персонала среднего звена, медицинских сестер, их активного
взаимодействия с родителями новорожденного, обеспечивающего:
· контроль неукоснительного выполнения
родившей женщиной всех назначений врача;
· пропаганду грудного вскармливания
ребенка, обучению родившей женщины правилам вскармливания недоношенного,
методам профилактики гипогалактии;
· обучение женщин самостоятельному
уходу за новорожденным, особенностям выполнения гигиенических процедур.
Именно такой консолидированный подход к задачам
реабилитации недоношенных новорожденных на втором
этапе выхаживания позволит снизить количество ошибок матерей в
дальнейшем. при самостоятельной организации режима
жизнедеятельности детей в неонатальном периоде, обеспечить успешное их выхаживание и полноценное развитие.
Список используемой литературы
1. Скворцова В.А. Алгоритмы
вскармливания недоношенных детей: д-ра мед. наук. - М., 2007. 41 с.
. Скворцова В.А., Боровик Т.Э., Яцык
Г.В. и др. Вскармливание недоношенных детей // Лечащий врач. 2007, № 2. - С.
64-68.
. Нетребенко О.К. Некоторые
эссенциальные микронутриенты в питании недоношенных детей. - М., 2006. 136 с.
. Яцык Г.В. Особенности
пищеварительной системы у недоношенных детей: Д-ра мед. Наук. М.,2008. 32 с.
. Сударова О.А. Моторно-эвакуаторная
функция желудка у недоношенных детей при различных видах вскармливания: канд.
Мед. Наук. - М.,2009. 23 с.
6. Тульчинская В.Д. Семейная
медсестра «ПЕДИАТРИЯ». - Ростов-на-Дону, Феникс, 2006.
7. Тульчинская В.Д. Здоровый
ребенок. Ростов-на-Дону, Феникс 2006 г.