Теоретические аспекты дентальной имплантации
МИНИСТЕРСТВО
ЗДРАВООХРАНЕНИЯ И СОЦИАЛЬНОГО РАЗВИТИЯ
СЕВЕРНЫЙ
ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
КАФЕДРА
ЧЕЛЮСТНО-ЛИЦЕВОЙ ХИРУРГИИ И ХИРУРГИЧЕСКОЙ СТОМАТОЛОГИИ
РЕФЕРАТ
НА ТЕМУ:
«ТЕОРЕТИЧЕСКИЕ АСПЕКТЫ ДЕНТАЛЬНОЙ ИМПЛАНТАЦИИ»
ВЫПОЛНИЛ: врач-интерн Юрьев Ю.Ю.
ПРОВЕРИЛ: доц. Минин Е.А.
АРХАНГЕЛЬСК,
2010
Содержание
Введение
Теоретические основы имплантологии
Типы имплантации
Материалы для стоматологических имплантатов
Архитектоника кости
Морфология биосовместимости внутрикостных имплантатов
Показания и противопоказания к имплантации
Определение количества имплантатов
Заключение
Список литературы
Введение
В России пионером имплантологии по праву можно назвать Н.Н. Знаменского.
Именно им были предложены термины «имплантат», «имплантация», проведены первые
клинические эксперименты по вживлению в челюсть собаки искусственных зубов из
фарфора и каучука (1890 г.).
Вплоть до 50-х годов прошлого столетия об имплантации зубов в СССР
упоминали лишь эпизодически. Начало второго этапа развития имплантации зубов в
нашей стране справедливо связано с научной работой Э.Я. Вареса. Автор изучил
проблемы асептического воспаления при имплантации, провел серию экспериментов
по вживлению в лунку после удаления зуба искусственного корня из
полиметилметакрилата (1955 г.).
Однако в декабре 1957 г. в газете «Медицинский работник» появилась
статья, в которой сообщалось, что Э.Я. Варес ввел в заблуждение медицинскую
общественность страны, и нет никаких оснований для внедрения имплантации
искусственных зубов в практику лечебных учреждений.
С 1958 г. Указом Минздрава СССР имплантация в отечественной стоматологии
была запрещена. Почти 30 лет отечественные стоматологи лишь наблюдали за
дальнейшей историей развития имплантологии в мировой практике.
Развитие имплантологии на Западе связано с именами L. Linkow (США, 1964
г.) и Р-I. Branemark (Швеция, 1965 г.). Ими же
созданы две школы имплантологов, заложены основные принципы стоматологической
реабилитации пациентов с помощью имплантатов. . Linkow предложил пластиночную
конструкцию имплантата с отверстиями и стал основоположником теории одноэтапных
фиброостеоинтегрированных имплантатов, Р-I. Branemark основал школу двухэтапной остеоинтегрируемой
имплантации.
С полным основанием на первое место среди исследователей «третьей волны»
развития отечественной имплантологии можно поставить врачей из Каунаса -
профессора С.П. Чепулиса, О.Н. Сурова, А.С. Черникиса. Уже в 1979 г. они начали
подготовительный этап изготовления имплантатов и инструментария. В 1983 г.
благодаря хорошим результатам применения титановых имплантатов была открыта
Экспериментальная лаборатория зубной имплантации и протезирования.
марта 1986 г. Минздрав СССР издал приказ № 310 «О мерах по внедрению в
практику метода ортопедического лечения с использованием имплантатов»,
открывший пути для развития метода в масштабах всей страны. Имплантология в
России стала расти и развиваться. 20 апреля 1992 г. состоялась Учредительная
конференция Ассоциации специалистов стоматологической имплантации.
Современная имплантология в России начала свое развитие в 80-е годы (М.3.
Миргазизов, О.Н. Суров, В.Н. Олесова, А.И. Матвеева, Т.Г. Робустова, Ф.Т.
Темерханов, выпускник АГМИ, директор ЦНИИС А.А. Кулаков и др.).
Теоретические основы имплантологии
Термины «имплантат», «имплантация», предложенные Н.Н. Знаменским, и в
настоящее время подразумевают применение предметов определенной формы,
изготовленных из небиологического материала, которые вводят в организм для
выполнения каких-либо функций в течение длительного времени. Вместе с тем, это
изделие интеллектуального труда. Импластрукция - способ реконструктивного
восстановления дефектов зубных рядов, прикуса и жевательной функции с помощью
различных контрукций съемных и несъемных протезов, опирающих на имплантаты и
естественные зубы.
Типы имплантации
Существует множество конструкций имплантатов. Любой дентальный имплантат
имеет внутрикостную, чрездесневую и опорную части (тело, шейку и головку).
Основные требования при проведении имплантации.
1. Имплантацию следует проводить спустя 9-12 месяцев после удаления
зубов (но возможна и одномоментная имплантация).
. В организме не должно быть очагов хронической инфекции.
. Санация и хорошее гигиеническое состояние зубов и полости рта.
. Минимальное наличие разных металлов в полости рта и в других костях.
. Максимальное использование сохранившейся костной ткани в области
дефекта зубного ряда.
. Вид имплантата и его конструкция определяются требованиями
протезирования, анатомическими условиями и состоянием зубов-антагонистов.
. Имплантат не должен травмировать окружающие ткани.
. Использование разных металлов в процессе изготовления
имплантатов и проведения операции недопустимо.
. Препарирование костного ложа под имплантат следует проводить при
умеренных скоростях 5000-7000 об/мин только твёрдосплавным бором и при
интенсивном охлаждении изотоническим раствором.
. Фиксация и стабилизация имплантата обеспечивается потягом.
. При пальпировании не должна ощущаться подвижность введённого
имплантата, что достигается точностью и аккуратностью проведённой операции.
. Жевательная поверхность протеза, жевательная нагрузка и нагрузка
на имплантат должны взаимно соответствовать.
. Опорные зубы препарируют до операции; припасовку коронок
производят через неделю после снятия швов; протезирование заканчивают через 3
нед.
. При отсрочке окончательного протезирования обязательно
изготовление временных протезов.
Сам имплантат должен отвечать следующим требованиям:
) выполнять опорную или фиксирующую функцию;
) не травмировать окружающие ткани;
) легко вводиться и выводиться (при необходимости) из тканей организма;
) быть доступным для применения широким кругом специалистов;
) быть устойчивым к поломкам от знакопеременных нагрузок;
) иметь шероховатую поверхность.
Известно много классификаций конструкции имплантатов. Наиболее простой и
удобной можно считать классификацию, основанную на взаимоотношении имплантата с
мягкими и твердыми тканями организма (рис. 1), в соответствии с которой
различают пять типов:
. Эндодонто-эндооссальная имплантация (рис. 1а), или эндодонтная, трансдентальная
или трансрадикулярная имплантация. Имплантат представляет собой штифт с разными
элементами для фиксации его, после того как он проходит в костную ткань через
канал зуба. Применяется для укрепления отдельных зубов. Часто сочетается с
резекцией верхушки корня, удалением гранулёмы. Конструкция изготавливается
индивидуально для каждого зуба. Впервые была применена Strock в 1943 году.
. Эндооссальная имплантация (рис. 1б), внутрикостная - это введение
имплантата прямо через слизисто-надкостный лоскут в костную ткань. Имплантат
может иметь форму спирали, цилиндра, пластинки и применяется на обеих челюстях.
На сегодня это наиболее широко применяемый вид имплантации с наилучшими
отдаленными результатами. Методика базируется на фундаментальных исследованиях
Linkow, применившего в 1967 году пластинчатую конструкцию имплантата.
. Субпериостальная имплантация (рис. 1в) - поднадкостничная; на первом
этапе снимают оттиск с кости и изготавливают индивидуальный имплантат, который
на втором этапе ставят под слизисто-надкостничный лоскут. Этот тип имплантации
применяется при выраженной атрофии альвеолярного отростка. Планирование и
изготовление рациональной конструкции имплантата сложны, что расширяет
показания к использованию несъемного протеза. Однако при всей тщательности
работы имеется немалый процент неудачных имплантаций. Впервые описана Goldberg
и Gershkoff в 1949 году.
. Инсерт-имплантация (рис. 1г), или внутрислизистая (интрамукозная) - это
введение металлического имплантата кнопочной формы (обычно 6-8) в слизистую
оболочку на альвеолярных отростках для фиксации полного съёмного протеза. Такая
имплантация показана при атрофии альвеолярного отростка, повышенном рвотном
рефлексе и дефектов твёрдого нёба. Наименее рискованный тип имплантации. Первым
ее произвёл Nordren в 1940 году.
. Субмукозная имплантация (рис. 1д), или подслизистая - это введение
магнитов в переходную складку для достижения клапанной зоны и ретенции съемных
протезов. Наиболее простой и наименее рискованный тип имплантации, разработан
Поповым в 1973 году.
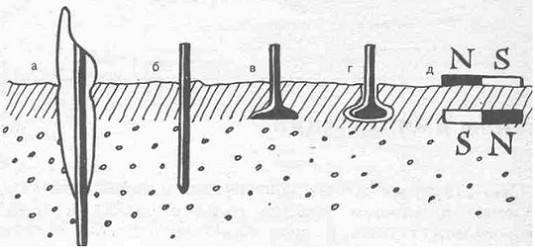
Рис. 1. Схемы имплантации разных типов: а - эндодонто-эндооссальная
имплантация;
имплантация
зубной протез архитектоника
б - эндооссальная имплантация; в - субпериостальная имплантация; г -
инсерт-имплантация; д - субмукозная имплантация. N, S - полюса магнита.
В зависимости от формы внутрикостной части большинство дентальных
имплантатов можно разделить на имплантаты, в той или иной мере повторяющие
форму корня зуба (цилиндрические, винтовые), пластиночные и комбинированные.
По способу введения имплантаты делятся на винтовые имплантаты,
ввинчиваемые подобно винту, и цилиндрические имплантаты, которые
устанавливаются при помощи вертикально направленного давления. Винтовые и
цилиндрические имплантаты имеют свои преимущества и недостатки.
Статистические данные свидетельствуют, что практические врачи чаще
используют винтовые имплантаты.
Преимущества винтовых имплантатов: - лучшая первичная фиксация. При
формировании костного ложа цилиндрических имплантатов трудно добиться высокой
точности из-за неизбежных сдвигов в процессе сверления или, если кость мягкая,
трудно получить устойчивость при установке имплантата;
при одинаковом диаметре имплантатов винтовой имплантат сохраняет больше
кости, т. к. внутри резьбы имплантата остается кость;
при одинаковом диаметре и структуре поверхности наружная площадь
винтового имплантата больше, что обеспечивает лучшую поддержку костной ткани;
при необходимости извлечь имплантат из ложа, сформированного с наклоном,
или при возникновении воспаления, винтовой имплантат легко вынимается
посредством вращения в обратную сторону. При удалении цилиндрического
имплантата необходимо использование круглого полого сверла, при этом теряется
большое количество костной ткани.
Преимущества цилиндрических имплантатов:
установка имплантата более легкая и быстрая и менее травматична для
пациента. Установка винтового имплантата продолжительна и может привести
цилиндрические имплантаты покрываются обычно гидроксиапатитом (Н.А.) или
титановой плазмой (T.P.S.), что увеличивает наружную поверхность внутрикостнои
части;
цилиндрический пористый имплантат более равномерно распределяет
функциональные нагрузки на костную ткань.
По конструкции они могут быть неразборными и разборными.
Способы соединений внутрикостной части имплантата с абатментом в
горизонтальной плоскости делятся на две группы:
соединение без элемента, препятствующего вращению, т.е. гладкое круглое
соединение;
соединение с элементом, препятствующим вращению абатмента относительно
имплантата: шестигранник, восьмигранник, Spline (выступы, подобные выступам
шестеренки).
Способы соединения между имплантатом и абатментом делятся на две группы и
в вертикальной плоскости:
внешнее соединение - в центре внутрикостной части имплантата имеется
выступ, а в абатменте соответственно - углубление;
внутреннее соединение - в центре внутрикостнои части имплантата имеется
углубление, а в абатменте соответственно - выступ.
Внешний и внутренний шестигранники являются наиболее распространенными
видами соединения в современных имплантатах (имплантаты с внутренним
шестигранником лучше).
В зависимости от материала и структуры поверхности керамическими и
металлическими, пористыми и компактными, гладкими, текстурированными или с
биоактивным покрытием.
Разработано много видов покрытий и способов обработки поверхности
имплантатов.
Фигурные поверхности имплантатов (большие отверстия, лакуны, ступени,
фестончатые вырезы) не нашли применения, т.к. исследования их биомеханики
показали зоны концентрации напряжений в костной ткани, но в пластиночных
имплантатах площадь отверстий для прорастания костной ткани должна составлять
1/3 площади самого имплантата.
Многочисленные исследования установили необходимое требование к
внутрикостным имплантатам - поверхность имплантата должна быть шероховатой или
микропористой.
Шероховатость создает соединение костной ткани с имплантатом и
предотвращает отторжение. Исследования показали, что имплантаты с шероховатой
поверхностью лучше укрепляются в кости и меньше подвержены вредному влиянию
действующих на них сил.
Известны разнообразные способы создания шероховатой поверхности:
производится очистка поверхности имплантата при помощи крупообразных
опрыскиваний кислотой, очищающих поверхность и делающих ее слегка шероховатой с
сохранением повышенного количества окисной пленки на поверхности;
покрытие титановой плазмой (T.P.S.). В этом случае покрытие подается при
температуре 13000º С и под высоким давлением, что превращает состав в
ионизированный поток, наплавляемый на имплантаты;
покрытие при помощи гидроксиапатита (Н.А.) или заменителей кости.
Гидроксиапатиты обладают остеокондуктивным свойством - стимулирующим рост
кости. Гидроксиапатит способствует первичному «приживлению» имплантата, но
иногда из-за гигроскопичности подвержен загрязнению или вымыванию;
покрытие при помощи Bone Morfologic Protein (В.М.Р.), обладающее
свойством остеокондукции (эти покрытия находятся в стадии исследования);
покрытие имплантатов дополнительным окисным слоем. Некоторые фирмы
осуществляют это покрытие в вакууме, другие - без вакуума. Отсутствие вакуума
ухудшает качество покрытия.
В зависимости от методики установки имплантаты могут быть одно- и
двухэтапными. Создано множество видов имплантатов (в мире насчитывается около
70 фирм, производящих имплантаты). Наиболее распространенными являются
остеоинтегрируемые осесимметричные имплантаты (как правило, цилиндрические или
винтовые), которые показали высокую клиническую эффективность и наиболее
изучены.
Материалы для стоматологических
имплантатов
Материалы для стоматологических имплантатов должны отвечать нескольким
требованиям: отсутствие токсичности и коррозии; прочность; технологичность;
близкие к естественным тканям физические свойства и т.д. Несоответствие
материала хотя бы по одному из параметров снижает функциональную ценность
имплантата и сроки его функционирования. Оптимальное сочетание характеристик
материала обеспечивает биосовместимость (в т.ч. биомеханическую) имплантата.
Известные материалы для стоматологических имплантатов можно
классифицировать как биоинертные (титан и его сплавы, цирконий, корундовая
керамика, стеклоуглерод и др.), биотолерантные (нержавеющая сталь,
хром-кобальтовые сплавы и др.) и биоактивные (покрытия имплантатов
гидроксилапатитом, кальцийфосфатной керамикой и др.). Биотолерантные материалы
практически не применяются в настоящее время, т.к. не пригодны для целей
имплантации ввиду отсутствия биоинертности. Другие материалы, обладая высокими
качествами совместимости с костью, имеют существенные недостатки:
хрупкость при ударной нагрузке и недостаточная технологичность у
керамики; недостаточная прочность и некоторые отрицательные проявления в
клинике у биоактивных покрытий.
Процесс совершенствования материалов для имплантатов продолжается,
однако, в сложившейся практике имплантологии используются в подавляющем
большинстве металлические имплантаты.
Разными авторами проведены исследования реакции тканей на различные
металлические материалы. В соответствии с этими исследованиями, металлы были
поделены на три группы:
токсичные металлы (ванадий, никель, хром и кобальт);
промежуточные металлы (железо, алюминий и золото);
инертные металлы (титан и цирконий).
Реакция тканей на титановые имплантаты наиболее благоприятна. Не происходит
ионный обмен материала имплантата с тканями, отсутствуют изменения рН тканей и
наблюдается образование костной ткани вокруг металла. Титан является
биосовместимым и некоррозийным материалом. Кроме того, титан имеет очень малый
удельный вес и позволяет получить имплантаты относительно легкие и прочные.
Большинство коммерческих имплантатов - из титана. При этом подавляющее
большинство имплантологов отдают предпочтение остеоинтегрируемым имплантатам в
отличие от имплантатов, обеспечивающих фиброссальное соединение с тканями.
Костная ткань обладает эластичностью, и долговременное функционирование
имплантата зависит от физико-механических свойств материала, из которого он
изготовлен, и формы внутрикостной части имплантата. Имплантаты, близкие по
форме к цилиндру и обладающие пористой поверхностью, наилучшим способом
распределяют функциональные нагрузки на подлежащие костные ткани. Распределение
напряжений в кости, по данным фотоэластического моделирования, вокруг таких
имплантатов характеризуется оптимальной равномерностью и величиной.
Архитектоника кости
Архитектоника кости - это характеристика организации и количественного
соотношения структурных элементов губчатого и компактного слоев. Соотношение
компактного и губчатого слоев нижней и верхней челюстей неодинаково в различных
их частях. Так, по данным А.Т. Бусыгина (1962), доля компактного слоя
альвеолярного отростка НЧ составляет 50,1%, а губчатого - 19,9%. Альвеолярный
отросток ВЧ содержит 27-30 % компактного и 70-72% губчатого слоя соответственно.
Таким образом, приблизительное соотношение компактного и губчатого слоев
альвеолярных отростков составляет 1:1 для НЧ и 1:3 для ВЧ. Снижение
функциональной нагрузки после утраты зубов приводит к изменению архитектоники
челюстных костей за счет уменьшения плотности трабекулярной сети. Наиболее
выражено оно в боковых отделах челюстей, где губчатый слой хорошо развит и
прямо зависит от жевательной нагрузки, передаваемой через зуб на костную ткань.
В меньшей степени изменение архитектоники кости проявляется во фронтальном
отделе НЧ, который является симфизом и содержит в основном компактный слой.
Для систематизации типов архитектоники костной ткани челюстей было
предложено несколько классификаций. Наиболее распространенная из них
классификация по Lekhohn и Zarb (1985) отражает основные фенотипы архитектоники
тела и альвеолярных отростков челюстей и включает 4 класса качества кости (рис.
2).
Класс I - костная ткань челюсти представлена почти полностью гомогенным
компактным слоем.
Класс II - толстый компактный слой окружает высокоразвитый губчатый слой.
Класс Ш - тонкий компактный слой окружает высокоразвитый губчатый слой.
Класс IV - тонкий компактный слой окружает губчатый слой с малой
плотностью трабекулярной сети.
К сожалению, в этой классификации не отражено состояние остеопороза
челюстей.
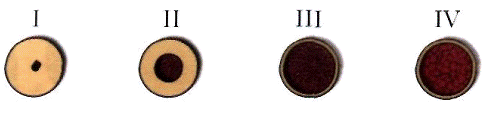
Рис. 2. Классификация качества кости по Lekholm и Zarb (1985)
Еще одной распространенной классификацией является классификация качества
кости по Misch.1 - толстая компактная кость. Передний участок
атрофированной беззубой нижней челюсти. Достоинства: хорошая начальная
стабильность имплантатов; большая площадь контакта имплантата с костью;
возможность использования коротких имплантатов.
Недостатки: слабое кровоснабжение (увеличено время заживления); часто
небольшая высота кости (соотношение имплантата и коронки); трудности при
подготовке ложа (перегрев кости).2 - толстая кость с пористым
компактным веществом и выраженным губчатым веществом трабекулярного строения.
Передний и дистальный участки нижней челюсти, передний участок верхней челюсти
(небная сторона). Достоинства: хорошая начальная стабильность; хорошее
кровоснабжение и возможность благоприятного заживления; несложная подготовка
ложа. Недостатки: не имеются.3 - тонкая кость с пористым компактным
веществом и губчатым веществом рыхлой структуры. Передние и дистальные участки
верхней челюсти. Дистальные участки нижней челюсти. Ситуация после костной
пластики кости класса D2. Достоинства: хорошее кровоснабжение.
Недостатки: трудности с подготовкой ложа (расширение); необходимость
оптимально использовать наличную кость; уменьшенная площадь контактной зоны
имплантата с костью (необходимость увеличения числа имплантатов). D4
- рыхлое, тонкое компактное вещество кости. Бугристость верхней челюсти,
условия после костной пластики.
Достоинства: не имеются. Недостатки: подготовка ложа затруднена (может
отсутствовать начальная стабильность); необходимость оптимально использовать
наличную кость; уменьшенная площадь контактной зоны имплантата с костью (необходимость
увеличения числа имплантатов).
При альвеолярной кости, относящейся к классам D1-D4,
Misch рекомендует увеличивать нагрузку на кость постепенно, поскольку она
способна к функциональной адаптации, если не будет перегружена.
Имеет смысл выделение 6 основных фенотипов архитектоники челюстных
костей, которые можно верифицировать по данным компьютерной томографии.тип -
костная ткань челюсти представлена практически полностью компактным слоем.
Такой тип архитектоники чаще встречается во фронтальном отделе НЧ, реже в
боковых ее отделах и во фронтальном отделе ВЧ. Соответствует I классу качества
кости по Lekhohn и Zarb и практически не подвержен остеопорозу при снижении
функциональной нагрузки.тип - соотношение компактного и губчатого слоев
составляет 1:1. Губчатый слой представлен немногочисленными, но очень толстыми
трабекулами: толщина компактного слоя 3-5 мм и более. Такой тип архитектоники
чаше встречается в области премоляров и моляров НЧ, во фронтальном отделе и в
области премоляров ВЧ, реже в области моляров ВЧ и во фронтальном отделе НЧ.
Соответствует II классу по Lekholm и Zarb.тип - соотношение компактного и
губчатого слоев составляет 1:3. Толщина компактного слоя при таком тине
архитектоники обычно 2-3 мм. Губчатый слой представлен равномерной, хорошо
развитой сетью трабекул, однако они тонкие и не формируют четко ориентированные
устои. Такой тип архитектоники чаще встречается в области моляров НЧ и ВЧ, реже
во фронтальном отделе и в области бугров ВЧ, очень редко во фронтальном отделе
НЧ. Соответствует III классу по Lekholm и Zarb.тип - соотношение компактного и
губчатого слоев составляет 1:4 и более. Толщина компактного стоя - 1-2 мм.
Губчатый слой представлен рыхлой сетью тонких трабекул. Характерен для бугров и
альвеолярного отростка в области моляров ВЧ, редко для области моляров НЧ.
Практически не встречается во фронтальных отделах челюстей. Соответствует IV
классу по Lekholm и Zarb.тип - остеопороз, развившийся в результате
регрессивной трансформации губчатого слоя кости, имевшей до этого III фенотип архитектоники. Толщина
компактного слоя составляет 2-1 мм. Губчатый слой практически отсутствует.тип -
результат регрессивной трансформации IV типа архитектоники. Толщина компактного
слоя составляет не более 1-1,5 мм. Губчатый слой отсутствует. Данный тип может
рассматриваться как декомпенсированный остеопороз, так как при такой
организации костная ткань челюсти не в состоянии адекватно реагировать на
функциональную нагрузку и лишена способности к структурной перестройке.IV
фенотипы архитектоники являются вариантами нормальной структуры костной ткани
челюстей и могут встречаться как в области правильно функционирующих зубов, так
и в участках, лишенных зубов. V-VI типы архитектоники челюстей является
результатом резорбции и атрофии структурных единиц кости и представляют собой
регионарный остеопороз как следствие адентии (развивается, как правило, в
боковых отделах челюстей более чем в 33-73% случаев).
Регионарный остеопороз после утраты зубов обусловлен рядом факторов:
. Отдел челюсти. Наиболее подвержены регионарному остеопорозу боковые
отделы верхней челюсти (состоит преимущественно из губчатого вещества).
. Продолжительность адентии. Более половины случаев регионарного
остеопороза - результат адентии в течение двух и более лет
. Съемное протезирование. Многочисленные исследования подтверждают
негативное воздействие съемных зубных протезов на периост и костную ткань
челюстей вследствие нарушения кровообращения в протезном ложе, утолщения
эластичного слоя и почти полной деградации остеогенного слоя надкостницы.
. Форма лицевого отдела черепа. При брахицефалическом типе имеется
предрасположенность к развитию регионарного остеопороза челюстей при адентии
(более высокие темпы атрофии кости, по сравнению с мезо- и долихоцефалами).
. Пол. Регионарный остеопороз беззубых отделов челюстей у женщин
встречается чаще - 35% случаев (у мужчин - 26%) в связи с тем, что плотность
костной ткани челюстей у женщин меньше, чем у мужчин. Кроме того, у женщин
происходит значительная потеря костной массы после родов, в период лактации и
после менопаузы. В большинстве случаев (64%) регионарный остеопороз челюстей
наблюдается у женщин в возрасте от 40 до 50 лет.
. Возраст. Заметна тенденция к снижению плотности кости с возрастом, что
соответствует исследованиям, свидетельствующим об уменьшении общей костной
массы скелета человека с возрастом.
. Тип телосложения. III-IV типы архитектоники кости чаще наблюдаются у
гипостеников, что подтверждает наличие предрасположенности к остеопорозу у лиц
с хрупким телосложением.
Морфология биосовместимости
внутрикостных имплантатов
Биосовместимость организма и внутрикостного имилантата проявляется в виде
его неподвижного соединения с окружающей костной тканью, т.е. в виде
«функционального анкилоза» согласно определению A. Schroeder (1976). Такое
соединение формируется за счет физических, а иногда и физико-химических связей
костного матрикса с поверхностью имплантата: способно выдерживать не только
близкий к физиологическому уровень напряжения, но и двух-трехкратное его
увеличение при максимальных усилиях, развиваемых жевательной мускулатурой. При
этом неподвижный по отношению к окружающим структурным единицам кости имплантат
под воздействием жевательной нагрузки вызывает упругую деформацию трабекул и
остеонов, что может повысить биоалектрическую активность кости и создать
благоприятный информационный фон для адекватной структурной перестройки, а в
дальнейшем и для нормальной жизнедеятельности костного органа.
Существуют три основных варианта организации тканей на поверхности
раздела имплантат/кость:
) непосредственный контакт костной ткани с поверхностью имплантата -
остеоинтеграция. По определению П.-И. Бранемарка это «очевидное прямое
(непосредственное) прикрепление или присоединение живой костной ткани к
поверхности имплантата без внедрения прослойки соединительной ткани».
) опосредованный контакт, когда между собственно костной тканью и
поверхностью имплантата образуется прослойка соединительной ткани, состоящей
преимущественно из волокон коллагена и грубоволокнистой костной ткани - фиброостеоинтеграция.
По определению Ch. Weiss (1990) это «определяемая на уровне
световой микроскопии остеогенная периимплантатная связка, функционирующая между
хорошо дифференцированной живой костью и несущим нагрузку имплантатом».
) образование волокнистой соединительной ткани на поверхности имплантата
- фиброинтеграция.
Первые два варианта - это физиологический ответ костной ткани на введение
и функционирование имплантата. Третий вариант является нормальным для
соединительной мягкой ткани, например, слизистой оболочки или стромы тканей
костно-мозговых пространств. Однако для собственно костной ткани это
неадекватный ответ на введение имплантата, свидетельствующий об отторжении
имплантата или какой-либо его части.
Механизмом достижения костной интеграции является контактный остеогенез,
в основе которого лежат процессы остеоиндукции и остеокондукпии непосредственно
на поверхности имплантата, а также способность кости к заживлению но типу
первичного натяжения. Фиброзно-костная интеграция является результатом дистантного
остеогенеза, в основе которого лежат те же процессы. Однако остеоиндукция и
остеокондукпия происходят не на поверхности имплантата, а на поверхности кости.
По своей биологической сути дистантный остеогенез представляет собой заживление
кости по типу вторичного натяжения. Понятие контактного и дистантного
остеогенеза было введено в имплантологию J. Osborn и H. Newesley, которые в
1980 г. описали эти два варианта регенерации на поверхности раздела
«имплантат-кость».
Под определением «контактный остеогенез» принято понимать процесс
регенерации костной ткани непосредственно на поверхности имплантата, имеющий
три стадии развития остеокондукцию, образование кости de novo и структурную
перестройку кости. Условием для остеокондукции является организация прочно
прикрепленного к поверхности имплантата сгустка крови и образование моста из
волокон фибрина между поверхностью имплантата и жизнеспособной, сохранившей
остеоиндуктивные свойства костной тканью.
Дистантный остеогенез - процесс регенерации костной ткани вокруг
имплантата. Суть отличия дистантного остеогенеза от контактного заключается в
том, что в результате дистантного остеогенеза имплантат становится окруженным
костной тканью за счет нормального остеогенеза на поврежденной поверхности
кости, а не за счет продвижения фронта остеогенеза по направлению к имилантату
и по его поверхности. При дистантном остеогенезе отсутствует остеокондукция
непосредственно на поверхности имплантата.
Показания и противопоказания к
имплантации
Первоочередной задачей при вторичной адентии является определение
необходимости и возможности использования внутрикостных имплантатов при выборе
ортопедического метода стоматологического лечения пациентов.
Показаниями к дентальной имплантации служат клинические варианты
вторичной адентии:
отсутствие одного из зубов во фронтальном отделе;
ограниченные включенные дефекты зубного ряда;
полное отсутствие зубов, особенно при снижении высоты альвеолярных
отростков;
непереносимость съемных протезов вследствие повышенной чувствительности к
акрилатам или при выраженном рвотном рефлексе;
В процессе сбора анамнеза, выявления жалоб пациента и осмотра полости рта
определяются абсолютные и относительные противопоказания к дентальной
имплантации.
Абсолютными противопоказаниями служат:
заболевания крови и кроветворных органов;
заболевания ЦНС (врожденные и приобретенные);
злокачественные новообразования органов и систем у пациента;
иммунопатологические состояния;
системные заболевания соединительной ткани (ревматические, ревматоидные
процессы, дерматозы, склеродермия и т.д.);
туберкулез и его последствия;
заболевания слизистой оболочки полости рта (хронический рецидивирующий
афтозный стоматит, красная волчанка, пузырчатка, синдром Шегрена, синдром
Бехчета и пр.);
сахарный диабет I типа.
Относительными противопоказаниями являются:
неудовлетворительная гигиена и несанированность полости рта;
заболевания пародонта;
аномалии прикуса;
артрозо-артрит височно-нижнечелюстных суставов;
выраженная атрофия или дефект костной ткани альвеолярного отростка;
вредные привычки (курение, злоупотребление алкоголем, наркомания);
бруксизм;
беременность.
химиотерапия и лучевое лечение.
Определение количества имплантатов
При одиночных дефектах зубных рядов применяют принцип имплантационной
изотопии, обоснованный С. Muratori.
Суть его сводится к следующему положению: количество устанавливаемых
имплантатов должно соответствовать количеству отсутствующих корней зубов.
Исходя из этого принципа, при одиночных дефектах фронтальной группы зубов
(включая премоляры) необходимо устанавливать один имплантат, при отсутствии
моляра - два имплантата. Исключение составляют случаи, когда вследствие
конвергенции соседних с дефектом зубов отсутствует пространство, необходимое
для установки двух имплантатов. В этой ситуации можно установить один имплантат
на место двух-трехкорневого зуба, но диаметр имплантата при этом должен
составлять по меньшей мере 4 мм (лучше 5-6 мм).
При включенных дефектах может устанавливаться различное количество
имплантатов, которое определяется не столько видом адентии, сколько
конструкцией протеза и анатомическими условиями. При включении в протезную
конструкцию граничащих с дефектом зубов наиболее распространенным вариантом является
установка одного-двух винтовых или цилиндрических имплантатов или одного
пластиночного имплантата, или одного имплантата комбинированной формы. При
использовании в качестве опоры зубного протеза только имплантатов лучше
придерживаться принципа имплантационной изотопии или использовать формулу
расчета:
= N-1.
где X - оптимальное количество имплантатов,
N -
количество отсутствующих корней зубов.
При концевых дефектах зубных рядов также может устанавливаться различное
количество нескольких типов имплантатов. Их выбор диктует конструкция протеза с
точки зрения использования в качестве его опоры соседних с дефектом зубов.
Общим правилом может считаться «правило трех точек опоры», т.е. при включении в
протезную конструкцию одного зуба оптимальным вариантом является установка двух
имплантатов, при включении двух зубов - одного имплантата. При отсутствии более
двух зубов, если протезирование осуществляется без включения в протезную
конструкцию соседних с дефектом зубов, лучше установить три имплантата или придерживаться
формулы, описанной выше.
При полной адентии количество устанавливаемых имплантатов может
составлять от 2 до 16 на каждую челюсть. Все зависит от способа протезирования
и анатомических условий.
Имплантат со всех сторон должна окружать кость толщиной более 1 мм.
Анатомические образования, такие как нижнечелюстные каналы,
верхнечелюстные пазухи и грушевидное отверстие, должен отделить от имплантата
слой кости не менее 1 мм.
Кроме того, имплантаты и соседние с ними зубы, а также имплантаты между
собой должен разделять слой кости толщиной не менее 1,5 мм.
Двухэтапные имплантаты винтовой, цилиндрической и комбинированной формы,
минимальный диаметр которых в силу технологических возможностей изготовления
составляет 3-4 мм могут применяться при толщине альвеолярных отростков
соответственно 5-6 мм. Одноэтапные винтовые имплантаты, диаметр которых обычно
составляет 2,5-3,0 мм могут применяться при толщине альвеолярных отростков
более 4,5 мм. Пластиночные имплантаты, толщина внутрикостной части которых обычно
соответствует 1-1,5 мм, могут использоваться в том случае, когда толщина
альвеолярного отростка составляет всего 3-3,5 мм.
Одноэтапная методика установки имплантатов может применяться при I и II типах архитектоники кости и благоприятных для имплантации анатомо-топографичееких
условиях:
• достаточном объеме кости, адекватной межальвеолярной и межокклюзионной
высоте, нормальном прикусе;
• наличии условий для аккуратной адаптации краев операционной раны в
области имплантата;
• отсутствии очевидного риска возникновения воспалительных процессов в
полости рта в послеоперационном периоде, например, пародонтита.
Одноэтапная методика может применяться также при III и даже IV типе архитектоники кости, но при условии,
что имплантаты будут установлены бикортикально.
В остальных случаях предпочтение следует отдавать двухэтапной методике
имплантации. Факторами, влияющими на определение срока исключения имплантата из
функции, являются: тип архитектоники, вариант расположения имплантата по
отношению к компактному слою кости и анатомическая ситуация.
Непосредственную функциональную нагрузку (через 7-14 дней после
имплантации) на имплантаты и окружающую их кость можно давать в том случае,
если имплантаты с высотой внутрикостной части более 12 мм были установлены
бикортикально, межкортикально или в костную ткань, архитектоника которой
соответствует I или II типам. В
остальных случаях включать имплантаты в функциональную нагрузку следует спустя
2-3 мес. после их установки. При регрессивной трансформации кости (V-VI типы
архитектоники), неблагоприятных анатомических условиях и применении
нестандартных методик следует увеличить срок исключения имплантатов из
функциональной нагрузки до 16, а иногда и 20 мес.
Заключение
В современной стоматологии широко используется метод имплантации
искусственных опор для съемных и несъемных зубных протезов. Имплантаты
увеличивают возможности стоматолога при восстановлении частичных и полных
дефектов зубных рядов и имеют целый ряд преимуществ перед традиционным
протезированием.
Повышение благосостояния народа, социальные преобразования, увеличение
продолжительности жизни людей создают потребность в изготовлении качественных и
полноценных зубных протезов. Многих пациентов, особенно молодого возраста,
съемные протезы не удовлетворяют как в функциональном, так и особенно в
моральном отношении. Однако потребность в ортопедическом лечении, в том числе с
помощью несъемных конструкций, остается довольно высокой.
Благодаря научно-техническому прогрессу во многих отраслях науки и
техники и, особенно на стыке металлургии, электрохимии, ортопедической и
хирургической стоматологии были созданы предпосылки для формирования
стоматологической имплантологии, а в последние десятилетия сформировалась
практически новая специальность - стоматолог-имплантолог. Поток пациентов с
типовыми дефектами зубных рядов, их финансовые возможности и техническая база
зубопротезных лабораторий способствовали созданию приемлемой методики зубной
имплантации, отвечающей социальному заказу общества.
Еще Л. Линков назвал свою книгу «Мир без зубных протезов», предвосхищая
наступление новой эры в стоматологии - эры импластрукции. Сейчас не остается
сомнений в наступлении этого периода развития стоматологии, но, вместе с тем,
высокая стоимость процедуры имплантации и последующего протезирования
препятствует доступу к данным технологиям широких слоев населения.
Список литературы
1. Альфаро Ф.Э. Костная пластика в
стоматологической имплантологии. Описание методик и их клиническое применение /
Пер. с англ. - М.: Квинтэссенция (Азбука), 2006. - 235 с.
2. Дентальная имплантология. Вводный
курс: Учеб. пособие / В.И. Куцевляк, Н.Б Гречко, С.В. Алтунина, С.Л Старикова.
- Харьков: ХГМУ, 2005. - 183 с.
3. Жусев А.И., Ремов А.Ю. Дентальная
имплантация: Критерии успеха. - М., 2004. - 220 с.
4. Иванов С.Ю., Бизяев А.Ф., Ломакин
М.В., Панин А.М. Стоматологическая имплантология. / Учебное пособие. - М.: ГОУ
ВУНМЦ МЗ РФ, 2000. - 96 с.
5. Кулаков А. А., Лосев Ф. Ф., Гветадзе
Р. Ш. Зубная имплантация. - М.: Медицинское информационное агентство, 2006. -
152 с.
6. Мушеев И.У., Олесова В.Н., Фрамович
О.З. Практическая дентальная имплантология: Руководство. - 2-е изд. доп. - М.:
Локус Станди, 2008. - 498 с.
7. Параскевич В.Л. Дентальная
имплантология. Основы теории и практики. - 2-е изд. - М.: Медицинское
информационное агентство, 2006. - 400 с.
8. Суров О. Н. Зубное протезирование на
имплантатах. - М.: Медицина, 1993. - 208 с.
9. Тимофеев А.А. Хирургические методы
дентальной имплантации. - К.: ООО «Червона Рута-Турс», 2007. - 128 с.
10.Хобкек Дж.А.
Руководство по дентальной имплантологии / Хобкек Джон А., Уотсон Роджер М.,
Сизн Ллойд Дж.Дж.; Пер. с англ.; Под общ. ред. М.З. Миргазизова. - М.:
МЕДпресс-информ, 2007. - 224 с