Лечение пневмонии у пожилых
Введение
Инфекции нижних дыхательных путей -
наиболее часто встречающиеся инфекционные заболевания человека. Среди них
особое место занимает пневмония, которая все еще остается актуальной
медико-социальной проблемой, особенно у пациентов пожилого возраста. В
настоящее время пневмония занимает 4-5-е место в структуре общих причин
смертности после сердечнососудистых заболеваний, онкологической патологии и
ХОЗЛ, и 1-е - среди инфекционных болезней [2]. В Украине в 2005 г., по данным
официальной статистики, заболеваемость пневмонией у взрослых составила 4,26 на
1 тыс. населения, смертность - 13,5 на 100 тыс. населения, то есть около 3,2%
[14]. В 30% случаев пневмония имеет затяжной характер, а в 20% - атипичное
течение [29]. Особенности демографических процессов ведут к росту численности
населения старших возрастов. Пневмонии занимают одно из ведущих мест среди
причин смерти лиц пожилого возраста. Они широко распространены, сложны в
диагностике, отличаются тяжелым течением, высокой летальностью.
1. Особенности лечения
пневмонии у лиц пожилого возраста
Риск развития пневмонии значительно
повышается с возрастом. В связи с увеличением продолжительности жизни проблема
пневмонии в пожилом и старческом возрасте приобретает особое медицинское и
социальное значение. Распространенность внебольничной пневмонии среди данного
контингента в России составляет 17,4%, а в США - 20-40%. В США ежегодная
заболеваемость внебольничной пневмонией у таких пациентов, находящихся в
домашних условиях, составляет 20-40 случаев на 1 тыс. человек, среди пациентов
гериатрических учреждений - 60-115 на 1 тыс., а частота госпитальных пневмоний
- 250 случаев на 1 тыс. человек [2].
Приблизительно у 50% пациентов
пожилого возраста пневмония приводит к летальному исходу, она занимает
четвертое место среди причин смертности у больных старше 65 лет [1]. Смертность
от госпитальной пневмонии у данной категории больных достигает 30-80% [2].
Пневмония у лиц старше 60 лет обычно
развивается на фоне анатомически измененной легочной паренхимы, нарушений вентиляции
и гемоперфузии [25].
Существуют факторы,
предрасполагающие к развитию пневмонии у больных пожилого и старческого
возраста [1]:
сердечная недостаточность;
ХОЗЛ;
заболевания центральной нервной
системы (сосудистые, атрофические);
онкологические заболевания;
сахарный диабет;
инфекции мочевыводящих путей;
медикаментозная терапия, снижающая
иммунный ответ (глюкокортикостероиды, цитостатики, антациды, Н2-блокаторы);
гиподинамия, вследствие чего
создаются «местные условия» для развития инфекции;
частое пребывание в стационаре.
Все эти факторы являются взаимно
отягощающими и приводят к развитию осложнений и декомпенсации.
Актуальной проблемой современной
медицины является полиморбидность - наличие двух или более сопутствующих
заболеваний, особенно у лиц старшего возраста. Взаимное влияние заболеваний,
инволютивные процессы естественного старения, побочное действие медикаментозной
терапии меняют клиническую картину и течение заболеваний, характер и тяжесть
осложнений, снижают качество жизни пациентов, ограничивают или усложняют
лечебно-диагностический поиск [11]. У 80-90% больных пожилого возраста наиболее
часто выявляют болезни органов кровообращения, ХОЗЛ, неврологические сосудистые
заболевания, сахарный диабет, хроническую почечную недостаточность, заболевания
печени [26]. Поэтому следует учитывать, что в пожилом возрасте течение многих
заболеваний может быть атипичным: скрытым, малосимптомным.
Клинические особенности пневмонии у
пациентов пожилого возраста [1]:
малая физикальная симптоматика,
нередко отсутствие локальных клинических и рентгенологических признаков
легочного воспаления;
частое отсутствие острого начала,
болевого синдрома;
частые нарушения со стороны
центральной нервной системы (спутанность сознания, заторможенность,
дезориентация), наступающие остро и не коррелирующие со степенью гипоксии
(могут быть первыми клиническими проявлениями пневмонии и нередко расцениваются
как острые нарушения мозгового кровообращения);
одышка, не объясняемая другими
причинами (сердечной недостаточностью, анемией и др.);
изолированная лихорадка без
признаков локального легочного воспаления (у 75% больных температура выше 37С);
ухудшение общего состояния, снижение
физической активности, внезапная и не всегда объяснимая утрата навыков
самообслуживания;
необъяснимые падения, часто
предшествующие появлению признаков пневмонии (не всегда ясно, является ли
падение одним из проявлений пневмонии или она развивается уже после него);
обострение и декомпенсация
сопутствующих заболеваний (усиление или появление признаков сердечной декомпенсации,
нарушений ритма сердца, декомпенсации сахарного диабета, признаки дыхательной
недостаточности и др.). Нередко указанная симптоматика выступает в клинической
картине на первый план;
длительное рассасывание легочного
инфильтрата (до нескольких месяцев).
Основными осложнениями пневмонии
являются [14]:
плевральный выпот;
эмпиема плевры;
деструкция / абсцесс легочной ткани;
острый респираторный
дистресс-синдром;
острая дыхательная недостаточность;
инфекционно-токсический шок;
сепсис;
перикардит, миокардит.
Следует помнить, что именно
осложнения, в основном прогрессирующая дыхательная недостаточность,
заканчивающаяся фатальной сердечно-сосудистой катастрофой, являются
непосредственной причиной смерти у больных пневмонией (Л.Г. Дуков, 1988).
Наиболее важными, в том числе и с
точки зрения планирования антибактериальной терапии, являются
гнойно-деструктивные осложнения. Они развиваются преимущественно у лиц пожилого
и старческого возраста, а также при наличии таких сопутствующих заболеваний,
как сахарный диабет, хронический алкоголизм и др. Излюбленная локализация
нагноительных процесов - задненаружные сегменты обоих легких: ІІ сегмент
верхней доли и ІV - нижней. Трудно поддаются распознаванию случаи стертого
течения нагноительных процессов, которые наблюдаются приблизительно у каждого
третьего больного с абсцедированием [31].
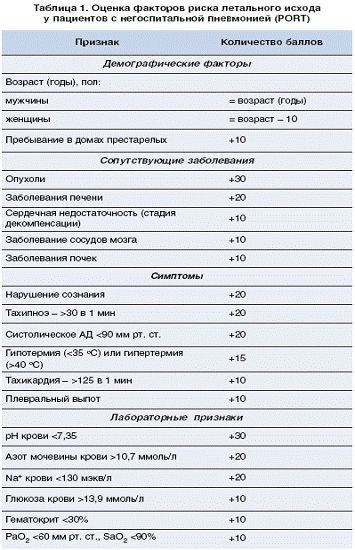
Большое значение для определения
тактики лечения и прогноза у пациентов пожилого и старческого возраста имеет
выявление факторов риска.
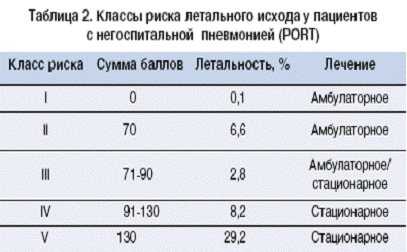
Соответственно суммарной балльной
оценке прогностических критериев определяют риск летального исхода при
пневмонии (таблица 2).
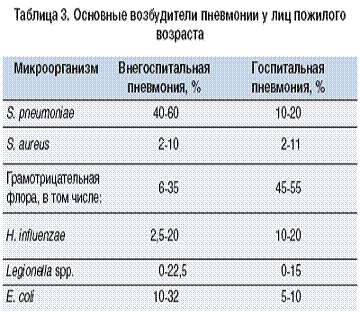
У пациентов пожилого возраста с
пневмонией выявляется широкий спектр возбудителей. Удельный вес различных
микроорганизмов в развитии пневмонии у пожилых представлен в таблице 3 [1, 2].
Своевременная диагностика и
адекватная терапия пневмонии являются актуальной проблемой клинической
медицины.
Лечение пневмонии у лиц пожилого и
старческого возраста имеет ряд особенностей и сложностей. Это связано с тем,
что с возрастом изменяется фармакокинетика лекарственных средств, что может
привести к изменению фармакодинамических эффектов.
пневмония терапия пожилой лечение
Установлено, что старение
сопровождается значительными изменениями на всех уровнях жизнедеятельности
организма: молекулярно-генетическом (первичные изменения в регуляторных звеньях
генетического аппарата с последующими нарушениями в структурных генах, снижение
биосинтеза белков), клеточном (изменения структуры и функции клеточных
мембран), органном (нарушения функций сердечно-сосудистой системы, печени,
почек, дыхания, пищеварения и др.). Все это влияет как на терапевтический
эффект лекарственных средств, так и на частоту возникновения побочных реакций у
пациентов пожилого возраста [10]. В то же время возникающая вследствие
полиморбидности полипрагмазия является причиной резкого повышения частоты
системных побочных эффектов лекарственных средств. При этом риск развития
побочных реакций у пациентов пожилого возраста в 5-7 раз выше, чем у молодых, и
таких больных в 2-3 раза чаще госпитализируют по поводу побочных реакций
лекарственных средств, чем пациентов молодого и среднего возраста [17].
Основой лечения пневмонии является
адекватная и, что особенно важно для лиц пожилого возраста, своевременно
начатая антибактериальная терапия. Эффективность лечения в первую очередь
зависит от правильного выбора антибактериального препарата.
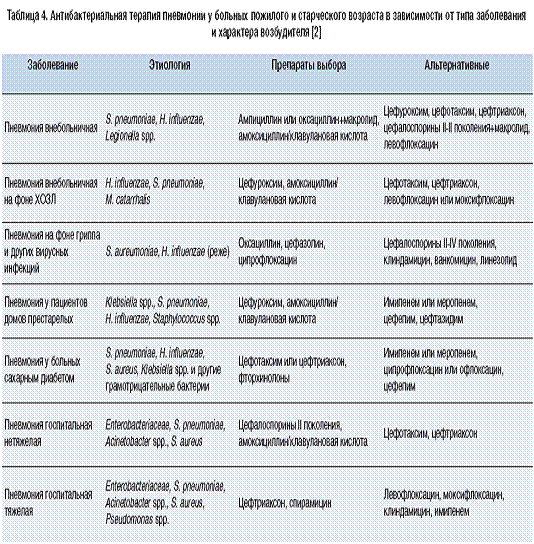
При лечении пневмонии у пожилых
необходимо руководствоваться прежде всего приказом МЗ Украины №128 от
19.03.2007 г. и данными таблице 4.
При выборе антибиотика для лечения
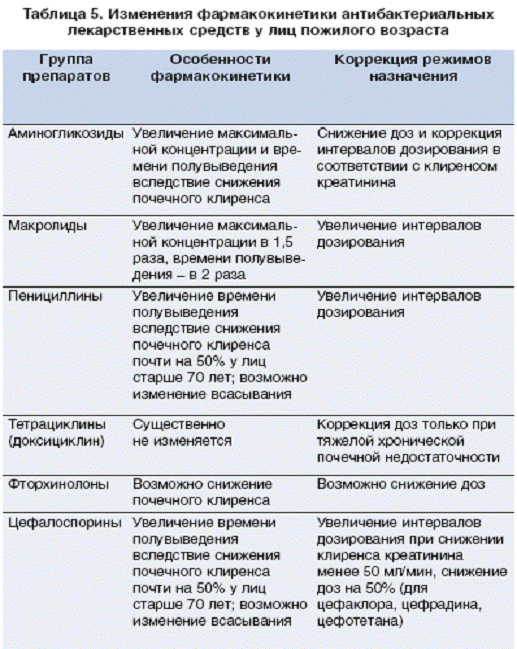
пневмонии у пациентов старших возрастных групп следует учитывать
фармакокинетику препарата, возрастные изменения которой могут существенно
модифицировать режимы лечения [2] (таблица 5).
Также следует учитывать возможные
побочные эффекты антибактериальных препаратов их взаимодействие с другими лекарственными
средствами. Поэтому по мере возможности предпочтение необходимо отдавать
монотерапии. Важное значение имеет также путь введения антибиотиков.
В гериатрической практике
пероральное назначение антибактериальных препаратов имеет ряд преимуществ: оно
безопаснее, проще и дешевле [38]. Предпочтение следует отдавать лекарственным
средствам с различными формами введения с использованием режима ступенчатой
терапии.
2.
Антимикробная эмпирическая терапия. Общие подходы
Выбор эмпирической
антимикробной терапии при пневмонии, развившейся как в амбулаторных условиях,
так и в условиях стационара или ДДУ, должен быть прежде всего основан на
спектре предполагаемых возбудителей. Однако до окончательного выбора
антибактериального препарата необходимо принять во внимание ряд других
моментов.
У пациента должен
быть тщательно собран анамнез на предмет наличия аллергии к лекарственным
средствам, в частности к b-лактамным антибиотикам. По возможности следует
уточнить тип аллергической реакции.
У пожилых
пациентов, как правило, имеет место та или иная степень почечной и / или
печеночной недостаточности, что влияет и на выбор препарата и его дозирование.
При выраженной печеночной недостаточности может потребоваться снижение суточной
дозы или применение антибиотиков, элиминирующихся почками. Однако при
незначительно или умеренно выраженных изменениях печеночных функций применение
антибактериальных препаратов, выводящихся и / или инактивирующихся с участием
печени, может быть вполне безопасным.
Довольно часто у
пожилых пациентов затруднен венозный доступ. Прежде всего, это играет роль при
назначении амбулаторного лечения, т.к. при поступлении пациента в стационар или
нахождении его в ДДУ, венозный доступ может быть облегчен путем постановки
периферического или центрального катетера. Внутримышечный путь введения следует
ограничить, поскольку сниженная мышечная масса у пожилых людей делает данную
процедуру сложной и болезненной. В связи с этим в последнее время появляется
все больше данных о возможности проведения пероральной терапии пневмоний у
пожилых пациентов. Безусловно, в большинстве своем пациенты с НП продолжают
получать терапию парентеральными препаратами, кроме того, госпитализированного
больного с ВП при стабилизации состояния (прежде всего исчезновении лихорадки)
в течение 48 часов от начала парентерального введения антибиотика можно
перевести на прием препарата внутрь (ступенчатая терапия). Помимо удобства для
пациента и персонала перевод на пероральный прием имеет и фармакоэкономические
преимущества. Прием внутрь исключает необходимость постоянного внутривенного
доступа, что может способствовать более ранней выписке пациента из стационара.
Отдельным преимуществом является решение проблемы, характерной для пожилых
пациентов, находящихся на внутривенной терапии, а именно снижение частоты
развития флебитов. Применение пероральной терапии, безусловно, важно и для
пациентов, находящихся в ДДУ, т.к. персонал, способный выполнять парентеральную
инфузию препарата, там не всегда имеется. Кроме того, как уже отмечалось выше,
следует принять во внимание определенные сложности внутривенного и
внутримышечного введения у таких пациентов. Терапия пероральными антибиотиками
пневмонии, развившейся в ДДУ, имеет дополнительные преимущества для пациента:
раннее начало такой терапии может позволить ему продолжить и завершить курс
лечения в условиях ДДУ и избежать госпитализации в специализированный
стационар.
Поскольку
большинство пожилых пациентов принимают ряд медикаментов по другим показаниям,
следует учитывать риск потенциальных лекарственных взаимодействий.
Данные о режимах
дозирования антибактериальных средств, используемых при лечений пневмоний у
пожилых пациентов, представлены в таблице.
3.
Выбор препарата для эмпирической терапии
Вопрос оптимального
выбора антибиотиков для терапии пневмоний у пожилых людей до сих пор является
предметом дискуссии. Существенно то, что каждый стационар должен адаптировать
имеющиеся рекомендации под свои локальные особенности, такие как контингент
пациентов, спектр возбудителей и профиль их чувствительности.
Внебольничная
пневмония. Рассматривая современные руководства по ВП, следует отметить, что,
например, в 2001 г. рекомендации Американского торакального общества (ATS) не
содержали никаких специальных указаний относительно пожилых пациентов. В
обновленные рекомендации, вышедшие в 2003 г., была включена новая глава, в
которой изложены факторы риска, этиология и особенности клиники ВП у пожилых
лиц. В то же время сделано заключение, что «выбор антимикробных препаратов для
пожилых пациентов с ВП должен быть аналогичен таковому у взрослых пациентов с
ВП». Единственное дополнение касалось положения о применении аминогликозидов у
пожилых при терапии ВП, вызванной P. aeruginosa, а именно отмечалось, что их
назначение ухудшает исходы заболевания. Последние рекомендации, вышедшие в 2007
г., также не содержат какой-либо специфической информации в отношении данной
категории больных.
Эмпирическая
терапия ВП, согласно мнению большинства экспертов, должна быть направлена против
наиболее актуальных патогенов. Принимая во внимание риск низкой комплаентности
у пожилых пациентов, безусловное предпочтение следует отдать монотерапии с
приемом препарата 1-2 раза в сутки. В этой ситуации препаратами выбора могут
быть респираторные фторхинолоны (РФХ) - левофлоксацин, моксифлоксацин,
гемифлоксацин, высокоактивные в отношении как типичных, так и атипичных
возбудителей ВП. Наличие форм препаратов как для приема внутрь, так и для
парентерального применения обусловливает возможность их использования в виде
ступенчатой терапии. С учетом их высокой биодоступности (например, у
левофлоксацина она достигает 99-100%) возможен исключительно пероральный прием,
причем не только при ВП, но и при НП, а также при пневмонии в ДДУ. Однако
следует помнить, что избыточное применение препаратов этого класса может
привести к последующему появлению резистентных штаммов.
В одном из
исследований проведено сравнение двух режимов терапии ВП у пожилых пациентов
левофлоксацином: в дозах 0,75 г./сут (5 дней) и 0,5 г/сут (10 дней). При этом
клиническая эффективность составила 89,0 и 91,9%, а микробиологическая
эффективность - 90,3 и 87,5% соответственно (различия не достоверны).
Довольно
распространенным подходом к терапии пациентов данной группы является применение
комбинации b-лактамных антибиотиков и макролидов [25]. Среди b-лактамов
наиболее часто используются цефалоспорины III поколения (цефотаксим или
цефтриаксон), а из макролидов - азитромицин и кларитромицин. Тетрациклины
(тетрациклин и доксициклин) в силу высокого уровня вторичной резистентности и
плохой переносимости в настоящее время практически не применяются. При
внебольничной аспирационной пневмонии с учетом ее анаэробной этиологии
препаратом выбора может быть один из ингибиторозащищенныхлактамов, например амоксициллин
/ клавуланат или амоксициллин/ сульбактам, а при тяжелом течении возможно
применение тикарциллина / клавуланата, цефоперазона / сульбактама или
карбапенемов (имипенем, меропенем, эртапенем).
Пневмония в ДДУ.
Как уже отмечалось, спектр патогенов, обусловливающих развитие пневмонии в
условиях ДДУ, в целом близок таковому при ВП, поэтому выбор антибиотиков в
данной ситуации практически аналогичен. Терапия должна быть направлена прежде
всего против S. pneumoniae, H. influenzae и M. catarrhalis. Однако следует
помнить о возможности появления в качестве этиологических агентов
представителей семейства Enterobacteriaceae и S. aureus. В этой связи
препаратами выбора могут являться ингибиторозащищенные пенициллины.
При необходимости
парентерального лечения в качестве монотерапии могут быть использованы
цефалоспорины. Согласно результатам недавно опубликованного исследования, в
котором у пациентов с пневмонией, развившейся в ДДУ, сравнивали цефепим и
цефтриаксон (оба в дозе 1 г 1 раз в сутки), их клиническая эффективность
составила 78 и 66% соответственно (р = 0,39). При этом 93% больных после 3 дней
парентерального введения препаратов были переведены на пероральный прием.
Средние затраты на антибиотикотерапию составили 117 ё 40 в группе цефепима и
215 ё 68 долл. США в группе цефтриаксона (р < 0,001).
Препаратами резерва
у пациентов, не отвечающих на терапию b-лактамами, являются РФХ. Следует
помнить, что раннее начало адекватной пероральной антибиотикотерапии улучшает
исходы и уменьшает необходимость перевода пациента в стационар.
Нозокомиальная
пневмония. Антибиотики, назначаемые для лечения НП, должны быть активны в
отношении прежде всего P. aeruginosa и представителей семейства
Enterobacteriaceae, т.е. E. coli, K. pneumoniae, Serratia marcescens и др. В
связи с этим препаратами выбора являются карбапенемы (имипенем, меропенем,
эртапенем), цефоперазон / сульбактам, цефепим, цефтазидим, левофлоксацин,
ципрофлоксацин, амикацин. При подозрении на синегнойную этиологию пневмонии
следует обязательно ориентироваться на локальные данные по чувствительности
указанного возбудителя к антибиотикам. При выделении штаммов энтеробактерий,
продуцирующих b-лактамазы расширенного спектра (ESBL), или Acinetobacter spp.
препаратами выбора должны быть имипенем, меропенем или цефоперазон /
сульбактам.
Обнаружение MRSA
требует назначения линезолида или ванкомицина.
При подозрении на
L. pneumophila в качестве одного из компонентов терапии рекомендуется
левофлоксацин.
Нозокомиальная аспирационная
пневмония обусловлена попаданием орофарингеального секрета, колонизированного в
течение первой недели пребывания в стационаре аэробной грамотрицательной
флорой. В отличие от внебольничной аспирационной и пневмонии, развившейся в
условиях ДДУ, роль анаэробных возбудителей в этом случае достаточно мала,
поэтому терапия должна быть направлена против грамотрицательных энтеробактерий.
Заключение
Таким образом, успех лечения
пневмонии у пациентов пожилого возраста зависит от эффективности проводимой
антибактериальной терапии, оптимизации способов введения препаратов,
профилактики осложнений заболевания и сопутствующей патологии, возможных
побочных эффектов, своевременного начала и длительности терапии.
Список источников
1. Дворецкий Л.И. Пневмонии. Диагностика, лечение,
геронтологические аспекты. - М.: Нюдиамед, 1995. - 44 с.
. Курило С.Н., Кужко М.М., Загаба Л.М., Закревская С.А., Гусарова
А.Ю. Антибактериальная терапия обострений хронических обструктивных заболеваний
легких // Клиническая антибиотикотерапия. - 2005. - №6. - С. 9-12.
. Справочник по антимикробной терапии / Под ред. Страчунского Л.С.
Смоленск, 2006. 384 с.
. Сахарчук И.И., Ильницкий Р.И, Дудка П.Ф. Воспалительные
заболевания бронхов: дифференциальная диагностика и лечение. - К.: Книга плюс,
2005.
. Ященко Б.П. Дифференциальная диагностика заболеваний органов
дыхания у лиц пожилого и старческого возраста. - К.: Здоров’я, 1979. - 224 с.
. Парсонз П.Э. Секреты пульмонологии: Пер. с англ. П.Э. Парсонз,
Джон Э. Хеффнер. - М.: МГД пресс-информ, 2004. - 648 с.
. Окороков А.Н. Диагностика болезней внутренних органов.
Диагностика болезней органов дыхания. - М.: Медицинская литература, 2005. - 447
с.
. Юдина Л.В. Тактика ведения пациентов с внебольничной пневмонией:
учимся на чужих ошибках // Здоров’я України. - 2007. - №2/1 (додатковий). - С.
19.