Организация комплексной реабилитации больных сахарным диабетом на поликлиническом этапе, на примере 'Муниципальное учреждение здравоохранения городская больница № 1, поликлиника №1'
ДИПЛОМНАЯ РАБОТА
Организация
комплексной реабилитации больных сахарным диабетом на поликлиническом этапе, на
примере «Муниципальное учреждение здравоохранения городская больница № 1,
поликлиника №1»
Содержание
Введение
Глава 1. Обзор литературы
.1 Медицинская реабилитация больных СД
.2 Медикаментозная коррекция СД
.3 Инсулинотерапия
.4 Физическая реабилитация больных СД
.5 Психологическая реабилитация
.6 Социальная реабилитация больных СД
.7 Профессиональная реабилитация больных СД
.8 Организация школы для больных СД в поликлинических
условиях
Глава 2. Материалы и методики исследования
Глава 3. Результаты собственного исследования
.1 Программа обучения в школе для больных СД
Заключение
Библиографический список
Введение
Сахарный диабет - одно из наиболее распространенных заболеваний в
промышленно развитых странах, где им больны 4 - 5% всего населения, и является
острейшей медико - социальной проблемой [Аметов А.С., Демидов Т.Ю. 2001].
В настоящее время сахарный диабет - одна из наиболее важных проблем
современной мировой медицины, которая требует немедленного разрешения с
применением новых организационных форм профилактики, высокотехнологических
методов лечения и реабилитации.
Сахарный диабет занимает третье место среди непосредственных причин
смерти после сердечно - сосудистых и онкологических заболеваний. Это одна из
серьезнейших проблем, масштабы которой продолжают увеличиваться и, которая
касается всех возрастов и всех стран [ Балаболкин М. И., 2000].
Профилактика, лечение и реабилитация сахарного диабета в большинстве
стран мира поставлено на уровень государственных задач.
В Российской Федерации зарегистрировано около 2 мил. человек, больных
сахарным диабетом, в том числе 260 тыс. инсулинзависимых (ИЗСД). Однако, по
результатам эпидемиологических исследований количество больных достигает 8 млн.
человек. Приблизительно у половины всех больных, страдающих инсулинонезависимым
сахарным диабетом (ИНСД) или диабетом 2- типа, заболевание не распознается
вовремя и, соответственно, нет своевременного лечения. Исходя из эпидемической
обстановке по сахарному диабету типа 2, которое несмотря на исследования
остается хроническим заболеванием, в мире, Российской Федерации, это
заболевание носит большую социальную значимость, которая состоит в том, что диабет
приводит к ранней инвалидности, летальности в связи с сосудистыми осложнениями
сахарного диабета. Среди больных сахарным диабетом смертность от болезней
сердца и инсульта наблюдается в 2-3 раза, слепота в 10 раз, нефропатия в 12-15
раз, гангрена нижних конечностей в 20 раз чаще, чем среди населения в целом
[Дедов И.И. и др., 1998].
Для решения комплекса вопросов, обеспечивающих высокое качество жизни
миллионам граждан России, больных сахарным диабетом была создана Федеральная
Программа "Сахарный диабет", утвержденная Правительством Российской
Федерации 7 октября 1996 года № 1171, в которой предусмотрено проведение
организационных, диагностических, лечебных и профилактических мероприятий,
направленных на снижение распространенности сахарного диабета, уменьшение
инвалидизации и летальности от этого заболевания. Основные цели Программы -
радикальное увеличение продолжительности и улучшение качества жизни путем
обеспечения специализированной медицинской помощи лиц, больных сахарным
диабетом, проведение профилактики сахарного диабета и его поздних осложнений.
Одним из основных пунктов реализации Программы является организация
диабетологической службы в нашей стране, где наряду с созданием Федерального
диабетологического центра, региональных диадетологических центров,
государственного регистра лиц, больных сахарным диабетом включен раздел
подготовки высококвалифицированных кадров и организации "школ" для
больных сахарным диабетом.
Важным звеном в реализации этой программы является организация
комплексной реабилитации больных сахарным диабетом. Очень важно помочь больным
восстановить утраченные функции жизненно важных органов и систем, научить
приспособиться к новым условиям жизни, в обществе и семье. Для повышения
качества жизни больных сахарным диабетом должны быть максимально использованы
все виды реабилитации: медицинская, физическая, социально-экономическая,
психологическая, профессиональная. Широкомасштабной проблемой сахарного диабета
по концепции ВОЗ следует заниматься вплотную всем странам мира и быть готовыми
к мировому сотрудничеству, делиться опытом в достижении результатов по решению
вопросов связанных с сахарным диабетом.
Последнее время по данным различных авторов, большое значение с целью
улучшения лечебного эффекта уделяется комплексной реабилитации больных СД, т.е.
помимо медикаментозной коррекции уделяется внимание физической,
психологической, социально - экономической, профессиональной реабилитации, что
и вызвало интерес к определению темы данного научного исследования дипломной
работы.
Цель: Изучить основные аспекты комплексной реабилитации больных сахарным
диабетом на основе собранного материала по данным МУЗ ГБ №1, поликлиники №1.
Задачи:
1. Изучить социально-гигиеническую характеристику больных сахарным
диабетом;
2. Проанализировать реабилитационные мероприятия, проводимые
больным сахарным диабетом (СД) на поликлиническом этапе.
. Показать роль медсестры в реабилитационном процессе и в работе
школы для больных сахарным диабетом;
. На основании изученных литературных данных, опыта работы
"школы" по сахарному диабету на базе МУЗ ГБ №1, поликлиники №1,
собственного исследования сделать выводы и внести предложения по возможностям
улучшения реабилитационной помощи больным сахарным диабетом на поликлиническом
этапе.
Объектом исследования являются больные сахарным диабетом, состоящие на
диспансерном учете у врача эндокринолога МУЗ ГБ №1, поликлиники № 1 в
количестве 100 человек.
Глава 1. Обзор литературы
.1 Общие вопросы реабилитации на современном этапе
Реабилитация (по ВОЗ) - это совокупность мероприятий, призванных
обеспечить лицам с нарушениями функций в результате болезней, травм и
врожденных дефектов приспособление к новым условиям жизни в обществе и семье.
Реабилитация - это система государственных социально - экономических,
психологических, педагогических и других мероприятий, направленных на
предупреждение, лечение заболеваний, а также возвращение больных и инвалидов в
общество к общественно полезному труду и в семью.
Виды (аспекты) реабилитации:
. Медицинская реабилитация - это комплекс лечебно - профилактических
мероприятий направленных на восстановление здоровья пациента. Этот аспект
проводиться всеми ЛПУ.
. Физическая реабилитация - назначение различных физических факторов,
средств лечебной физкультуры (ЛФК), массажа. Проводиться специалистами
физиотерапии, ЛФК и массажа.
. Психологическая реабилитация - проводиться с целью изучения элементов
личности больного, его интересов и установок. Проводиться психологами,
психотерапевтами.
. Социально - экономическая (бытовая) реабилитация - это комплекс
мероприятий направленных на развитие навыков у больного, пострадавшего,
обеспечивая возможность самообслуживания. Данный вид реабилитации включает:
взаимодействие больного и семьи, а также участие органов социального
обеспечения.
.Профессиональная (производственная) реабилитация - это подготовка
пациента к конкретной трудовой деятельности с учетом его способностей и
возможностей.
Цели и задачи реабилитации:
1. Эффективное и раннее возвращение больных и инвалидов к бытовым и
трудовым процессам.
1.1 Адаптация на прежнем рабочем месте.
1.2. Реадаптация - работа на старом рабочем месте, но с изменением
условий труда.
.3.Работа с пониженной физической нагрузкой, в связи с приобретенной
новой квалификацией близкой к прежней специальности.
1.4. Переквалификация (новая специальность).
1.2 восстановление личностных свойств человека, духовного и
психологического статуса.
Задачи реабилитации:
Главная задача - восстановление функциональных возможностей различных
систем организма, а также развитие компенсаторных приспособлений к условиям
повседневной жизни и труду.
.2 Медицинская реабилитация больных сахарным диабетом
Самая первая задача врача и медсестры состоит в расчете потребности в
энергии и составе пищевого рациона. Назначение инсулина, расчет его дозы,
распределение инсулина в течении суток невозможно без предварительного
индивидуального расчета диеты (Старостина Е.Г. 1994).
Диета при СД 1 типа должна быть физиологической и индивидуализированной.
Физиологическая диета означает, что по суточной энергетической ценности и
соотношению пищевых ингредиентов она не должна отличаться от диеты здоровых
сверстников больных с аналогичным ростом и уровнем физической активности.
Расчет суточной калорийности рациона у взрослых зависит от степени физической
активности. При низкой физической активности потребность в энергии составляет
20 ккал на 1 кг массы тела в сутки; у лиц со средней физической активностью -30
ккал/ кг/сут; при высокой физической активности этот показатель рассчитывается
исходя из 40 ккал на 1 кг идеальной массы тела в сутки. Суточная калорийность
распределяется следующим образом: на долю белков в суточном рационе приходиться
20% , жиров -25% (насыщеные жиры не более 10%), углеводов -55%
При СД особенно важно не допустить резкого подъема концентрации глюкозы в
крови. Поэтому продукты должны содержать углеводы, поступающие в кровь
медленными темпами. Такие углеводы содержаться в овощах, молоке, йогуртах,
хлебе из цельного зерна, картофеле, вермишели и рисе. Продукты, которые
содержат углеводы, быстро попадающие в кровь, - сахар, мед, белый хлеб,
пирожные, торты, печенье - следует употреблять в небольших количествах или не
употреблять вовсе. В последние годы диетологические рекомендации при СД
значительно изменились. На сегодняшний день основополагающим является рациональное
питание, учитывающее индивидуальные потребности организма.
При СД 1-го типа (инсулинозависимом) нормализация обмена веществ
подразумевает инсулинотерапию, ориентированную на прием пищи, причем необходимо
определить содержание углеводов и подбирать дозу инсулина. В то же время при СД
2-го типа (инсулинонезависимом) ведущую роль играет снижение веса, поскольку
нарушение обмена веществ связано прежде всего с избыточным весом. Поэтому диета
в этом случае должна быть направлена и на похудание. Значительно снизить
калорийность пищевого рациона позволяют продукты с низким содержанием жиров и
специальные способы приготовления пищи.
При СД в случае избыточного веса рекомендуется низкокалорийная диета с
небольшим содержанием жиров.
Основным источником энергии в организме человека служат три группы
веществ: углеводы, жиры и белки. Увеличение массы тела происходит прежде всего
за счет жиров. В то же время избыток белков может вести к перегрузке работы
почек.
Поэтому калорийность пищи, поступающей в организм. Должна обеспечиваться
жирами не более чем на 30 %, белками - на 15 %, углеводами - не менее чем на
55%.
Калорийность питательных веществ неодинакова. Алкоголь также содержит
калории.
Например: в 1г углеводов содержится 4 ккал, в 1г белка - 4 ккал, в 1г
жира - 9 ккал, в 1г алкоголя - 7 ккал.
Для расчета оптимальной калорийности суточного рациона в зависимости от
физической нагрузки пользуются следующим правилом:
легкая работа - 32 ккал на 1 кг веса;
умеренно тяжелая работа - 37 ккал на 1 кг веса;
тяжелая работа - 45 ккал на 1 кг веса.
При этом учитывается не истинный вес человека, а "идеальный
вес", рассчитываемый по формуле Брока:
Рост (в см) минус 100 (у женщин - дополнительно вычитается 10 %)
Если при СД имеется избыточный вес и лечение инсулином не проводится,
необходимо следить за калорийностью пищевого рациона и не превышать суточную
норму (Т.А. Румянцева. Лечебное питание для диабетика. -СПб.: Литера, 1999. -
с.384 - 402).
Данные о числе хлебных единиц (ХЕ) помогут больному СД при замене одного
продукта другим. 10 -12 г углеводов соответствуют 1 ХЕ. 1 кусок хлеба весит в
среднем 50г и содержит 24г углеводов (2 ХЕ) при калорийности 100ккал.
Для лиц пожилого возраста , с незначительным избыточным весом, содержание
калорий не должно превышать 1700 калорий. Для других больных СД с особенно
большим избыточным весом назначается диета на 1000 или 12000 калорий, в то
время как молодые люди, занятые физическим трудом, могут получить диету на 3000
калорий.
Диетотерапия имеет большое значение при СД как 1 так и 2 типа, соблюдение
правильного режима питания, умение рассчитать калорийность, подобрать нужный
ассортимент продуктов поможет контролировать и поддерживать концентрацию
глюкозы в крови на должном уровне. Благодаря этому можно предотвратить
осложнения СД или замедлить их прогрессирование.
Медикаментозная коррекция сахарного диабета 2 типа.
Сахарный диабет (СД) типа 2 является причиной преждевременной смерти и
ранней инвалидизации больных.
Кроме того, доказано, что при гипергликемии (т.е. при хронической
декомпенсации СД) возрастает опасность возникновения макрососудистых катастроф:
острого инфаркта миокарда (ОИМ) и острого нарушения мозгового кровообращения
(ОНМК). Так, при повышении уровня гликированного гемоглобина (НвА1с) более чем
на 7% риск развития фатального ОИМ возрастает в 4,5 - 6 раз.
Таким образом, для предотвращения и/или замедления темпов
прогрессирования поздних осложнений СД необходимо обеспечить стабильную
компенсацию углеводного обмена ( Дедов И.И., 1995).
Залог успешной терапии СД типа 2 - воздействие на все известные звенья
патогенеза заболевания.
В распоряжении медиков в настоящее время имеется достаточный арсенал
средств. Так, для снижения инсулинорезистентности имеются метформин и
тиозолидионы. Из немедикаментозных средств лучшей мерой борьбы с инсулинорезистентностью
являются физические нагрузки, на фоне которых утилизация глюкозы мышцами
осуществляется с минимальной потребностью в инсулине.
Для уменьшения относительного дефицита инсулина применяются препараты,
усиливающие его секрецию, - производные сульфанилмочевины и постпрандиальные
регуляторы глюкозы. При их неэффективности единственным средством, восполняющим
дефицит собственного инсулина, является экзогенный инсулин. Для подавления
повышенной продукции глюкозы печенью также служит метформин, а при его
неэффективности или противопоказаниях - экзогенный инсулин.
Производнные сульфанилмочевины (ПСМ).
На протяжении почти 40 лет ПСМ были и остаются традиционно самыми
используемыми лекарственными формами в лечении больных с СД типа 2.
Несмотря на гиперинсулинемию, как результат инсулинрезистентности, у
больных СД типа 2 всегда имеется более или менее выраженный относительный
дефицит инсулина, а также нарушение его секреции. Положительный эффект
применения ПСМ обусловлен способностью стимулировать секрецию собственного
эндогенного инсулина и тем самым нивелировать его дефицит. Речь в основном о
ПСМ 2- ой генирации. Они обладают большим сродством к рецепторам b-клеток, чем ПСМ 1 генирации.
Препараты ПСМ 2 генирации дают более выраженный сахаропонижающий эффект
при меньших дозах, практически исключены побочные реакции (гипогликемия).
Препараты ПСМ 2 -й генирации- глибенкламид, глипизид, глимепирид,
гликлазид и гликвидон.
Глибенкламид (манинил 5, манинил 3,5, манинил 1,75) обеспечивает самый
мощный сахаропонижающий эффект, нередко являющийся причиной гипогликемии.
Клинически это тем не менее выявляется обычно в случае нарушения режима питания
или при физических нагрузках. Сахароснижающий эффект при приеме глибенкламида 5
наступает относительно поздно, возможно, вследствие медленной абсорбции
препарата низкой биодоступности. Применяют называемые микронизированные формы
глибенкламида, характеризующиеся большей биодоступностью, лучшей
фармакокинетикой, и фармакодинамикой, т.е препарат более эффективен при употреблении
в ме ньшей разовой и суточной дозе (Майоров А.Ю.).
Глипизид прекрасно зарекомендовал себя в терапии больных СД 2 типа как в
начале, так и при длительном течении заболевания, благодаря активному действию,
сочетающемуся с низким риском развития гипогликемии. Абсолютная биодоступность
глипизида состовляет 100% на 2-3 часу после приема. Препарат представлен двумя
основными формами - глибенез, минидиаб(традиционный), и новой - глибенез
ретард, обеспечивающей медленное высвобождение препарата в течение суток.
Применяют препарат 1 раз в сутки. Препарат высокоэффективен для пациентов
старше 65 лет, риск развития гипогликемий у которых при физической нагрузке и
пропуске приема пищи, как правило, выше.
Глимепирид (амарил) - сахароснижающая активность препарата сравнима с
таковой у глибенкламида, но он быстрее и эффективнее вызывает высвобождение
инсулина при повышенной концентрации глюкозы в крови. У него более быстрое
начало действия и низкий риск гипогликемий не только на фоне физической
нагрузки, но и при пропуске приема пищи.
Гликлазид (диабетон) - препарат дающий мягкий сахароснижающий эффект,
благодаря которому он может безопасно применяться на начальных стадиях
заболевания, а также у лиц пожилого возраста. Недавно выпущена новая форма
гликлазида - диабетон МВ. Гранулы, содержащие активное вещество гликлазида,
находятся в гидрофильном матриксе, который обеспечивает модифицированное
высвобождение в течении суток при однократном приеме.
Постпрандиальные регуляторы глюкозы (ПРГ).
В последние годы при лечении впервые выявленного СД типа 2 с успехом
используются ПРГ, в частности репаглинид (новонорм) и натеглинид (старликс). Их
основное отличие - эффект наступает немедленно после приема препарата внутрь.
Это имитирует первую фазу секреции инсулина, столь необходимую для оптимальной
утилизации принятых с пищей углеводов. Кроме того, действие ПРГ
непродолжительно, что практически исключает риск развития гипогликемии. Следует
отметить, что на поздних стадиях заболевания, когда имеется выраженное
нарушение секреции инсулина, особенно у лиц, длительно пребывавших в состоянии
декомпенсации, ПРГ менее эффективны, чем препараты сульфанилмочевины.
Все препараты даной группы стимулируют секрецию инсулина в ответ на прием
пищи, следовательно, их максимальный терапевтический эффект проявляется
снижением постпрандиальной гипергликемиию Иными словами, они уменьшают
относительный дефицит инсулина, т.е. воздействуют лишь на одно звено патогенеза
СД типа 2. На повышенную продукцию глюкозы печенью и инсулинорезистентность
клинически значимого действия не оказывают, что диктует необходимость
комбинировать их с бигуанидами.
Бигуаниды. Представляет данную группу единственный препарат - метформин
(сиофор 500, 850, глюкофаж 500, 850, 1000). Механизм сахароснижающего действия
связан с подавлениемпродукции глюкозы печенью в среднем на 30% и снижением
инсулинорезистентности. Применение метформина способствует снижению гликемии
натощак в связи с повышением под его воздействием чувствительности печеночных
клеток к инсулину, угнетением в печени процессов глюконеогенеза и
гликогенолиза, а также увеличением синтеза гликогена. Метоформин способен
подавлять прдукцию глюкозы печенью ночью. Его назначают перед сном (в22 - 23 ч)
в возрастающей дозе (500 - 850 - 1000 - 1500 - 1700 мг) до обеспечения нормогликемии
натощак.
На первом этапе лечения нужно обеспечить нормогликемию натощак. На втором
этапе лечения - нормализуют гликемию после приема пищи (после завтрака, обеда и
ужина).
Все усилия медицинского персонала и обученных пациентов должны быть направлены
на достижение компенсации углеводного обмена или стабильной нормогликемии с
первых дней болезни.
Инсулинотерапия
(Т.Е. Чазова, 2004.).
Наблюдается увеличение больных СД типа 1. Этот тип СД развивается в
молодом возрасте, приводит к ранней инвалидизации и преждевременной гибели
молодых людей. В понимании особенностей развития и лечения СД достигнут
колоссальный прогресс, однако сохраняется ряд проблем в его лечении, которые
продолжают вызывать дискуссии.
Основой в лечении СД является инсулинотерапия.
Цели инсулинотерапии состоят не только в том, чтобы устранить любые
симптомы нарушения углеводного обмена (жажда, полиурия, снижение массы тела,
ацетон в моче, гипер - или гипогликемия), но и в обеспечении возможности
полноценной жизни молодых людей, заболевших СД. При хронической декомпенсации
СД пациенты лишаются возможности вести активный образ жизни - учиться,
работать, полноценно общаться со сверстниками. В детском и подростковом
возрасте хронническая декомпенсация СД приводит к отставанию в физическом и
половом развитии. При декомпенсации СД формируется выраженный дефицит гликогена
в печени и развивается жировой гепатоз, что создает условия для легкого
развития гипогликемий (в том числе спонтанных) и кетоацидоза.
Учитывая, что у больного СД собственный инсулин не секретируется,
необходимо назначить препараты инсулина с заместительной целью.
Препараты инсулина выпускаются в двух основных формах - флаконах и
катриджах. Инсулин из флаконов вводят одноразовым инсулиновым шприцем, на
котором обязательно помечена та концентрация инсулина, для которой предназначен
данный шприц.
Катриджи - стеклянные емкости по 1,5 и 3 мл, специально предназначенные
для введения инсулина с помощью "шприцев - ручек". Концентрация
инсулина в катриджах - только 100 ЕД в 1 мл. "Шприцы- ручки"
облегчают пациенту введение инсулина, позволяют всегда иметь с собой удобный
для введения инсулин. Пациенту с нарушением зрения легче выполнить иньекцию
инсулина с помощью "шприц - ручки".
Препараты инсулина по длительности действия можно подразделить так:
инсулины короткого действия, пролангированные, комбинированные. Имитируют
эндогенную быструю секрецию инсулина в ответ на прием пищи только инсулины
короткого действия. Лишь эти инсулиновые препараты могут обеспечить утилизацию
принятых с пищей углеводов. Пролангированные инсулины имитируют базальную
секрецию инсулина и обеспечивают поддержание стабильной гликемии ночью и в
периоды между приемами пищи. Комбинированные препараты состоят из комбинации
инсулина короткого и пролангированного действия и соответственно частично
обладают их свойствами. Действие каждой части соответствующего инсулина в
комбинации не идентично таковому в отдельности. В лечении больных СД типа 1 они
практически не используются.
С 1996 г. в клинической практике используется аналог инсулина лизпро,
отличающийся по химической структуре от естественного инсулина. Второй препарат
с ультракороткой активностью - инсулин аспарт. Длительность действия препаратов
ультракороткого действия или аналогов инсулина обусловлена ускорением их
всасывания из места инъекции.
Назначение даже самых современных препаратов - аналогов инсулина, к
сожалению, не решает проблему достижения компенсации СД. Самоконтроль
содержания сахара в крови и изменение в зависимости от этого дозы вводимого
инсулина остаются важнейшей составной частью лечения пациентов с СД типа 1.
Создание мотивации больного к проведению самоконтроля - важнейшая задача
лечащего врача.
Для профилактики сосудистых осложнений у больных СД используются
ангиопротекторы (Пентоксифилин, Трентал, Курантил). Используют Берлитион,
который обладает антиоксидантным свойством и диагрегатным.
При сопутствующей гипертонической болезни назначаются венозные
вазодилятаторы, нитраты, такие как нитроглицерин, нитросорбит, кардикет.
.3 Физическая реабилитация больных СД
Имеющиеся терапевтические возможности не устраняют трудности в лечении
больных СД, нередко приводят к полипрагмазии, а в ряде случаев сопровождаются
побочными действиями и аллергическими реакциями. В связи с этим все более
важное место в комплексном лечении больных СД занимают методы физио- и
бальнеотерапии, научно -обоснованное и своевременное применение которых
способствует повышению эффективности лечения, поддержанию стойкой компенсации
заболевания, профилактике развития его осложнений (Карташова М.Ю. 1993.)
В нашей стране физио и бальнеотерапия больных СД широко и успешно
применяется в санаторно- курортных учреждениях, однако большинство терапевтов и
эндокринологов в поликлиниках и стационарах не используют физиотерапевтические
методы лечения и реабилитации больных СД в полном объеме, а применяют их лишь
как дополнительное средство для лечения сопутствующих заболеваний:
остеохондроза, артрозов и др. (Холодова Е.А., Гончарова Л.С., 1998).
С экономической точки зрения возможности более широкого применения этих
методов определяются наличием развитой сети физиотерапевтических отделений в
большинстве поликлиник и стационаров, что определяет доступность и невысокую
стоимость лечения. В аспекте эффективности лечения физиотерапия воздействует на
различные звенья патогенеза заболевания, оказывая регулирующее влияние на
обменные процессы, состояние вегетативной нервной системы, сосудистый тонус,
тренирующее действие на сердечно-сосудистую систему. Важным преимуществом
физиотерапии является длительность последействия, сохранение достигнутых
результатов лечения в течение 6-12 месяцев в зависимости от применения фактора
и исходного состояния пациента (Гайдаш Г.Я., Плаксин А.И., Косолапова Т.В. ,
1987).
При лечении больных СД преформированными физическими факторами
воздействие осуществляется как на область проекции поджелудочной железы с целью
непосредственного влияния на процессы биосинтеза и секреции инсулина, так и на
рефлексогенные зоны и область конечностей для укрепления переферической
утилизации глюкозы, процессов кровообращения и микроциркуляции, состояния
нервной системы. Существует методика воздействия электромагнитным полем (ЭМП)
дециметрового диапозона на область проекции поджелудочной железы больным с
легкой, среднетяжелой и тяжелой формами СД типа 2 СД типа 1: наряду с
клиническим улучшением отмечено снижение гликемии, глюкозурии, повышение
базального уровня С- пептида и снижение базального уровня глюкагона, улучшение
липидного обмена, кровообращения в стопах (Чернов В.Н., Микаэля Д. А., 1998.)
Изучено воздействие также ЭМВ СВЧ частотой 460 МГц, что соответствует
дециметровому диапазону волн (ДМВ) на область голеней и сочетанное воздействие
ДМВ на область проекции поджелудочной железы и голеней у больных СД. По
полученным данным, действие ЭМП на область голеней оказывало более выраженное
влияние на процессы гемоциркуляции нижних конечностей по сравнению с
воздействием на область поджелудочной железы вследствие спазмолитического и
вазодилатирующего эффекта излучения. При сочетанном воздействии ДМВ отмечена
большая выраженность лечебного эффекта в результате суммации указанных
механизмов действия (в результате влияния как на эндокринную функцию, так и на
периферическое кровообращение) ( Орловская Т.Е. 1985.).
Поиск новых средств немедикаментозной стимуляции поджелудочной железы
способствует появлению оригинальных методик, сочетающих элементы нетрадиционной
медицины. Такие как иглорефлексотерапия, и воздействие физическими факторами.
После лечения отмечена положительная динамика клинических симптомов у
большинства больных.
Применение синусоидального модулированного тока (СМТ) на область нижних
конечностей, по данным ряда. У больных с диабетическими ангиопатиями оказывает
анальгезирующее действие, улучшает кровообращение и микроциркуляцию, трофику
тканей, углеводный обмен, функциональное состояние периферической и центральной
нервной системы (Григорьева В.Д., Лукашова И.В., 1982).
Также применяется электростимуляция мышц голени как самостоятельный метод
лечения, так и в комплексе с медикаментозной терапией у больных с
диабетическими ангиопатиями нижних конечностей, способствует нормализации
сосудистого тонуса, процессов микроциркуляции, повышению кровотока голеней и
стоп, улучшению доставки и утилизации кислорода (Зубкова С.Т. 1991).
Было обосновано применение лазеропунктуры при диабетических дистальных
полинейропатиях (Крашеница Г.М., Ботвинева Л.А., и др. 1991.). Уменьшалась
выраженность болевого синдрома, повышалась чувствительность и скорость
проведения нервного импульса, достигнута положительная динамика реографических
и иммунологических показателей, отмечено замедление прогресирования
диабетической нейропатии в течении 3 лет после курса лечения. Так, у больных
контрольной группы, не получавших физиопроцедур, положительный эффект отмечался
у половины из них, следовательно, данный метод следует применять в комплексе с
медикаментозной терапией (Мовчан С.Л., 2000).
Воздействие переменным магнитным полем от аппарата Полюс-1 с помощью
индукторов- соленоидов на стопы и голени способствует восстановлению чувствительности,
рефлексов, оказывает гипогликемизирующее и гипотензивное действие. Нормализует
уровень холестерина. (Карташова М.Ю. 1993.)
Применение постоянного магнитного поля при трофических язвах на фоне
диабетической ангиопатии показало улучшение микроциркуляции и общего состояния
больных. (Бойко Е.В., Данилишина В.С. М., 1989)
Применение минеральных вод в виде общих и местных ванн - распространенный
метод комплексного лечения бльных СД. Бальнеотерапия является эффективным
средством повышения защитноприспособительных механизмов, тренировки
адаптационных систем, восстановления нарушенных функций организма путем
воздействия на обменные процессы, вегитативную нервную систему, эндокринную,
высшие регуляторные центры нервной системы (Ефимова А.С. 1992.).
Больным СД рекомендуется санаторно - курортное лечение преимущественно в
местных санаториях и курортах (Учум, Шира, Красноярское Загорье, Белокуриха).
Рекомендуется прием внутрь миниральных вод, преимущественно гидрокарбонатных,
таких как "Кожановская", "Нарзан" и др.
Прием воды рекомендуется индифирентной температуры (34 - 36гр. С).
Положительные эффекты отмечены в комплексной терапии с применением
грязевых апплекаций на нижние конечности или гипербарическую оксигенацию
(Боранукова З.П. 1993.).
Заслуживают внимания данные об эффективности нафталанотерапии у больных с
диабетическими микроангиопатиями нижних конечностей (Мусаев А.В., 1998).
Использование обессмоленного нафталина по типу "чулок" способствовало
положительной клинической динамике в виде уменьшения болевого синдрома,
зябкости стоп, мышечной усталости нижних конечностей; по данным тепловизорного
исследования установлены снижение температурного градиента между голенью и
стопой, нормализация излучения стоп, повышение скорости восстановления
температуры нижних конечностей после холодовой пробы, что свидетельствует о
восстановлении интенсивности кровотока и обменных процессов. Авторы отмечают
целесообразность нафталинотерапии у больных с функциональными стадиями
ангиопатии.
Имеются сообщения об эфективности применения озокеритовых аппликаций на
нижние конечности у больных с диабетическими ангиопатиями (Ефимов А. С. 1992.).
.4 Психологическая реабилитация больных СД
Эмоциональные реакции больного СД тесно сплетаются с целым рядом других
факторов, таких как: возраст во время диагностирования диабета, основные черты
характера, представление о себе, мнение о лечебном процессе, а также социальная
и экономическая среда (Балаболкин М.И. 1995).
Возможна реакция - отрицание: "Я понимаю, что Вы говорите, но никто
из моей семьи не болел диабетом, и я чувствую себя великолепно. Может,
лаборатория ошиблась?"
Возможна реакция - безразличие: "Я понимаю то, что Вы говорите, но
что из этого? У моего отца диабет, и он чувствует себя хорошо. А я чувствую
себя прекрасно!"
Возможна реакция - бесполезность: "Уверяю Вас, что справиться с
болезнью невозможно. У меня есть родственник с диабетом, который пытается
лечиться и делал все, что ему предписывал врач, но у него не прекращались
сердечные приступы".
Возможна оценка - крушение надежд: "Я считаю, что я болен, но то,
что Вы мне советуете сделать, погубит меня. Нет ли какого-нибудь другого
способа лечения?" (Йоргенс В.В. и др. 1990.)
Очень важно, чтобы больной поверил врачу. Врач психотерапевт должен
помочь больному наладить контакт с врачом - эндокринологом. Больной должен
чувствовать, что ему сопереживают. Необходимо подбадривать больного на
выполнение поставленных лечебных целей, что приводит к увеличению
взаимопонимания между ними (Таннехаус Н. 1998).
.5 Социальная реабилитация больных СД
сахарный диабет медицинский психологический
Социальной реабилитации больных СД уделяется большое значение на
современном этапе.
Учитывая, что у многих больных СД в виду различных осложнений (нарушение
зрения, почечная недостаточность, трофические язвы нижних конечностей и др.),
наблюдаются резкие ограничения в психической двигательной активности (не
возможность передвигаться, осуществлять бытовую работу по дому,
самообслуживание и т.п.). Многие больные в виду многих причин бывают одинокие и
данный вопрос приобретает еще более актуальную значимость.
Социальную реабилитацию осуществляют органы социальной защиты, а именно
так называемые социальные работники.
Медико - социальная реабилитация рассматривается как новый вид
мультидисциплинарной профессиональной деятельности медицинского, психолого -
педагогического и социально - правового характера, направленная на
восстановление, сохранение и укрепление здоровья (Е.В. Черносвитов. 2004).
Модели социального обслуживания:
·
центры
социального обслуживания и реабилитации;
·
социальное
обслуживание на дому;
·
отделения
дневного пребывания;
·
срочная
социальная помощь;
·
адресная
социальная защита.
1.6
Профессиональная реабилитация больных СД
Профессиональной реабилитацией больных сахарным диабетом занимается МСЭК
- медико -социальная экспертиза по направлению КЭК (Клинико -экспертная
комиссия) ЛПУ.
Данная экспертиза устанавливает группу инвалидности, параметры
трудоспособности, условия труда в которых может работать конкретный больной или
инвалид.
МСЭК изменяет, отменяет трудовые рекомендации, понижает или повышает
группу инвалидности.
1.7 Организация школы для больных СД в поликлинических условиях
Медицинская практика показывает, что 80% всех заболеваний являются
хроническими. Хотя в результате клинических исследований большинство
терапевтических мер было признано в высшей степени целесообразными, их качество
часто далеко от удовлетворительного. Многие пациенты не следуют полученным
рекомендациям, правильно проводят назначенное лечение менее 50 %. Было
выявлено, что пациенты неправильно информированы о своем состоянии, лишь
единицам была оказана помощь в управлении заболеванием или принятии на себя
ответственности за результаты лечения (Анциферов М.Б., Старостина Е.Г. и др.
1994).
Хотя большинство медиков достаточно компетентны в постановке диагноза,
только некоторые считают нужным объяснять пациентам как управлять своим
заболеванием. Этому может быть несколько причин, в частности недостаточное
количество времени, отведенного на прием, или недостаточная осведомленность
врачей о необходимости поступать подобным образом. Одной из причин
возникновения данной ситуации является то, что, изначально, базовое образование
большинства медработников и особенно врачей принципиально нацелено на постановку
диагноза и выбор терапевтической тактики (Анциферов М.Б., Суркова Е.В., и др.
1994).
Ведение больных СД далеко не так удовлетворительно, как могло бы быть.
Качество оказываемой помощи, наряду с медикаментами и другими лечебными
мероприятиями, по- прежнему во многом зависит от наличия у больного навыков
самостоятельного ежедневного управления своим заболеванием.
Цель обучения больного в создаваемых "школах" не восполнение
недостатка знаний, а прогрессивное изменение представлений больного о заболевании
и его лечении, ведущее и к изменению поведения, и к истинному умению управлять
лечением диабета в активном союзе с врачом (Дедов И.И., Майоров А.Ю., и др.
1999)
"Школы" для больных СД должны научить своих пациентов жить с
этим заболеванием, управлять им, информировать о возможных осложнениях СД.
В "школе" не только пациент страдающий СД, но и его семья
должны пройти курс обучения, которое позволит приобретенные знания, навыки
применять для управления своим заболеванием (Галстян Г.Р. 1993.).
Одним из направлений Федеральной целевой Программы "Сахарный
диабет", является развитие "школ" для обучения больных сахарным
диабетом.
В настоящее время разработаны и внедрены в практику различные
структурированные программы обучения:
·
для больных
сахарным диабетом 1 типа;
·
для больных
сахарным диабетом 2 типа;
·
для детей,
больных сахарным диабетом, и их родителей;
·
для больных
сахарным диабетом 2 типа на инсулино-
·
терапии;
·
для больных
сахарным диабетом 2 типа с гипертонией;
·
для беременных с
сахарным диабетом.
Развитие и внедрение программ обучения больных сахарным диабетом в
практическое здравоохранение отвечает задачам по совершенствованию системы
медицинской помощи и качества жизни данной категории больных [Дедов И.И.,
Анциферов М.Б. и др. 1999г.].
Больные с СД обязаны знать о причинах возникновения СД, схем его лечения,
образе жизни.
Особенность терапии сахарного диабета состоит в том, что пациенту
приходится пожизненно самостоятельно проводить сложное лечение.
Обучение в "школе" для больных СД может проводиться в разных
формах и видах: в группе и индивидуально. У каждого из этих вариантов есть свои
плюсы и минусы.
Групповое обучение больных имеет ряд преимуществ перед индивидуальным.
Обучение в группе создает определенную атмосферу, помогающую больным воспринять
болезнь в нужном свете, уменьшает чувство одиночества. Больные имеют
возможность обменяться опытом, получить поддержку не только обучающего, но и
друг друга, наблюдать положительную динамику в течении заболевания на примере
других больных. В группе усиливается эмоциональный компонент обучения.
Индивидуальное обучение, желательно вместе с родственниками, является
оптимальным для больных с выраженными осложнениями. Индивидуальное обучение
предпочтительно для детей, а также при первичном обучении взрослых с впервые
выявленным диабетом и беременных (Долженкова М.А. 2000).
Выводы
Реабилитация - это система государственных социально - экономических,
психологических, педагогических и других мероприятий, направленных на
предупреждение, лечение заболеваний, а также возвращение больных и инвалидов в
общество к общественно полезному труду и в семью.
Главная задача - восстановление функциональных возможностей различных
систем организма, а также развитие компенсаторных приспособлений к условиям
повседневной жизни и труду.
Самая первая задача врача и медсестры состоит в расчете потребности в
энергии и составе пищевого рациона. Диета при СД 1 типа должна быть
физиологической и индивидуализированной. Диетотерапия имеет большое значение
при СД как 1 так и 2 типа, соблюдение правильного режима питания, умение
рассчитать калорийность, подобрать нужный ассортимент продуктов поможет
контролировать и поддерживать концентрацию глюкозы в крови на должном уровне.
Благодаря этому можно предотвратить осложнения СД или замедлить их
прогрессирование.
для предотвращения и/или замедления темпов прогрессирования поздних
осложнений СД необходимо обеспечить стабильную компенсацию углеводного
обменаЗалог успешной терапии СД типа 2 - воздействие на все известные звенья
патогенеза заболевания.
Основой в лечении СД является инсулинотерапия. Учитывая, что у больного
СД собственный инсулин не секретируется, необходимо назначить препараты
инсулина с заместительной целью.
Для профилактики сосудистых осложнений у больных СД используются ангиопротекторы
В нашей стране физио и бальнеотерапия больных СД широко и успешно применяется в
санаторно- курортных учреждениях, однако большинство терапевтов и
эндокринологов в поликлиниках и стационарах не используют физиотерапевтические
методы лечения и реабилитации больных СД в полном объеме, а применяют их лишь
как дополнительное средство для лечения сопутствующих заболеваний В заключении
следует отметить, что накопленный клинический опыт, результаты современных
исследований показывают перспективность дальнейшего изучения влияния различных
видов физио- и бальнеотерапии, их сочетания и комплексного применения на
течение сахарного диабета и его осложнений с целью разработки
дифференцированных методик восстановительного лечения в зависимости от типа,
степени тяжести СД, выраженности и преобладания осложнений, состояния
сердечно-сосудистой системы, наличия сопутствующих заболеваний с учетом
механизмов и особенностей действия физических факторов на различные звенья
патогенеза заболевания. Эмоциональные реакции больного СД тесно сплетаются с
целым рядом других факторов, таких как: возраст во время диагностирования
диабета, основные черты характера, представление о себе, мнение о лечебном
процессе, а также социальная и экономическая среда Социальную реабилитацию осуществляют
органы социальной защиты, а именно так называемые социальные работники.
Медико - социальная реабилитация рассматривается как новый вид
мультидисциплинарной профессиональной деятельности медицинского, психолого -
педагогического и социально - правового характера, направленная на
восстановление, сохранение и укрепление здоровьяПрофессиональной реабилитацией
больных сахарным диабетом занимается МСЭК - медико -социальная экспертиза по
направлению КЭК. Цель обучения больного в создаваемых "школах" не восполнение
недостатка знаний, а прогрессивное изменение представлений больного о
заболевании и его лечении, ведущее и к изменению поведения, и к истинному
умению управлять лечением диабета в активном союзе с врачом "Школы"
для больных СД должны научить своих пациентов жить с этим заболеванием,
управлять им, информировать о возможных осложнениях СД.
Глава 2. Материалы и методики исследования
2.1 База исследования
Исследование проводилось на базе МУЗ ГБ № 1, поликлиники №1. МУЗ ГБ № 1
находится по адресу: г. Красноярск, ул. Вейнбаума, 15. Главный врач - кандидат
медицинских наук, доцент С.Г. Резниченко. Руководитель поликлиники, на базе
которой проходило исследование по данной дипломной работе - заместитель
главного врача по поликлинической работе О.Г. Беззаботнова. Поликлиника № 1
основана 1922 году, расположена - пр. Мира, 36. Обслуживает жителей
Центрального района, численностью 5550 человек, 1290 посещений в день. Имеет 18
терапевтических участков. Прием ведут 16 узких специалистов. Из них 2 врача эндокринолога.
Единицей наблюдения являются больные сахарным диабетом 1 и 2 типа, состоящие на
диспансерном учете у врача эндокринолога. Как правило больные сахарным диабетом
проходят согласно графика диспансеризации лабораторные и другие обследования,
чтобы не допустить осложнений в течении заболевания и вовремя внести
необходимую коррекцию в лечении и профилактике осложнений.
Материалом исследования являются :
1. амбулаторные карты больных сахарным
диабетом типа 1 и 2 - 40 карт
2. анкетирование больных сахарным
диабетом 1 и 2 типов, состоящих на диспансерном учете у врача эндокринолога -
60 человек.
Анкетирование проводилось по предлагаемому образцу.
Анкета "Влияние сахарного диабета на вашу жизнь и вопросы по
удовлетворенности лечением"
Нижеследующие вопросы направлены на то, чтобы узнать, как диабет влияет
на Вас и Вашу жизнь. Вопросы, касающиеся лечения Вашего типа диабета и Вашего
состояния (включая инсулин, таблетки и/ или диету). Пожалуйста, выберете только
один ответ на каждый вопрос. Спасибо за Вашу помощь.
1. Возраст
2. Пол м ж
3. Пенсионер
4. Работающий
5. Как давно болеете сахарным диабетом
С детства с какого возраста
6. какой тип сахарного диабета?
1 тип 2 тип
7. имеет ли место наследственная
предрасположенность?
Да нет
8. какое лечение получаете?
Диета сахароснижающие таблетки инсулин
9. повлиял ли сахарный диабет на
изменение работы?
Да нет немного
10.часто ли Вы
выходите из себя по пустякам?
Очень часто часто иногда никогда
11.начав есть,
легко ли Вам остановиться?
Очень легко довольно легко трудно очень трудно
12.боитесь ли Вы
простудных заболеваний или гриппа?
Очень сильно сильно немного совсем нет
13.из- за того,
что у Вас диабет, привязаны ли Вы к часам приема пищи?
Всегда обычно иногда никогда
14.имеет ли диета
контроль над Вашей жизнью?
Всегда Обычно Иногда Никогда
15.Волнуетесь ли
Вы, когда оказываетесь в том месте, где Вам негде перекусить?
Совсем нет Немного Сильно Очень сильно
. Трудно ли Вам отлучаться из дому из- за диабета?
Всегда Обычно Иногда Никогда
.Является ли диабет причиной раздражительности или перепадов настроения?
Никогда Иногда Часто Очень часто
. Страшно ли Вам ходить по оживленным и многолюдным местам?
Очень сильно Сильно Немного Совсем нет
. Хотелось ли Вам, чтобы было поменьше вкусной пищи?
Очень сильно Сильно Немного Совсем нет
. Чувствуете ли Вы себя подавленным из-за диабета?
Очень часто Часто Иногда Никогда
. Является ли диабет причиной того, что Вы выходите из себя, кричите на
других?
Очень часто Часто Иногда Никогда
. Стараетесь ли Вы не отлучаться из дома при содержании сахара ниже
обычного уровня?
Всегда Обычно Иногда Никогда
. Трудно ли Вам соблюдать диету из- за того, что Вы едите для поднятия
настроения?
Всегда Обычно Иногда Никогда
. Выходите ли Вы из себя, когда окружающие постоянно напоминают вам об
анализах на сахар или диету?
Никогда Иногда Обычно Всегда
. Насколько вероятно, что Вы съедите лишнее, когда Вам скучно или все
надоело?
Очень вероятно Довольно вероятно Мало верно Совсем невер.
. Сложно ли Вам соблюдать диету из-за того, что Вам трудно отказать себе
пище, которую Вы любите?
Всегда Обычно Иногда Никогда
. Больше ли в Вашем доме споров, чем если бы у Вас не было диабета?
Немного больше Больше Немного больше Совсем нет
Следующие ответы на вопросы необходимо оценить по шестибальной системе.
Просьба ответить на каждый вопрос, обведя кружком цифру в каждом следующем
пункте.
. Насколько Вы удовлетворены текущим лечением?
Очень удовлетворен 6 5 4 3 2 1 0 абсолютно неудовлетворен
. Как часто в последнее время Вы чувствовали, что Ваш сахар в крови был
неприемлемо низок?
Почти всегда 6 5 4 3 2 1 0 никогда
. Как часто в последнее время Вы чувствовали, что Ваш сахар в крови был
неприемлемо высок?
Почти всегда 6 5 4 3 2 1 0 никогда
. Насколько подходящим Вы находите лечение в последнее время?
Очень подходящим 6 5 4 3 2 1 0 совсем неподходящим
. Насколько Вы удовлетворены Вашими знаниями о своем диабете?
Очень удовлетворен 6 5 4 3 2 1 0 совсем неудовлетворен
. Рекомендовали бы Вы эту форму лечения кому -нибудь еще?
Да, я бы определенно 6 5 4 3 2 1 0 Нет, я бы определенно
Рекомендовал такое лечение не рекомендовал
Такое лечение
. Будите ли Вы удовлетворены продолжением настоящего курса лечения?
Очень удовлетворен 6 5 4 3 2 1 0 абсолютно неудовлетворен
. Необходимо ли Вам обучение в Школе для больных сахарным диабетом?
ДА Нет Иногда
. Какую роль в Вашей реабилитации играет медицинская сестра?
Большую Значительную Незначительную ни какой
. Как часто Вы посещаете эндокринолога?
раз в месяц 1 раз в 3 месяца 1 раз 6 мес. 1 раз в год
. Если у Вас ангиопатия нижних конечностей, получаете ли Вы
физиотерапевтическое лечение?
Да Нет
. Необходимы ли Вам консультации психотерапевта?
Да Нет
. Состоите ли Вы на учете в органах социальной защиты?
Да Нет
. Какую помощь Вам оказывает соц. работник?
Уборка по дому Ходит в магазин Вызов врача Никакой
. Владеете ли Вы элементами оказания себе экстренной помощи при - гипо
или - гипергликемических состояниях?
Да Нет В неполном объеме
На данном этапе работы был использован статистический метод исследования
- сплошная выборка. В данной анкете заданы вопросы, ответы на которые позволяют
разрешить поставленную цель дипломной работы, т.е. изучить и дать оценку
комплексной реабилитации больных сахарным диабетом 1 и 2 типов, на
поликлиническом этапе. Чтобы оценить организацию реабилитации больных в
поликлинических условиях, понять сущность данной проблемы на современном этапе,
я пользовалась: правовыми документами здравоохранения РФ, которые определяют
государственную политику в разрешении проблемы сахарного диабета (Постановление
Российской Федерации от 30 июля 1994 года № 890, "О государственной
поддержке развития медицинской промышленности и учреждений обеспечения
населения и учреждений здравоохранения лекарственными препаратами и изделиями
медицинского назначения", Федеральная Программа "Сахарный
диабет", утвержденная Правительством Российской Федерации 7 октября 1996
года №1171).
Глава 3. Результаты собственного исследования
В результате
проведенного исследования было обследовано 100 больных с диагнозом СД по
реабилитации больных сахарным диабетом на поликлиническом этапе. И таким
образом, можно сказать, что медицинская реабилитация данной категории больных
проводиться в полном объеме. Больной может приходить за медицинской помощью к
врачу в поликлинику или ему оказывается помощь на дому. Из 100 человек - 26
получают сахароснижающие препараты, 74 - препараты инсулина, всего 9 человек
строго соблюдают во время лечения индивидуального расчета диеты. Средний
возраст обследованных женщин - 55 лет, у мужчин - 46. Из 100 обратившихся 55 человек
- женщины, остальные 45 - мужчины.
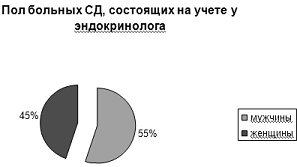
Рис.1 Пол больных СД, состоящих на учете у эндокринолога
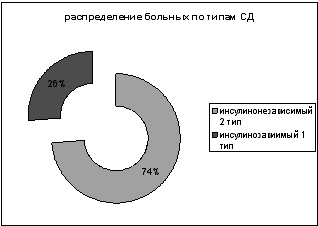
Рис.2 Распределение больных по типам СД
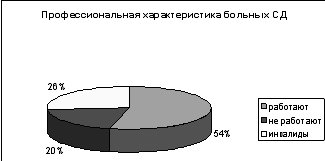
Рис.3 Профессиональная характеристика больных СД
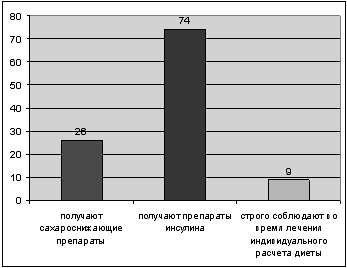
Рис.4 "Медикаментозная реабилитация"
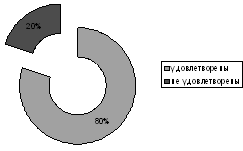
Рис. 5. Удовлетворенность получаемым лечением
Физическая реабилитация
назначается и проводиться в зависимости от осложнений и сопутствующих
заболеваний.
Так из 100 проанкетированных больных сахарным диабетом - 55 страдают
ангиопатией нижних конечностей, данная категория больных получает
физиотерапевтические процедуры, как воздействие электромагнитным полем (ЭМП),
которое улучшает кровообращение, микроциркуляцию в стопах, улучшает
перефирическую утилизацию глюкозы. Также применяется синусоидальный
модулированный ток (СМТ), лазеротерапия, которые уменьшают болевой синдром,
повышают чувствительность и скорость проведения нервного импульса, замедление
прогрессирования диабетической нейропатии. Хорошие результаты отмечены при
использовании переменного магнитного поля (Полюс - 1), постоянного магнитного
поля при трофических язвах.
Во всех случаях физическая реабилитация назначается в комплексе с
медикаментозной.
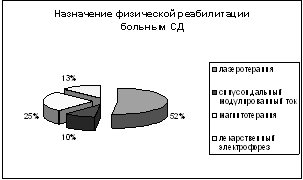
Рис.6. Назначение физической реабилитации больным СД
При анализе социальной реабилитации выяснилось, что из 100 человек на учете
в органах социальной защиты состоит 73 человека, 27 в данном виде реабилитации
не нуждаются.
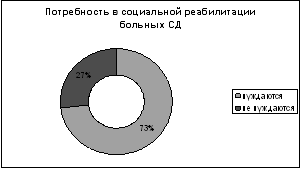
Рис.7. Потребность в социальной реабилитации больных СД
При анкетировании в ответ на вопрос "Необходимы ли Вам консультации
психотерапевта?", "Да" - ответили 75 человек, "Нет"
ответили 25 человек.
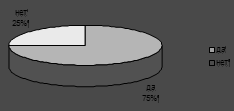
Рис. 8. Необходимость в консультации психотерапевта
Профессиональная реабилитация. Данным видом реабилитации занимается МСЭК
( медико -социальная экспертиза), которая рассматривает вопросы инвалидности,
условия труда в которых может работать данная категория больных, вопросы
повышения или понижения группы инвалидности.
Роль медицинской сестры в реабилитации больных СД имеет большое значение.
При анкетировании больных СД из 100 человек, 63 пациента отметили
значительную роль медицинской сестры в процессе лечения и реабилитации.
Работа медицинской сестры заключается в проведении бесед с больными о
значении своевременного приема лекарственных препаратов, соблюдении диеты,
режима работы и отдыха, значении физических нагрузок при заболевании сахарным
диабетом, о контроле сахара крови и мочи и др. вопросов связанных с сахарным
диабетом. Большое значение имеет выпуск сан. бюллетеней, где также освещаются
вопросы связанные с проблемами сахарного диабета, мер по его профилактике,
борьбы с осложнениями, новыми видами лечения и реабилитации.

Рис. 9 Значение роли медсестры в реабилитации больных СД
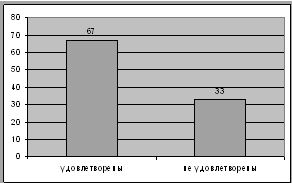
Рис. 10. Удовлетворенность знаниями о своем виде СД
Медицинская сестра ведет большую работу по профилактике осложнений СД.
Врач на общем приеме не может уделить каждому больному столько время,
чтобы в полном объеме рассказать о заболевании, своевременном и правильном
лечении, профилактике осложнений и многих других вопросах касающихся СД. В
основном вышеуказанные проблемы помогает решать медицинская сестра, она также
следит за своевременной диспансеризацией больных состоящих на учете.

Рис. 11. Частота посещения эндокринолога
В настоящее время обучение больных СД является обязательной частью при
диабете любого типа и может проводиться в разных формах и видах.
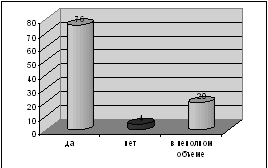
Рис.12. Количество больных, владеющих элементами оказания самопомощи при
гипо- и гипергликемических состояниях
Как показало анкетирование, что в потребности обучаться в
"школе" для больных СД из 100 пациентов ответили на вопрос:
Да -76 человек, иногда -19 человек, нет - 5 человек.

Рис. 13. "Потребность обучаться в "школе" для больных
СД"
Обучение в "школе" СД должно начинаться с того, что формируются
группы разделенные по типам СД.
Я, предлагаю пример проведения "школы" для больных СД типа 2.
Обучение
пациентов на современном этапе развития диабетологии является необходимой
составляющей и залогом успешного лечения больных СД типа 2 наряду с диетой,
физическими нагрузками, самоконтролем и медикаментозной терапией.
Основной целью обучения является формирование у пациентов мотивации к
лечению, т.е. осознанное стремление больного обучаться и выполнять необходимые
терапевтические действия. А также приобретение практических знаний и навыков
для адаптации к качественно новым условиям жизни, при которых они должны
принять активное участие в лечебном процессе.
В идеале команда специалистов работающих в "школе", должна
состоять из специалистов разного профиля, таких как эндокринолог, диетолог, психолог,
офтальмолог, подолог (специалист по стопе), медсестра. Обучение в
"школе" проводимого на нашем примере проводилось эндокринологом и
медицинской сестрой, которая обучала больных методам самоконтроля уровня сахара
крови с помощью тест полосок. Помогала освоить самостоятельный забор крови для
определения сахара. Медицинская сестра на занятиях обучала больных
самостоятельно измерять артериальное давление.
Медицинская сестра на "школах" по сахарному диабету
рассказывает и учит как вести дневник самоконтроля.
Перед началом занятий медицинская сестра вместе с врачом готовит
наглядные пособия необходимые на данном занятие, проверяет списочный состав
присутствующих на занятиях.
Обучение в Школе проходили пациенты, находящиеся на амбулаторном
обследовании и лечении, численность групп - 10 -12 человек. Программа обучения
состоит из 9 занятий, длительностью 1,5 - 2 часа каждое.
Программа обучения в школе для больных СД
Занятие 1. Тема: "Что такое СД".
Продолжительность занятия - 2 часа.
Занятие начинается со знакомства с группой, краткого рассказа каждого из
пациентов о начале заболевания, получаемом лечении, проблемах, возникших в
связи с наличием СД.
Ключевые аспекты темы:
·
ознакомление с
основными понятиями диабетологии (нормальный, высокий и низкий уровень сахара в
крови, почечный порог, комы);
·
цели лечения;
·
основные симптомы
СД и причина их проявления;
·
типы СД;
·
"четыре
кита" комплексной терапии СД типа 2.
В процессе занятий приводятся значения нормального уровня сахара в крови
натощак и перед едой (3,3 - 5,5 ммоль\ л), а также через 2 ч после еды (меньше
7,8 ммоль\л), вводятся понятия "гипогликемия" и
"гипергликемия"; объясняется, чем опасны эти состояния (развитие ком,
поздних осложнений). Таким образом становятся понятны цели лечения - поддержание
нормальных или близких к таковым значений уровня сахара в крови. Пациентов
просят перечислить все симптомы, появляющиеся при высоком уровне сахара в
крови; обучающий поправляет и дополняет пациента, подчеркивая, что в основе
симптомов лежит именно гипергликемия. Далее обсуждаются типы СД с
акцентированием внимания на СД типа 2 и причинах его возникновения
(наследственность, ожирение по типу "яблока", гиподинамия,
употребление большого количества рафинированных жиров и углеводов). Далее обсуждаются
"четыре кита" современной терапии СД типа 2: гипокалорийная диета,
физические нагрузки, необходимость самоконтроля и имеющиеся в арсенале
диабетолога сахароснижающие препараты (краткая информация о группах, механизмах
действия).
Занятие 2. Тема: "Самоконтроль".
Продолжительность занятия - 2 часа.
Ключевые аспекты темы:
- что входит в понятие самоконтроля и зачем он необходим;
·
существующие
способы самоконтроля уровня сахара в крови, моче, ацетона в моче;
·
обучение
практическим навыкам проведения самоконтроля;
·
ведение
"Дневника больного СД типа 2".
Под самоконтролем в узком смысле этого слова понимают самостоятельное
определение уровня сахара в крови, моче, ацетона в моче. Регулярное проведение
самоконтроля, с одной стороны, вовлекает пациента в процесс лечения и возлагает
на него ответственность за собственное здоровье, а с другой стороны, позволяет
оценить адекватность проводимой терапии и изменение образа жизни. Самоконтроль
уровня сахара в крови осуществляется при помощи визуальных тест - полосок или
гликометра. Пациентов обучают самостоятельно производить забор крови,
пользоваться визуальными тест- полосками, глюкометром. Самоконтроль глюкозурии
и ацетонурии осуществляеться при помощи визуальных тест - полосок. В конце
занятия пациенты учатся ведению "Дневника больных СД", куда ежедневно
вносятся показатели гликемии, значения артериального давления, фиксируются
данные о съеденных продуктах, получаемой терапии, изменении самочувствия.
Поскольку эти показатели определяются в повседневных, привычных больному
условиях, они имеют большую ценность для коррекции терапии, чем гликемические и
глюкозурические профили, исследованные в стационаре или поликлинике.
Самоконтроль гликемии.
Для взятия крови больным рекомендуется пользоваться специальными ланцетами
или тонкими иглами от одноразовых инсулиновых шприцев и шприцев - ручек.
Существуют и специальные устройства для автоматического прокола кожи ланцетами
(Softclix, Penlet, Autoclix, BD- Lancer 5 и др.). Главное, чтобы игла имела круглое сечение:
при этом травма кожи гораздо меньше, укол менее болезнен и быстрее заживает.
Традиционные ланцеты - скарификаторы с треугольным кончиком абсолютно
непригодны для регулярного, частого самоконтроля гликемии.
Для определения гликемии больные могут использовать тест -полоски как
визуально (глазами, путем сравнения со шкалой - эталоном), например, Глюкохром
Д, Haemo - Glucotest 20 - 800, Glucostix, Betachek, Diascan), так и вставляя их в портативные приборы -
гликометры. Существуют приборы двух типов, первые - так же, как человеческий
глаз, определяют изменение окраски тест - зоны, возникающее в результате
реакции глюкозы крови с ферментом глюкозооксидазой и специальными красителями.
Во вторых - используется электрохимический метод, прибор измеряет ток,
появляющийся при той же реакции глюкозы крови с глюкозооксидазой. Необходимое
для анализа время занимает от 12 секунд до 2 минут.
Нередко полагают, что визуальный метод самоконтроля гликемии менее точен
и надежен, чем приборный. Психологически это вполне понятно: цифра на дисплее
прибора, например, 8,6 ммоль\л, внушает больше доверия, чем собственное
суждение по шкале - эталону ("между 7 и 9 ммоль\л, ближе к 9").
Однако эта разница точности обманчива: во - первых, она не имеет клинического
значения (несущественна для последующей корекции терапии - дозы инсулина и
т.д.), а во - вторых - различие это лишь кажущееся. Как ни пародоксально, при
использовании приборов точность результатов еще более зависит от умения и
навыков больного; кроме того, необходима колибровка прибора, возможны и ошибки
в его работе. В настоящее время появились приборы, которые сводят эти ошибки к
минимуму: в них требуется минимальное количество крови, полоска сама равномерно
впитывает ее, не требуется стирания крови. Прибор Accutrend GC, кроме глюкозы, определяет еще и холестерин, что важно для
больных с гиперлипидемией.
Больные могут визуально оценивать гликемию по тест - полоске, естественно
для этого необходимо не прсто информирование о той или иной методике, но и
тренировочный цикл обучения с закреплением практических навыков. Ошибки сразу
же обсуждаются с больным и исправляются. Визуальный метод самоконтроля не
уступает точности измерения с помощью глюкометра, он проще, доступнее и
дешевле. Ошибки, которые можно допустить при работе с тест - полоской, делают
не только больные, но медицинский персонал. Чаще всего наблюдаются следующие
погрешности:
1). Обильно протирают палец спиртом, его примесь может повлиять на
результат анализа. Перед проколом кожа должна быть совершенно сухой. Достаточно
предварительно вымыть руки теплой водой и насухо вытереть; спирт или другой
антисептик использовать не нужно.
2). Делают прокол не на боковой поверхности, а на ее
"подушечке".
3). Формируют недостаточно большую каплю крови, не обязательно, чтобы
капля покрывала все тест - поле целиком, поскольку глаз человека в любом случае
может оценить его окраску (именно поэтому при визуальном определении допустимо
разрезать полоски вдоль с целью их экономии). Если же гликемию определяют с
помощью прибора, то тест -поле нужно покрыть кровью целиком, иначе возникнут
ошибки.
4). Размазывают кровь по тест - полоске или "докапывают" вторую
каплю. Это случается, если первая капля недостаточно большая и не покрывает
необходимую площадь. При этом нельзя точно отметить исходное время отсчета
(нулевую точку), вследствие чего результат измерения будет ошибочным.
5). Не соблюдают время выдержки крови на тест -полоске.
6). Недостаточно аккуратно стирают кровь с тест - поля. Оставшиеся на
тест - поле кровь или вата при использовании прибора снижают точность измерений
и загрязняют светочувствительное окошечко гликометра.
7). При работе с гликометром забывают, вынув полоску, перепроверить
полученный результат визуально, по цветовой шкале на флаконе.
Главный вывод, который можно сделать из всего вышесказанного: гораздо
важнее не то чем определяет больной уровень гликемии, а насколько часто он это
делает и как изменяет свое лечение на основании результатов самоконтроля.
Следует помнить, что врач должен не менее 1 раза в год проверять у больного
технику выполнения самоконтроля для выявления возможных ошибок.
Определение глюкозы в моче, наряду с такими преимуществами, как
дешевизна, неинвазивность, безболезненность, он имеет и ряд недостатков.
Неудовлетворительная крреляция между глюкозурией и гликемией связана обычно с
незнанием больным своего "почечного порога" для глюкозы (ППГ), с
колебаниями времени после последнего мочеиспускания и с колебаниями гликемии в
течение этого времени. Чтобы свести эти факторы к минимуму, необходимо
установить индивидуальный ППГ у больных, которые будут проводить самоконтроль
по глюкозурии. Для этого вначале одновременно определяют содержание глюкозы в
крови и в так называемой "свежей" ("получасовой") порции
мочи, т.к. моча, накопившаяся в мочевом пузыре за короткий промежуток времени,
более точно отражает реальный уровень глекемии. Для этого нужно опорожнить
мочевой пузырь, затем через 30 -40 мин вновь помочиться и определить содержание
глюкозы именно в этой, второй, порции. Гликемию измеряют в промежутке между
двумя мочеиспусканиями. "Свежие" пробы мочи позволяют приблизительно
судить о том, превышал ли уровень гликемии в это время ППГ или нет. Сопоставляя
глюкозурию с гликемией, можно ли изменить дозу инсулина, опираясь на результаты
самоконтроля по глюкозурии. Если же исследовать мочу, которая находилась в
мочевом пузыре несколько часов, как это делают при определении глюкозурии в
трехпорционной или суточной моче, то по результатам невозможно решить, когда же
именно и на сколько уровень глюкозы крови превышал ППГ. Такой подход (сбор мочи
на протяжении нескольких часов) не информативен для самоконтроля и коррекции
дозы инсулина. На точность определения глюкозурии влияет ряд лекарственных
препаратов: аскорбиновая кислота, цефалоспорины, пеницилин, салицилаты,
рентгеноконтрастные вещества.
Самоконтроль кетонурии.
Кетоновые тела (ацетон) в моче больные должны определять при высокой
гликемии и глюкозурии (несколько определений подряд выше 14 ммоль\л в крови или
3% в моче), сопутстствующих заболеваниях, особенно с повышением температуры,
при тошноте и рвоте, что позволяет своевременно диагностировать декомпенсацию
сахорного диабета и предотвратить диабетическую кому. Для определения кетоновых
тел существует множество тест -полосок, в частности Ketur - Test, Keтоурихром БП- "М", Combur - Test (комбинированное определение глюкозурии и кетонурии)
и др.
Дневник самоконтроля.
Результаты самоконтроля больной заносит в дневник, что служит базисом для
самостоятельного лечения и его последующего обсуждения с врачом. Дневник
больного - это необходимая помощь врачу и больному в мониторинге хронического
заболевания и его лечения. Он отражает следующие четыре аспекта:
а) заболевание пациента:
- он фиксирует различные симптомы и их характеристики (частота,
длительность, тяжесть, сопутствующие признаки, причины и т.д.)
б) психология пациента:
- он высвечивает положительные моменты, например, он может служить
поводом похвалить больного за ведение дневника, обсудить его содержание; можно
уделить внимание эффекту лечения и хорошему ответу. Психологическая поддержка
укрепляет уверенность больного в себе.
- Он делает уверенными больных, отводя им активную роль в процессе
лечения, связывая цели со способностями больных. Пациенты нуждаются в ощущении
уверенности в себе до того, как они смогут играть активную роль. Успешное
достижение целей придают уверенность.
- он воспитывает ответственность больных посредством выполнения простых,
легких и полезных задач. Нужны комментарии больных для того, чтобы связать эти
задачи с лечением. Нельзя позволять заболеванию руководить больным или выходить
за рамки его контроля.
в) оценка лечения и заболевания:
·
он дают
возможность оценки лечения, сравнивая симптомы до, во время и после лечения
·
он позволяет
анализировать реакцию больного на симптомы
·
он регистрирует
достигнутый процесс
·
он осуществляет
мониторинг больных и их лечения при каждом посещении.
г) взаимосвязь врач - больной:
·
он устанавливает
партнерскую связь врач - больной:
больной наблюдает и записывает, врач помогает решать проблемы
·
он открывает
диалог, инициируемый собственным опытом больного.
Использование "Дневника" при каждом посещении:
Врачи, предполагающие, что их больные ведут "Дневник", должны
просить показать его при каждом посещении. Опыт говорит, что больные никогда
сами не показывают "Дневник", если их об этом не просят. Это может
рассматриваться как один из видов проверки больными их врача с целью
удостовериться, насколько врач заинтересован. Нежелание доктора проверить
"Дневник" дискредитирует его в глазах больного.
"Дневник" имеет ограничения. Есть проблемы языка, образования,
грамотности и зрения. Некоторым больным "Дневник" напоминает о школе.
Те, кто плохо учился в школе, вряд ли обрадуются такому домашнему заданию.
Занятия 3, 4. Тема: "Основные принципы диетотерапии при СД типа
2".
Продолжительность занятия - 2 часа.
Ключевые аспекты темы:
·
понятие об
энергетическом балансе у здорового человека и больного СД типа 2;
·
основные
состовляющие пищи и понятие о калорийности;
·
способы
уменьшения калорийности суточного рациона;
·
углеводы как
основной источник энергии, классификация углеводов;
·
система
"хлебных единиц" (ХЕ), взаимозаменяемость продуктов, содержащих
углеводы;
·
пищевой
"светофор";
·
употребление
сахарозаменителей и подсластителей;
·
как быть с
алкоголем?
Вводиться понятие энергетического баланса. Пациенты с СД типа 2 имеют
положительный энергетический баланс: количество получаемой энергии превосходит
количество расходуемой, что ведет к прогрессированию висцирального ожирения.
Делается акцент на необходимость для достижения компенсации углеводного обмена
снижения массы тела. Основная концепция диеты для больных СД типа 2 с избытком
массы тела заключается в ее гипокалорийности. Пациенты самостоятельно учатся
рассчитывать суточную калорийность, исходя из идеальной массы тела. Основная
концепция диеты для больных СД типа 2 с избыточным массы тела заключается в ее
гипокалорийности. Пациенты самостоятельно учатся рассчитывать суточную калорийность,
исходя из идеальной массы тела и уровня физической активности. Идеальная масса
тела рассчитывается по формуле: рост (в см) - 100 для мужчин и дополнительно -
10% для женщин. Пациенты с умеренной нагрузкой тратят 32 ккал\ кг, со средней
нагрузкой - 36 ккал\ кг, с интенсивной -40 ккал \кг. Важно не столько
абсолютное число рекомендованных нами калорий, сколько уменьшение калорийности
относительно рациона, привычного для пациента.
Нормализация массы тела является "процессом длиною в жизнь", и
главное в нем - стойкая тенденция к постоянному снижению массы тела, т. к.
трудно не только потерять лишние килограммы, но и поддержать этот эффект. Жиры
- наиболее энергоемкий компонент пищи, поэтому похудание должно происходить за
счет сокращения их содержания в рационе (меньше 30% калорийности суточного
рациона). Пациенты узнают о различном качестве жиров и продуктах с их
преимущественным содержанием. Практически все продукты данной группы должны
быть исключены из рациона.
Углеводы - основной источник энергии, поэтому их доля в суточном рационе
должна составлять 55 - 60 %. Резкое ограничение углеводов нецелесообразно,
поскольку тогда происходит замещение их доли в суточном рационе продуктами,
содержащими жиры. Вводиться понятие "подсчитываемых" (повышающих уровень
сахара в крови) и "неподсчитываемых" (не дающих такого эффекта)
углеводов. Далее вводиться понятие медленно усвояемых ("сложных") и
быстроусвояемых ("простых") углеводов. Подчеркивается, что в основном
углеводы в рационе должны быть представлены "сложными" углеводами,
содержащими пищевые волокна. Далее расказывается о системе ХЕ. Для пациентов с
СД типа 2, получающих пероральные сахароснижающие препараты, подсчет углеводов
по системе ХЕ не является обязательным. Однако мы считаем целесообразным их
знакомство с данной системой, т.к. это позволяет им реально представить себе
ежедневно допустимое количество углеводов, поскольку абстрактная рекомендация
"дели пополам" по отношению к продуктам, содержащим углеводы, нередко
не приводит к какому - либо заметному эффекту: например, раньше пациент за 1
прием пищи съедал 1 кг яблок, а теперь ест "всего"… полкило.
Комментарии излишни. Для упрщения понимания рекомендуемой диеты мы делим все
продукты на 3 группы (правило пищевого "светофора"): 1-я - продукты,
употребляемые без ограничения; 2-я - употребляемые в умеренном количестве или
по принципу "дели пополам"; 3-я - употребляемые в минимальном
количестве или исключаемые из рациона. К сахарозаменителям относят фруктозу,
ксилит, сорбит; по энергетической ценности они аналогичны углеводам и белкам,
что лимитирует их употребление пациентами с избыточной массой тела. К
подсластителям относят аспартам, сахарин, цикламат и ацесульфам, которые не
оказывают влияния на уровень гликемии и не обладают энергетической ценностью, т.е.
могут быть рекомендованы пациентам как с нормальной, так и с избыточной массой
тела. Алкоголь - одна из состовляющих питания. Рекомендовать пациентам
алкогольную депривацию не представляется возможным: любое праздничное застолье
сопровождается потреблением того или иного количества алкоголя. В процессе
обучения мы акцентируем внимание пациентов на высокой энергетической ценности
алкоголя, т.е. при постоянном употреблении его даже в небольших количествах не
удастся достичь основной цели диетотерапии - снижение избыточной массы тела.
Кроме того, употребление алкоголя может привести к гипогликемии, нередко
отсроченной, в связи с чем мы даем пациентам рекомендации о виде и количестве
допустимых к употреблению алкогольных напитков, а также об особенностях поведения
при их употреблении.
Занятие 5. Тема: "Физические нагрузки. Гипогликемия".
Продолжительность занятия - 2 часа.
Часть 1. Физические нагрузки.
Ключевые аспекты темы:
·
необходимость
расширения физической активности при СД типа 2;
·
основные правила
применения физических нагрузок;
·
поведение перед
началом и в процессе применения физической нагрузки.
Способ проведения.
Обсуждается положительное влияние физической активности на организм
пациента с СД типа 2. Большое значение имеет регулярность физических нагрузок
(как минимум, 3 раза в неделю). Учитывая детренированность большинства
пациентов, необходимо рекомендовать им постепенное увеличение как длительности,
так и интенсивности нагрузок, причем рекомендации должны носить конкретный характер
(например, прогулка по парку в понедельник, среду и пятницу в течение 15
минут). Желательно, чтобы нагрузки были аэробными, тогда их эффект будет
выражен максимально. При любых неприятных явлениях (боли в сердце, ногах и
т.д.) применение физической нагрузки должно быть прекращено. Пациентам
объясняют, что при уровне сахара в крови более 14 ммоль\л физическая нагрузка
противопоказана, т.е. необходимо мотивировать пациента на проведение
самоконтроля перед физической нагрузкой. Подчеркивается, что физическая
нагрузка может явиться причиной гипогликемии, в том числе отсроченной, в связи
с чем наличие в рационе легкоусвояемых углеводов и умение корригировать
сахарпонижающую терапию обязательны.
Часть 2. Гипогликемия.
Продолжительность занятия - 1,5 часа.
Ключевые аспекты темы:
·
что такое
гипогликемия;
·
причины развития
гипогликемии;
·
симптомы легкой и
тяжелой гипогликемии;
·
что делать при
возникновении симптомов гипогликемии.
Способ проведения.
Занятие начинается с повторения понятия "гипогликемия".
Обсуждаются причины развития гипогликемии, перечисляются симптомы легкой и
тяжелой гипогликемии, меры, необходимые для предотвращения перехода легкой
гипогликемии в тяжелую: если есть возможность, необходимо измерить уровень
сахара, после чего незамедлительно принять быстроусвояемые углеводы в
количестве, как минимум, 2 ХЕ, если возможности измерить уровень сахара нет,
надо принять 2 быстроусвояемых ХЕ. При развитии тяжелой гипогликемии помощь
оказывают окружающие: родственники, друзья, коллеги, которые должны быть
осведомлены о симптомах тяжелой гипогликемии и тактике действий при ее
развитии: если больной в сознании, необходимо ввести перорально как можно
больше быстроусвояемых углеводов в жидкой форме. В случае потери сознания
вводится препарат глюкогона. Если через 15 минут пациент не пришел в сознание,
необходимо обратиться за врачебной помощью.
Занятие 6. Тема: "Поздние осложнения СД: ретинопатия, нефропатия,
нейропатия".
Продолжительность занятия - 4 часа.
Ключевые аспекты темы:
·
обсуждение
наиболее часто встречающихся осложнений Сд и причин их возникновения, введение
терминов "ретинопатия", "нефропатия",
"нейропатия";
·
ретинопатия:
стадии, симптомы, профилактика, лечение;
·
нефропатия:
стадии, симптомы, прфилактика, лечение;
·
нейропатия:
формы, симптомы, профилактика, лечение.
Основное проявление СД - постоянно повышенное содержание уровня сахара в
крови (гипергликемия). Именно с хронической гипергликемией связано развитие
осложнений СД. Структурные изменения сосудов и органов под влиянием
гипергликемии развиваются в течении многих лет и длительно протекают
бессимптомно, оставаясь часто не диагностированными вплоть до тяжелых стадий. К
сожалению, большинство изменений в организме, вызванных СД, обратимо только на
ранних стадиях. Эта их особенность диктует необходимость активного обследования
больных с целью своевременного распознавания и лечения осложнений.
К числу осложнений СД относятся:
·
микроангиопатия
(поражение мелких сосудов - капиляров, артериол); диабетическая ретинопатия (поражение
сетчатки глаз); диабетическая нефропатия (поражение почек).
·
Макроангиопатия
(поражение крупных сосудов - артерий): атеросклероз сосудов сердца, мозга,
нижних конечностей;
·
Диабетическая
ретинопатия;
·
Нейропатия.
Диабетическая ретинопатия.
Диабетическая ретинопатия (ДР) встречается примерно у каждого 3-го
больного СД и представляет серьезную угрозу зрению. По мировой статистики, она
занимает 1-е место среди всех причин слепоты у лиц трудоспособного возраста.
Выраженность ДР может варьировать от незначительного поражения, не угрожающего
зрению, до тяжелого распространенного процесса. Тяжесть ДР зависит главным
образом от:
·
длительности
заболевания;
·
степени
декомпенсации диабета;
·
наличия
сопутствующей артериальной гипертензии (АГ);
·
нарушений
жирового обмена (повышение уровня холестерина и триглициридов).
ДР редко встречается у больных с длительностью заболевания менее 5 лет,
однако у больных СД типа 2 она довольно часто обнаруживается уже в момент
постановки диагноза, что связано с поздним распознаванием СД этого типа.
Нередко больные СД типа 2 обращаются к офтальмологу с жалобами на снижение
зрения раньше, чем к другим специалистам, и диагноз ДР устанавливается раньше,
чем диагноз СД.
Как правило, больные ДР предъявляют жалобы на ухудшение зрения только при
развитии тяжелой стадии ретинопатии, когда изменения распространяются на
ценральную область сетчатки или происходят обширные кровоизлияния. Появляются
жалобы на нечеткость зрения, искажение предметов или темное пятно перед глазом.
В этой стадии у больных с выраженными или грубыми изменениями на глазном дне
лечение ДР представляет большие трудности, а иногда практически невозможно.
Более того, к сожалению, далеко не всегда возможно остановить прогрессирование
процесса и предотвратить потерю зрения.
На ранних стадиях наличие у больных ДР длительное время никак не
сказывается на остроте зрения, хотя уже требуется незамедлительное лечение.
Именно эта особенность данного осложнения диктует необходимость постоянных
ежегодных осмотров глазного дна у всех больных СД, несмотря на отсутствие
жалоб. Раннее выявление ДР позволяет остановить дальнейшие прогрессирование
осложнения и сохранить зрение больному СД.
Врачи и медсестры должны постоянно мотивировать больных СД к регулярному
посещению офтальмолога для оценки состояния глазного дна.
Пациенты с ДР, частично или полностью потерявшие зрение, испытывают
значительные трудности при введении инсулина. Поэтому их в обязательном порядке
следует обеспечивать шприц - ручками для введения инсулина, которые позволяют
набирать инсулин на слух, "по щелчкам". Важные аспекты помощи таким
больным - социальная адаптация, психологическая поддержка и помощь в овладении
навыками самообслуживания.
Диабетическая нефропатия.
Диабетическая нефропатия (ДН) - специфическое для СД поражение почек,
обусловленное хронической гипергликемией. С течением времени ДН приводит к
склерозированию почечной ткани и нарушению выделительной функции почек.
Конечная стадия ДН наступает, как правило, не ранее чем через 15 - 20 лет от
начала СД и проявляется развитием хронической почечной недостаточности (ХПН).
Важно отметить, что стабильная компенсация СД на протяжении всего периода
заболевания, а также своевременное выявление и лечение ранних стадий ДН
позволяет избежать развития ХПН у большинства больных СД. Для ДН характерно
длительное бессимптомное течение, как и для большинства других осложнений
диабета.
Рассказываем пациентам о строении почек. Показываем, что они состоят из
большого количества почечных клубочков, которые представляют собой свернутую
сеть мелких капиляров. Их стенка выполняет роль первоначального
"фильтра", который определяет, что остается в организме и то, что из
него выводится. А также, разветвленной системы канальцев - тоненьких трубочек, в
в которых происходит окончательное отфильтровывание "нужных" веществ
от "ненужных". Таким образом, в мочу отфильтровываются продукты
распада белков - мочевина, креатинин, остаточный азот, лишние минеральные
вещества, а в крови остаются белки, витамины, гормоны, необходимые организму
соли.
У пациентов с длительно существующим (более 10 - 20 лет) плохо
компенсированным диабетом к развитию нефропатии приводят почти те же механизмы,
что и к развитию ретинопатии. Первоначально, в сосудах почек усиливается
кровоток, повышается давление в капилярах. Стенки капиляров уплотняются, а
размер отверстия, через которое проходит фильтрация жидкости и молекул
различных веществ увеличивается. К таким молекулам, в частности, относятся и
белки. В нормальных условиях белок практически не попадает в мочу. Эти
изменения в почках могут развиваться ускоренными темпами, если у пациента к
тому же имеется артериальная гипертония или распространенный атеросклероз
сосудов. В итоге патологических изменений все больше альбумина начинает
поступать в мочу. Когда его количество превышает 30 мг в сутки - развивается
так называемая микроальбуминурия, которая определяется специальными тест -
полосками. На этой стадии нефропатии функция почек еще не нарушена. Эта стадия
считается бессимптомной. Эта стадия считается обратимой. Нормализация уровня
сахара в моче, контроль АД, отказ от курения, ограничение белка в диете
позволяют нормализовать работу почек на стадии микроальбуминурии.
Медикаментозное лечение может подобрать только врач.
Всем пациентам, особенно тем, которые страдают АГ, важно регулярно
измерять АД. Помимо этого необходимо регулярно сдавать клинические анализы
мочи, чтобы выявить не только появившийся в моче белок, но и инфекцию
мочевыделительной системы. Ведь сопутствующие диабету "мочевые" инфекции
не только ухудшают его течение, но и вызывают ускоренное развитие нефропатии.
Необходимо рассказать пациентам, что хороший контроль СД с первого дня
установления диагноза может предотвратить развитие осложнений со стороны почек.
Если уровень АД превышает 140\90 мм рт. Ст., следует быстро принимать меры.
Необходимо также произвести некоторые изменения в питании. Ограничение соли в
питании позволяет снизить АД, а значит, оказывать благоприятный эффект на
почки. Ограничение употребления белка, т.к. его избыточное количество
неблагоприятно сказывается на функции почек. Его количество должно быть
уменьшено до 15 - 18 % от суточного калоража пищи. Следует отдавать
предпочтение белкам растительного происхождения (бобовые, орехи, семечки, грибы
и т.д.). Растительные белки должны составлять не менее 2\3 от общего
количества. А на стадии почечной недостаточности рекомендуется, так называемые
"безбелковые" диеты, когда содержание белка в сутки не превышает 20
-30 грамм.
На стадии протеинурии, когда потеря белка с мочей составляет более 300
мг\сут., развивается нефротический синдром (отеки, гипопротеинемия, повышение
уровня холестерина в крови), наблюдается повышение АД, вызванное
прогрессирующим поражением почек, необходимо следить и за уровнем креатинина, мочевины,
белка, содержания калия в крови, а также и уровнем липидов. Для этого один раз
в год, а при необходимости и чаще, следует делать биохимический анализ крови.
На более запущеных стадиях приходится направлять больных на различные варианты
гемодиализа, который может продлить жизнь пациента.
Диабетическая нейропатия.
Диабетическая нейропатия - одно из наиболее распространенных осложнений
СД.
Основными симптомами являются: онемение пальцев, покалывание или судороги
в ногах, а иногда боли в стопах и икроножных мышцах. К моменту установления
диагноза СД 2 типа до 15 % пациентов уже имеют различные признаки нейропатии,
которые могут достаточно быстро устраняться при достижении хорошего контроля
гликемии.
По данным эпидемиологических исследований, в зависимости от используемых
методов обследования частота развития диабетической нейропатии при СД варьирует
от 5 до 90 %. Диабетическая нейропатия повышает смертность больных СД
вследствие как кардиальной автономной нейропатии (внезапной смерти), так и ее последствий
(синдром диабетической стопы). Нейропатия у больных СД лежит в основе 50 -75 %
всех ампутаций, не связанных с травмой.
В развитии нейропатии большую роль играют как уже известные изменения в
капилярах, питающих нерв, так и непосредственное повреждение самого нерва. При
высоком уровне глюкозы крови, токсические вещества так же откладываются и в
нервных клетках, вызывая их повреждение. Т.к. в человеческом организме
существует два типа нервов - одни отвечающие за движение и чувствительность,
другие - за функционирование внутренних органов, то в зависимости от вида
поврежденного нерва, у пациента возникают и различные симптомы. При поражении
двигательных и чувствительных нервных волокон развивается так называемая,
периферическая диабетическая полинейропатия. Если же повреждаются те нервы,
которые регулируют функции внутренних органов, то происходит развитие так
называемой, автономной или вегитативной нейропатии.
Профилактика нейропатии состоит в поддержании нормального уровня сахара
крови.
Занятие 7. Тема: "Правила ухода за ногами".
Продолжительность занятия - 1,5 час.
Ключевые аспекты:
·
причины поражения
ног при СД;
·
профилактика
поражения ног (правила "можно - нельзя");
·
обучение навыкам
осмотра обуви и поведению при возникновении повреждений ног.
Занятие начинается с обсуждения причин поражения ног при СД
(недостаточное кровоснабжение, длительное заживление ран, потеря болевой
чувствительности). Далее вводятся правила: "нельзя" использовать
острые предметы, вырезать уголки ногтей, носить тесную обувь или обувь на
высоком каблуке, подвергать ноги воздействию высоких температур, ходить
босиком; "можно" обрабатывать ногти при помощи пилки, опиливая их
горизонтально; для удаления мозолей следует использовать пемзу, согревать ноги
при помощи массажа, гимнастики или теплых носков; ежедневно осматривать ноги;
тщательно просушивать их после мытья; носить удобную обувь. Пациенты должны
знать, что если не удалось избежать повреждения ног, то для обработки ранки
можно использовать раствор фурацилина, бактерицидный пластырь. Йод,
"зеленка", спирт, "марганцовка", обычный лейкопластырь для
этих целей не подходит; запрещено также накладывать компрессы, использовать
мази. При появлении покраснения, отечности, гноя, плохом заживлении необходимо
немедленно обратиться в специализированное учреждение (называются адреса).
Это одно из самых серьезных осложнений сахарного диабета, не зависящее от
возраста и пола больного, типа диабета и его длительности. При СД повышается
риск травматизации нижних конечностей и замедляются процессы заживления любых
полученных повреждений. Это связано с диабетической полинейропатией, которой
свойственны нарушение чувствительноси нижних конечностей, деформация стоп,
формирование зон избыточного давления на стопе и снижение защитных свойств
кожи, нарушение периферического кровообращения и иммунитета.
Кроме полинейропатии, при СД часто развивается атеросклероз сосудов
нижних конечностей, приводящий к снижению в них артериального кровотока и
развитию ишемии мягких тканей. Крайним выражением хронической артериальной
недостаточности нижних конечностей является гангрена.
Дополнительные факторы, способствующие возникновению язвы, - пожилой
возраст пациента, нарушение зрения, хроническая почечная недостаточность,
иммунодефицит, избыточная масса тела и ряд других. Классическая
патогенетическая триада СДС - ишемия, нейропатия и инфекция. Все эти факторы
могут вызвать развитие СДС самостоятельно или в комплексе с другими.
Особого внимания заслуживают принципы местной обработки раны. Этим
активно занимается средний медицинский персонал. Местное лечение включает в
себя хирургическую обработку образовавшегося язвенного дефекта, механическое
или хирургическое (с помощью протеолитических ферментов) удаление
некротизированной ткани и фибринозного налета, обработку краев раны и удаление
гиперкератозов, вскрытие и дренирование гнойных затеков("карманов") и
использование специальных перевязочных материалов. Регулярная местная обработка
язв предусматривает удаление краевого гиперкератоза, мешающего развитию краевой
эпителизации и смыканию краев раны.
Наиболее приемлемы и доступны 0,05 - 0,02 % раствор хлоргексидина и 1;
0,5 и 0,25 % растворы диоксидина, т.е. растворы, необладающие цитотоксисескими
свойствами.
Механическое удаление нежизнеспособных тканей производиться с помощью
скальпеля.
Использующиеся для лечения язвенных поражений стоп перевязочные материалы
должны:
·
удерживать влагу,
т.к. заживление язвы возможно лишь в естественной для нее влажной среде;
·
поглащать эксудат
или не нарушать его оттока;
·
обеспечивать
термоизоляцию;
·
легко и без
травматизации удаляться (атравматичность);
·
обеспечивать
доступ кислорода к ране.
Очень важный момент профилактической работы медицинской сестры обучение
пациентов комплексу мероприятий направленных на предотвращение образования язв
стоп. Необходимо обучить пациентов ежедневному осмотру стоп, правилам обработки
ран и технике их перевязки.
Все пациенты относящиеся к группе риска по СДС регулярно, не менее 2-3
раз в год должны посещать кабинет "Диабетическая стопа".
Занятие 8. Тема: "Артериальная гипертензия, атеросклероз и СД типа
2".
Часть 1. Артериальная гипертензия.
Продолжительность занятия - 1 час.
Ключевые аспекты темы:
·
что такое АД
·
нормальный
уровень АД, причины и механизмы повышения АД;
·
симптомы
повышенного АД;
·
опасности
повышенного АД;
·
принципы
современной антигипертензивной терапии.
В начале занятия вводится понятие АД. Объясняют, что независимо от
возраста, пола, и прочих условий АД не должно превышать 140 и 90 мм рт.ст. (в
идеале -130 и 85 мм рт.ст). Перечисляются симптомы повышенного АД. Пациенты
должны знать, что высокое АД опасно развитием таких осложнений, как инсульт,
инфаркт миокарда, кровоизлияние в глазное дно. Обсуждаются методы
антигипертензивной терапии: немедикаментозные (ограничение соли, снижение массы
тела, расширение физической активности) и медикаментозные (препараты
"скорой помощи" при гипертоническом кризе", препараты для
постоянного применения). В конце занятия пациенты обучаются правильной методике
измерения АД.
Часть 2. Атеросклероз.
Продолжительность занятия - 1час.
Ключевые аспекты темы:
·
что такое
атеросклероз и механизмы его развития;
·
нормальный
уровень холестерина в крови;
·
проявления
атеросклероза;
·
принципы
современной гиполипидемической терапии.
Вводится понятие об атеросклерозе. Пациенты должны знать, что
атеросклероз быстрее развивается при высоком содержании холестерина в крови
(норма -5,2 ммоль\л или 200мг %). Другими факторами, способствующими развитию
атеросклероза, являются курение, малоподвижный образ жизни, наследственность,
СД типа 2. Перечисляются наиболее опасные проявления атеросклероза:
стенокардия, инфаркт миокарда, инсульт, гангрена нижних конечностей.
Обсуждаются принципы профилактики и лечения атеросклероза. К немедикаментозным
методам относят соблюдение гиполипидемической диета с низким содержанием
холестерина, отказ от курения, расширение физических нагрузок. Медикаментозная
терапия предусматривает использование гиполипидемических препаратов
(перечисляются их группы, кратко можно рассказать о механизме действия).
Занятие 9. Тема: "Инсулинотерапия при сД типа 2".
Данное занятие мы проводим для тех пациентов, которые по тем или иным
причинам получают инсулинотерапию.
Продолжительность занятия - 1,5 часа.
Ключевые аспекты:
·
причины
назначения инсулина при СД типа 2; механизм действия инсулина;
·
виды препаратов
инсулина и системы для введения инсулина;
·
схемы
инсулинотерапии;
·
обучение технике
иньекций.
Перечисляются показания к инсулинотерапии при СД типа 2. Пациентам
напоминают, что инсулин - это гармон, вырабатываемый поджелудочной железой и
снижающий уровень сахара в крови. Приводятся виды препаратов инсулина, которые
различаются по происхождению, длительности действия. Пациенты должны знать профиль
действия инсулинов короткого, пролангированного, комбинированного действия.
Перечисляются торговые названия наиболее часто встречающихся на российском
рынке препаратов инсулина с акцентом на взаимозаменяемость препаратов с
одинаковой продолжительностью действия. Пациенты учаться визуально отличать
"короткий" инсулин от "длинного", годный к употреблению от
испорченного, обсуждают правила хранения инсулина. Демонстрируются наиболее
распространенные системы введения инсулина: шприцы, шприц - ручки. Акцентируется
внимание на том, что инсулины во флаконах выпускаются в двух концентрациях - 40
и 100 Ед\мл; шприцы должны соответствовать концентрации препарата инсулина во
флаконе. Далее обсуждаются традиционная и интесифицированная схемы
инсулинотерапии, подчеркиваются достоинства и недостатки каждой. В конце
занятия пациенты обучаются технике введения инсулина. По данным исследования, у
пациентов, прошедших обучение в Школе, уровень сахара крови, мои,
гликированного гемоглобина и частота развития осложнений СД достоверно ниже,
чем у тех, кто не прошел обучения, т.е. обучение является неотъемлемой частью
комплексной терапии СД типа.
На базе МУЗ ГБ №1, поликлиники №1 был проведен 1 цикл обучения по
программе, состоящей из 9 занятий, цель которого - дать понятие и представление
о СД, его осложнениях (ретинопатия, нефропатия, нейропатия), научить больных СД
оказанию самопомощи, инсулулинотерапии, диетотерапия, соблюдение режима дня,
научить самоконтролю уровня сахара в крови, мочи, правилам поведения в
кризисных ситуациях (гипо-, гипергликемия), самопомощь при возникновении этих
состояний, научить больных правилам ухода при осложнениях СД (ангиопатии,
артериальная гипертензия, атеросклероз).
На момент проводимого научного исследования, занятия в школе для больных
СД, не проводятся из-за создавшихся трудностей финансирования данной программы.
В перспективе эта программа будет иметь дальнейшее развитие.
Заключение
Сахарный
диабет - одно из наиболее распространенных заболеваний в промышленно развитых
стран, где им больны 4 - 5% всего населения, является острейшей медико -
социальной проблемой.
В настоящее время сахарный диабет - одна из наиболее важных проблем
современной мировой медицины, которая требует немедленного разрешения с
применением новых организационных форм профилактики, высокотехнологических
методов лечения и реабилитации.
Сахарный диабет занимает третье место среди непосредственных причин
смерти после сердечно - сосудистых и онкологических заболеваний. Это одна из
серьезнейших проблем, масштабы которой продолжают увеличиваться и. Которая
касается всех возрастов и всех стран.
В Российской Федерации зарегистрировано около 2 млн. человек больных
сахарным диабетом, в том числе 260 тыс. инсулинозависимых (ИЗСД). Однако по
результатам исследований количество больных достигает 8 млн. человек.
Приблизительно у половины всех больных, страдающих инсулинонезависимых
сахарным диабетом (ИНСД) или диабетом 2 - типа, заболевание не распознается
вовремя и, соответственно, нет своевременного лечения. Среди больных сахарным
диабетом смертность от болезней сердца и инсульта наблюдается в 2 -3 раза, а
слепота в 10 раз, нефропатия в 12 - 15 раз, гангрена нижних конечностей в 20
раз чаще, чем среди населения в целом.
Для решения комплекса вопросов, обеспечивающих высокое качество жизни
миллионам граждан России, больных сахарным диабетом была создана Федеральная
Программа "Сахарный диабет", утвержденная Правительством Российской
Федерации 7 октября 1996 года № 1171, в которой предусмотрено проведение
организационных, диагностических, лечебных и профилактических мероприятий,
направленных на снижение распространенности сахарного диабета, уменьшение
инвалидизации и летальности от этого заболевания.
Одним из основных пунктов реализации Программы является организация
диабетологической службы в нашей стане, где наряду с созданием Федерального
диабетологического центра, региональных диабетологических центров,
государственного регистра лиц больных сахарным диабетом включен раздел
подготовки высококвалифицированных кадров и организации Школ для больных
сахарным диабетом.
Цель обучения больного в создаваемых Школах не восполнение недостатка
знаний, а прогрессивное изменение представлений больного о заболевании и его
лечении, ведущее и к изменению поведения, и к истинному умению управлять
лечением диабета в активном союзе с врачом.
В Школе не только пациент страдающий сахарным диабетом, но и его семья
должны пройти курс обучения, которое позволит приобретенные знания, навыки
применять для управления своим заболеванием.
Важным звеном в реализации этой программы является организация
комплексной реабилитации больных сахарным диабетом. Очень важно помочь больным
восстановить утраченные функции жизненно важных органов и систем, научить
приспособиться к новым условиям жизни, в обществе и семье. Из проведенного
обзора литературы, собственного научного исследования по данной теме дипломной
работы логически вытекают нижеприведенные выводы и рекомендации.
Выводы и рекомендации:
1. Проведенные исследования показали,
что в реабилитации больных СД в поликлинике № 1 используются практически все
виды реабилитации (медицинская, физическая, психологическая, социальная, т.е.
осуществляется комплексный подход к решению данной проблемы).
2. Медицинская реабилитация имеет
основное значение, т.к. диетотерапия, таблетированные сахароснижающие
препараты, инсулинотерапия на современном этапе позволяют снизить осложнения,
летальность и улучшить качество жизни. По данным анализа - охват больных
медицинской реабилитацией больных составляет - 100 %.
3. Активно назначаются методики
физической реабилитации, как показал анализ в основном - это аппаратная
физиотерапия, лазеро - магнито- терапия, лекарственный электрофорез в лечении
ангиопатий нижних конечностей; другие виды физической реабилитации. Водо -
теплолечение, ЛФК, массаж назначаются реже.
4. Социальная реабилитация имеет также
большое значение для больных СД.
5. Большая ответственность в
реабилитационном процессе отводиться среднему медперсоналу. Медицинские сестры
работающие в "школе" для больных СД должны быть высококвалифицированными
специалистами. Особое значение играет роль медицинской сестры в первичной и
вторичной профилактике СД.
1. Администрации МУЗ ГБ № 1, поликлиники №1 возобновить работу
"школы" для больных Сахарным диабетом, т.к. занятия в ней играют
существенное значение в реабилитации данных больных, тем более, что
необходимость в работе "школы" отметили респондентов.
. Для работы в "школе" по СД необходимы медсестры с повышенным
и высоким уровнем сестринского образования, знающие вопросы не только
клинического профиля, но и основы педагогики, психологии, маркетинга и
менеджмента.
. Врачам эндокринологам поликлиники №1 в реабилитации больных СД
необходимо пользоваться Государственными документами по данной проблеме
("Программа Правительства РФ "Сахарный диабет" от 07.10. 96г.
№1171 и Постановление РФ "О государственной поддержке лиц, больных
сахарным диабетом" от 03.07.94г. № 890", внедрять все передовые
методы диагностики, лечения, профилактики и реабилитации больных СД на
поликлиническом этапе.
Библиографический список
1.
Постановление РФ
от 3 июля 1994 № 890, "О государственной поддержки лиц, больных сахарным
диабетом".
2.
Постановление РФ
от 7 октября 1996 № 1171, [ О Федеральной целевой программе "Сахарный
диабет"].
3.
Алгоритмы
диагностики и лечения болезней эндокринной системы под ред. И.И. Дедова,
Москва, 1995. -257с.
4.
А.С., Аметов,
Э.И. Касаткина и др. Как научиться жить с диабетом. Москва: Интерпакс, 1994. - 195с.
5.
М.Б. Анциферов,
Современные концепции в обучении больных сахарным диабетом // Сахарный диабет.
- 1999. - с. 13 - 21.
6.
А.С. Аметов,
Инсулиннезависимый сахарный диабет: Основы патогенеза и терапии / А.С.аметов,
А.М.Грановская - Н.С. Цветкова, Н.С. Казей. - М.: Российская Медицинская
Академия, МЗ РФ, 1995. - с. 64.
7.
Х.С.Астамирова,
Настольная книга диабетика / Х.С.Астамирова, М.С.Ахматов - М.: Эксмо - Пресс,
2000.- с.395.
8.
М.С.Ахматов,
Диабет: стратегия выживания. СПб.: Фолио- Пресс, 1999. - с.160.
9.
С.А.Бурова,
Синдром инсулинорезистентности при абдоминальном ожирении // Лечащий врач. -
1999. - № 7. - с. 32-36.
10.М.И.Балаболкин, Диабетология. - М.: Медицина, 2000.
-с. 415.
11.М.И.Балаболкин, Сахарный биабет. - М.: Медицина, 1994.
- с. 384.
12.М.И.Балаболкин, Полноценная жизнь при диабете. М.:
Универсум Паблишин, 1995. -с.330.
13.П.Бриско, Диабет, Вопросы и ответы. М.: Крон -Пресс,
1997. - С.340.
14.М.М.Гурвич, Лечебное питание при сахарном диабете /
М.М. Гурвич. - М.: Советский спорт, 2001.- с.285.
15.И.И.Дедов, В.В.Йоргенс и др. Как мне
лечить диабет. Для больных сахарным диабетом, не получающих инсулин. ВЭНЦ АМН ССР, ун-т
Дюссельдорфа. ФРГ, 1990.- с.450.
16.И.И.Дедов. и др. Эндокринология:
Краткий справочник / И.И. Дедов, Г.А Мельниченко, В.В. Фадеев. - М., Русский
врач, 1998.- с.95.- (Приложение к журналу врач).
17.И.И.Дедов, М.И Балаболкин. Новые возможности
компенсации сахарного диабета типа 1 и профилактики его сосудистых осложнений.
- М.: ИМА- пресс, 2003.
18.И.И.Дедов М.В.Шестакова. М.А.Максимова. Федеральная
целевая программа "Сахарный диабет". - М., 2002.
19.И.Ю.Демидова, Н.Ю.Арбатская, А.К.Рогозин. Дневник
самоконтроля. -М., 2001.
20.И.И.Дедов. Сахарный диабет вРоссийской Федерации:
проблемы и пути решения // Сахарный диабет. - 1998. -№ 1.- с.12 -16.
21.Долгие лета без диабета. - М.: Здоровье, 1999. С.65.
-(не болей), Приложение к журналу "Здоровье".
22.М,А.Долженкова, Диабет: книга доля пациентов и их
близких. - СПб.: Питер, 2000. - с.151.
23.М.Я.Жолонда, Новое понимание сахарного диабета:
частное расследование. СПб: Лань, 1997 - с.171.
24.Ю.А.Захаров, Диабет - от отчаяния к надежде /
А.Ю.Захаров. - М.: Яуза, 2000. -с.222.
25.Е.А.Коледова, Экономические аспекты лечения сахарного
диабета // Сахарный диабет. - 1999. - № 3, - с. 14-16.
26.Как жить с диабетом. М.: Литература, 1998. -С.280.
27.Ч.Кило, Дж. Уилльмсон. Что такое диабет? Факты и
рекомендации. М.: Мир, 1993. - с. 250.
28.Ю.А.Князев, И.И.Никберг. Сахарный диабет. - М.:
Медицина, 1989. - с.144.
29.П.Когоут, Я.Павличкова. Диета при сахарном диабете.
М.: Крон - Пресс, 1998.- с.150.
30.С.В.Котов. Диабетическая нейропатия / С.В.Котов,
А.П.Калинин, И.Г.Рудакова. - М.: Медицина, 2000. - с.228.
31.Л.В.Лаптенко. Пособие для больных сахарным диабетом. -
Минск: Беларусь, 1989. - с. 143.
32.В.Г.Лифляндский, В.В.Закревская, М.Н.Андронова.
Лечебные свойства пищевых продуктов. В 2 т. СПб.: Азбука, 1997. - с.170.
33.А.Г. Мазовецкий, В.К.Великов. Сахарный диабет. - М.:
Медицина, - 1989. - с. 288.
34.Мак Дермотт, Т.Майкл. секреты эндокринологии: Учеб.
Пособие для студентов мед. Вузов / Пер. с анг. Под ред. Ю.А. Князева,
м.А.Борисовой, Л.Я. Рожинской. - М.: Бионом, 1998. - с. 410.
35.Мак - Лафлин, Крис. Диабет: помощь больному.
Практические советы. - М.: Аквариум, 1998.- с. 140.
36.Л.В.Николайчук. Лечебное питание при сахарно диабете.
Минск: Современное слово, 1998. - с.90.
37.В.В.Остапова Сахарный диабет. - М.: АО
"Шрайк", 1994. - с. 95.
38.Профилактика сахарного диабета: Доклад
исследовательской группы ВОЗ / Пер. с анг. - Женева: ВОЗ, 1995. - с. 135.
39.А.Н.Равин. как сохранить полноценную жизнь при
диабете. - Минск.: "Наука и техника", 1994. - с. 219.
40.В.Е.Радкевич. Сахарный диабет. - М.:
"Грэгори", 1998. - с.320.
41.Т.А.Румянцева. Диабет: диалог с врачом /
Т.А.Румянцева. - СПб.: Литера, 1999. - с. 350.
42.Т.А.Румянцева. Лечебное питание для диабетика. - СПб.:
Литера, 1999. - с.384.
43.Н.Б.Садикова. 10 000 советов медсестре по уходу за
больными. - М.: Современный литератор, 1999. -с. 832.
44.Н.Теннехаус. Как победить диабет. - М.: Крон - пресс,
1997. - с.155.
45.П.Д.Уоткинс Сахарный диабет: Практический подход.
Диагностика, лечение, осложнения. - М. - СПб.: Бином, невский диалект, 2000. -
с. 95.
46.В.В. Швец. Остановите диабет //
Диановости - 1999. № 1.- с. 10 -12.
47.В.В.Швец. Диаспорт. // Диановости. - 1999. № 8. - с.8
-9.
48.В.В.Швец. Диабет под контролем. - СПб.: Питер, 2003. -
с.192.
49.Э.Штандл, Х Менерт. Большой
справочник по диабету. Пер. с нем. - М., 2000. - с.205 -2010.
50.А.В. Щербак. Патология органов и систем при сахарном
диабете. - Киев.: Здоровье, 1998. - с. 150.