Расходы на здравоохранение
План
Введение
1.
Расходы на здравоохранение – составная часть расходов на социальную сферу
2.
Источники финансирования расходов на здравоохранение: их характеристика
3.
Пути оптимизации расходов бюджетов на учреждения здравоохранения
Заключение
Список
литературы
Введение
Во
все времена у всех народов здоровье человека ценилось и рассматривалось как
достижение и благо, дарованное природой и охраняемое обществом, как основа
человеческой жизни. Поэтому важнейшим критерием цивилизованного
демократического государства является забота о своих гражданах, соблюдение их
прав и свобод, включая предоставление законодательно закрепленных гарантий на
сохранение, укрепление, а в случае заболевания - и восстановление здоровья.
Несмотря
на достижения науки, повышение уровня жизни, общее количество болезней не
уменьшается, хотя благодаря успехам медицины, росту культуры населения
практически ликвидированы многие опасные заболевания: чума, оспа, сибирская язва.
В то же время возрастает опасность таких «болезней цивилизации», как
ишемическая болезнь сердца, гипертоническая болезнь, рак, СПИД и др.
Медицинскими мерами решить проблемы здоровья невозможно, хотя при
соответствующей первичной профилактике заболеваний и осуществлении предложений
по лечению больных людей многое может быть улучшено.
В современных условиях здоровье населения - важнейший
элемент национальной безопасности страны. Именно поэтому вопросы развития
здравоохранения и физической культуры находятся в числе главных приоритетов
государственной политики Российской Федерации.
Определение объемов бюджетных ассигнований на
здравоохранение и физическую культуру осуществляется с учетом реального
социально-экономического положения в стране, на основе оптимизации и рационализации
расходов, направленных на реализацию приоритетных направлений в области
реформирования и развития отрасли, сокращения заведомо неэффективных расходов,
удержание стабильной ситуации.
Финансирование мероприятий по совершенствованию
здравоохранения в 2004 году основывается на приоритетах, определенных
Концепцией развития здравоохранения и медицинской науки в Российской Федерации,
одобренной постановлением Правительства Российской Федерации от 5 ноября 1997
г. N1387, которая предусматривает создание более эффективной модели
здравоохранения, переход к высокотехнологичным видам медицинской помощи без
снижения объемов и качества оказываемой медицинской помощи населению России.
Расходы на здравоохранение, физическую культуру и спорт на 2004 год определены
в сумме 48208,3 млн. рублей, что на 22,5% выше уровня 2003 года.
С учетом реализации мероприятий по оптимизации
бюджетных расходов принятые за основу проектировок объемов бюджетного
финансирования по расходам на здравоохранение показатели были скорректированы в
сторону уменьшения на 328,2 млн. рублей, в том числе в связи с передачей 31
учреждения здравоохранения в ведение субъектов Российской Федерации - на 320,2
млн. рублей (из них МПС России - 24-х учреждений на 274,2 млн. рублей, Минздравом
России - 7-и учреждений на 45,3 млн. рублей, Сибирским отделением РАН - 1
учреждения на 0,7 млн. рублей), ликвидацией 15-и учреждений Минздрава России -
на 7,9 млн. рублей, реорганизацией 54-х подведомственных учреждений Минздрава
России - на 0,1 млн. рублей.
1. Расходы на
здравоохранение – составная часть расходов на социальную сферу
Основная
часть функций в сфере здравоохранения относится к ведению органов власти
субъектов РФ и органов местного самоуправления. Федеральные расходы на
здравоохранение направлены на финансирование федеральных медицинских центров,
большинство из которых оказывает высокотехнологичные виды медицинской помощи
жителям Российской Федерации, финансирование научных исследований и высшего
образования в сфере здравоохранения, борьбу с социально значимыми
заболеваниями, такими как ВИЧ, туберкулез, гепатит В и С, сахарный диабет.
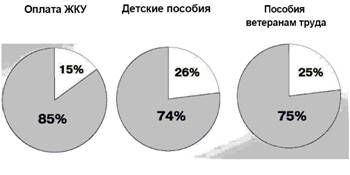
Рис. Участие Российской
Федерации в финансировании социальных обязательств в регионе
В 2007 г. расходы
федерального бюджета на здравоохранение и спорт составят 205,4 млрд руб., что
на 31,5% больше ассигнований текущего года.
Значительная часть
дополнительных средств будет направлена на финансирование приоритетного
национального проекта "Здоровье". Поскольку большая часть расходов на
здравоохранение ложится на плечи территориальных бюджетов, в рамках проекта
планируется большой объем субсидий, а также централизованные закупки
оборудования и медикаментов для региональных и муниципальных учреждений
здравоохранения.
Одной из задач проекта
является повышение приоритетности первичной медико-санитарной помощи. Для ее
решения значительные средства будут направлены на техническое оснащение учреждений
, оказывающих такую помощь на местах, а также увеличение оплаты труда их
сотрудников - врачей, фельдшеров и медицинских сестер.
Начиная с 2006 г.
значительные средства направляются на обеспечение предоставления гражданам
дорогостоящих высокотехнологичных видов медицинской помощи. В 2006 г. начато
строительство четырех федеральных центров высоких медицинских технологий,
которые позволят сократить время ожидания высокотехнологичной медицинской помощи,
а также сократить долю граждан, которые вынуждены получать медицинскую помощь
за рубежом.
Для повышения уровня
здоровья населения важно не только лечение, но и проведение профилактических
мероприятий. Национальный проект "Здравоохранение" предполагает
усиление профилактической направленности здравоохранения. К 2009 г. охват
населения прививками против гриппа возрастет до 22% против 15% в 2005 г.
Серьезной
проблемой является рост наркотической зависимости. В последние годы
заболеваемость синдромом зависимости от наркотических веществ (число впервые
заболевших) росла и в 2005 г. составила 14,7 человек на 100 тысяч населения.
Бюджетные ассигнования Федеральной службы по контролю за оборотом наркотиков,
деятельность которой направлена на борьбу с незаконным оборотом наркотических
веществ, составят в 2007 г. 12,2 млрд руб., что на 12% выше расходов текущего
года. В результате действий этой службы, а также органов здравоохранения и
социальной защиты по предотвращению наркотической зависимости планируется переломить
тенденцию роста заболеваемости и к 2009 стабилизировать ее на уровне 14,0
человек на 100 тысяч населения.
При
составлении и рассмотрении проекта федерального бюджета на 2009 год и на
плановый период 2010 и 2011 годов необходимо обеспечить его социальную и
инновационную направленность, обратив особое внимание на необходимость
финансового обеспечения решения следующих приоритетных задач.
Приоритетными
направлениями бюджетных расходов должны быть сферы здравоохранения,
образования, научных исследований и опытно-конструкторских разработок,
модернизация транспортной инфраструктуры.
Одним
из компонентов реформирования отраслей бюджетной сферы является реформирование
оплаты труда, которая рассматривается в современных условиях инновационного
социально-экономического развития Российской Федерации как эффективный
инструмент обеспечения выполнения государственных обязательств по повышению
качества оказываемых бесплатных социальных услуг.
В
2008 году необходимо реализовать принятое Правительством Российской Федерации в
конце 2007 года решение о переходе федеральных бюджетных учреждений на новые
системы оплаты труда с соответствующим финансовым обеспечением этого решения за
счет средств федерального бюджета. Объем средств на увеличение фондов оплаты
труда должен быть достаточным, в том числе для обеспечения соответствующего
уровня дифференциации в оплате труда при вступлении в силу с 1января
2009 г. решения об увеличении минимального размера оплаты труда до 4330
рублей.
В
2009 году средний размер социальной пенсии должен достигнуть величины
прожиточного минимума пенсионера, а средний размер трудовой пенсии по старости
- превысить прожиточный минимум пенсионера более чем в 1,3 раза. Следует
предусмотреть бюджетные ассигнования на регулярную индексацию пособий гражданам,
имеющим детей, на увеличение компенсационных выплат по уходу за инвалидами I
группы, детьми-инвалидами, престарелыми гражданами.
С
учетом позитивно складывающейся динамики рождаемости следует ожидать увеличения
потребности в средствах материнского капитала.
В
2009 году необходимо завершить обеспечение очередников из числа ветеранов и
инвалидов специальным автомобильным транспортом или же предоставить им
возможность получения адекватной денежной компенсации. В отношении инвалидов
Великой Отечественной войны, инвалидов боевых действий, участников Великой
Отечественной войны из числа лиц, ставших инвалидами вследствие общего заболевания,
трудового увечья или других причин, инвалидов из числа бывших
несовершеннолетних узников концлагерей, гетто и других мест принудительного
содержания, созданных фашистами и их союзниками в период Второй мировой войны,
эти меры должны быть реализованы уже в 2008 году.
К
1 мая 2010 г. государство обязано решить проблему обеспечения жильем
ветеранов Великой Отечественной войны, принятых на учет для улучшения жилищных
условий до 1 марта 2005 г.
Должны
быть предусмотрены ассигнования для решения задачи обеспечения военнослужащих и
ветеранов Вооруженных Сил постоянным жильем к 2010 году, а к концу 2012 года
должен быть полностью сформирован фонд служебного жилья для военнослужащих.
Увеличение
расходов на реализацию действующих и принятие новых федеральных целевых
программ предлагается сосредоточить на следующих приоритетных направлениях.
2.
Источники финансирования расходов на здравоохранение: их характеристика
Результаты
более десяти лет реформ здравоохранения в России оказались малоутешительными. C
одной стороны, качество и объем услуг, здоровье населения России продолжают
ухудшаться, а материально техническая база учреждений здравоохранения нуждается
в обновлении. С другой стороны, в ходе развития системы ОМС возникли серьезные
проблемы, а именно неравномерность развития ОМС по охвату, как населения, так и
медицинских учреждений, трудности со сбором взносов на ОМС, не целевое использование
средств, дополнительные административные и организационное расходы на
содержание новой системы, задержка фондами ОМС и страховыми компаниями оплаты
медицинским учреждениям оказанных услуг, слабый контроль с их стороны за качеством
медицинских услуг.
Что касается
структуры российского здравоохранения, то уважаемые исследования показывают,
что существовавшие ранее различия в качестве и объеме медицинской помощи,
наличии медицинских кадров как между регионами, так и между городской и
сельской местностью стали еще более заметными.
Таким
образом, получается, что введение ОМС стало самоцелью, но тоже оказалось в
кризисе и по существу превратилось в простое перераспределение средств на
здравоохранение. Это вызывает сомнения в целесообразности использования механизмов
обязательного медицинского страхования для реформы российского здравоохранения
и ставит вопрос о необходимости другого пути развития. И варианты, кстати уже
хорошо зарекомендовавшие себя в России есть. Это бюджетная медицина.
Следует
отметить, что реформы начались без должной оценки советской модели здравоохранения,
закономерностей ее становления и развития. До сих пор непонятно, что собственно
не устраивало в государственной модели здравоохранения, суть которой
заключалась в бесплатном оказании медицинских услуг населению государственными
медицинскими учреждениями с целью обеспечения равного доступа всех категорий
населения к медицинской помощи. Это вполне соответствует риторике современных
реформаторов здравоохранения.
При этом
пример развитых капиталистических стран убедительно подтверждает, что бюджетное
здравоохранение и активное участие государства в охране здоровья граждан вполне
совместимо с рыночной экономикой. Важнейший методологический порок российской
реформы состоит в том, что страховая система отождествляется с рынком, тогда
как бюджетная ему противопоставляется. Однако наличие в стране рыночной
экономики не является препятствием для активного участия государства в охране
здоровья граждан. Бюджетное здравоохранение вполне совместимо с рыночной
экономикой. Наиболее наглядный пример - Великобритания, где с конца 40-х гг.
прошлого века действует Национальная служба здравоохранения, финансируемая из
государственного бюджета. Более того, реформы, проводимые в стране в настоящее
время не затронули основного источника финансирования - механизмы рыночного
типа были введены в области предложения, в то время как спрос, определяемый
финансовыми возможностями, по-прежнему контролируется государством.
Преимущества
государственного финансирования хорошо известны: контроль над средствами и
обеспечение реализации общенациональных приоритетов, главный из которых -
доступ населения к медицинской помощи. Да, государственная система
здравоохранения имеет как достоинства, так и недостатки. Однако анализ различных
систем здравоохранения показывает, что принятие других моделей, скорее всего не
только приведет к возникновению проблем, аналогичных тем, которые существуют в
бюджетной медицине, но и ряду новых. Одна из главных проблем современного
здравоохранения — рост расходов на медицинское обслуживание. Централизованные
системы достаточно эффективно позволяют их сдерживать. На противоположном
полюсе децентрализованные системы, как например в США. Хотя они обеспечивают
стимулы для применение новых технологий и обеспечивают высокое качество медицинской
помощи, однако, к сожалению далеко не все граждане могут себе это позволить и
проблема доступа населения к услугам здравоохранения стоит здесь достаточно
остро. Подобные системы неэффективны в плане сдерживания роста расходов на
здравоохранение. К сожалению, высокие расходы на здравоохранение в США в
российской печати часто оценивают как положительные в то время как американцы с
тревогой относятся к их росту справедливо, связывая его с неэффективным
использованием средств, выделяемых обществом на здравоохранение.
Получается
парадокс. С одной стороны, бюджетной медицине нет равных в сдерживании расходов
на здравоохранение, с другой стороны, обществу внушают, что средств на
здравоохранение не хватает, а в результате выбирают изначально затратный
вариант, в то время как малозатратная система по существу игнорируется.
Как можно
объяснить эту ситуацию? Российское правительство заявляет, что реформы
здравоохранения проводятся для того, чтобы обеспечить доступ населения к высококачественной
медицинской помощи. Впрочем, другой риторики трудно ожидать от руководства
государства, провозгласившего себя социальным. Но на практике предлагаются
мероприятия, которые не решают декларируемую задачу, а более того, ведут к
ухудшению общей ситуации, противореча самому пониманию феномена реформы как
улучшения. Это дает основания предположить, что есть и другие движущие силы
изменений, может быть более сильные, чем лежащий на поверхности и официально
декларируемый мотив. Это тем более важно, так как в здравоохранении
концентрируют значительные экономические (материальные, финансовые и
человеческие) ресурсы, которые, очевидно и являются объектом борьбы интересов.
При этом
следует помнить следующее. Традиционно врачи в России находились на переднем
плана борьбы за здоровье населения, из их среды вышли многие выдающиеся
общественные деятели. Сегодня монополия врачей на руководящие административные
должности в системе здравоохранения приводит к тому, что они оказались в глазах
населения напрямую связанными с процессами коммерциализации российского
здравоохранения. Кстати, тот факт, что врачи все больше увлекаются платными
медицинскими услугами и приводит к тому, что наша система из
здравоохранительной превращается в систему по оказанию медицинских услуг, и
только.
Вообще,
реформы здравоохранения обсуждаются в основном внутри медицинского сообщества и
поэтому часто берет вверх корпоратизм. Может быть, следовало более активно
включить в этот процесс общество в лице общественных организаций, особенно пациентов.
В развитых
странах принимается как аксиома, что ресурсы здравоохранения должны
распределяться справедливо. При этом можно выделить справедливость
возможности доступа к ресурсам здравоохранения и возможности их использования и
финансовая справедливость, оцениваемая как бремя финансовых взносов, получаемых
системой здравоохранения от различных социально-экономических групп населения.
Право на охрану здоровья признается в числе основных прав человека. Общество по
особому относится к здоровью и медицинским услугам как потребности, граждане
хотят верить, что никто не останется без медицинской помощи просто потому, что
не может ее оплатить. Справедливое финансирование здравоохранения должно
обеспечить финансовую защиту для всех. Подразумевает, что риски, с которыми
сталкиваются граждане в системе здравоохранения, распределены в соответствии с
их возможностью платить, а не риском заболеть. Система здравоохранения, где
люди беднеют потому, что им нужно оплатить медицинскую помощь или они вообще ее
не могут получить из за отсутствия средств, признается несправедливой
Способ
финансирования здравоохранения может рассматриваться как справедливый, если
отношение затрат на здравоохранение к непродовольственным затрат домохозяйства
одинаково для всех домохозяйств независимо от дохода, состояния здоровья и
использования медицинских услуг.
Преимущества
государственной системы здравоохранения в реализации принципа социальной
справедливости состоит в отсутствии финансовых ограничений. Получаемая людьми
медицинская помощь практически не зависит от их дохода. С одной стороны, никому
не отказывается в помощи, потому, что у него нет средств на ее оплату, а с
другой - никто не боится оказаться банкротом в результате заболевания.
Кроме того,
распределение медицинских услуг (и здоровья) менее неравное, чем в других
системах. При этом следует признать, что есть проблемы в распределении ресурсов
на здравоохранение, особенно в территориальном разрезе и между различными
социально-экономическими группами.
Важный вывод
состоит в том, что система, настроенная на реализацию социальной справедливости
может быть успешной и с точки зрения экономической эффективности. Со стороны
спроса проблема частного страхования решена путем его отмены даже как фикции,
лечение бесплатное у источника, что снижает проблему внешних эффектов и
является продвижением по пути к снижению влияния распределения дохода на
потребление. На стороне предложения врачи не имеют стимулов к перепроизводству
и пациенты больше им доверяют в отсутствие мотива извлечения прибыли.
Более того,
если государственное производство и распределение медицинских услуг может быть
оправдано с точки зрения экономической эффективности, то оно тем более легитимно
по соображениям социальной справедливости. Поэтому, по крайней мере, в теории,
стратегия государственной медицины оправдана с точки зрения создания баланса
между эффективностью и справедливостью.
На
современном этапе представлялось бы рациональным сохранить бюджетную систему и
серьезный контроль государства для обеспечения концентрации усилий, экономию
средств и более высокий уровень социальной солидарности в обществе. Однако
очевидно, что в условиях большей самостоятельности местных органов власти и
изменения отношений между федеральным и региональным уровнями она должна
претерпеть определенную модификацию.
3. Пути оптимизации расходов бюджетов на учреждения здравоохранения
К
государственной системе здравоохранения относятся Министерство здравоохранения
Российской Федерации, министерства здравоохранения республик в составе
Российской Федерации, органы управления здравоохранением автономной области,
автономных округов, краев, областей, городов Москвы и Санкт-Петербурга,
Российская академия медицинских наук, Государственный комитет
санитарно-эпидемиологического надзора Российской Федерации, которые в пределах
своей компетенции планируют и осуществляют меры по реализации государственной
политики Российской Федерации, выполнению программ в области здравоохранения и
по развитию медицинской науки. К государственной системе здравоохранения также
относятся находящиеся в государственной собственности и подчиненные органам
управления государственной системы здравоохранения лечебно-профилактические и научно-исследовательские
учреждения, образовательные учреждения, фармацевтические предприятия и организации,
аптечные учреждения, санитарно-профилактические учреждения, учреждения
судебно-медицинской экспертизы, службы материально-технического обеспечения,
предприятия по производству медицинских препаратов и медицинской техники и иные
предприятия, учреждения и организации.
В
государственную систему здравоохранения входят лечебно-профилактические учреждения,
фармацевтические предприятия и организации, аптечные учреждения, создаваемые
министерствами, ведомствами, государственными предприятиями, учреждениями и
организациями Российской Федерации помимо Министерства здравоохранения
Российской Федерации, министерств здравоохранения республик в составе
Российской Федерации.
Во-первых,
утверждается, что страна тратит на здравоохранение вполне достаточно, если
учесть не только общественные, но и личные расходы. Более того, некоторые
авторы уверены, что россияне хотят тратить больше из своего кармана, да
существующая система не дает такой возможности.
Однако следует,
отметит, что государство в развитых странах свою задачу видят в оптимизации не
только общественных, но и личных расходов на здравоохранение, с тем, чтобы
помочь людям избежать финансового краха при наступлении болезней, многие из
которых трудно предвидеть, они требуют дорогостоящего лечения и соответственно
крупных одномоментных выплат. В России же складывается парадоксальная ситуация,
когда государство заботит только контроль за общественной частью расходов на
здравоохранение, прежде всего бюджетной, и очевидно не волнует, сколько
гражданин будет тратить на получение медицинской помощи из своих личных
средств. Более того, политика направлена на расширение прямого участия
населения в финансировании здравоохранения. Это объясняет тот факт, что по
расчетам ВОЗ, по справедливости финансовых взносов населения в систему
здравоохранения Россия оказалась на 185 месте из 191.
Простое введение платы
за услуги населению без повышения заработной платы вряд ли даст существенные
результаты, особенно в современных условиях массового обнищания населения.
Более того, идея о том, что платное всегда лучше бесплатного широко
пропагандируется в обществе, дезориентируя и тех, кто может платить.
Во-вторых, российское
государство якобы не может себе позволить выделять больше средств на
здравоохранение, поэтому нужно ограничивать его завышенные финансовые
обязательства по предоставлению бесплатной медицинской помощи гражданам.
В 90-е гг. в России
снижалась доля расходов на здравоохранение снижалась, даже если они и росли в
абсолютном выражении, а это вопрос приоритетов и критериев распределения
бюджетных средств, причем явно не в пользу здравоохранения, а не возможностей
бюджета как таковых. Так, с 1997 г. по 2002г. доля здравоохранения и
физической культуры в составе расходов консолидированного бюджета на социально-культурные
мероприятия сократилась с 28,5 процента в 1998 г. до 18,7 процента в 2002 г.
Хотя в 2003 г. она несколько повысилась, пока трудно говорить о переломе тенденции.
Государство сменило так называемый остаточный принцип на принцип минимизации
социальных расходов.
Очевидно, что в
российском бюджете есть резервы для увеличения расходов на здравоохранение,
однако в этом вопросе проявляется вторая проблема. Практически рассматриваются
только вопросы развития ОМС, хотя его доля в финансировании российского
здравоохранения не является определяющей. Однако, проблемы, связанные с
улучшением использования собственно бюджетных средств не обсуждаются. В
частности, одно из основных направлений реформы здравоохранения в мире
повышение роли первичной медицинской помощи как более дешевой, чем
стационарная.
Национальный проект
«Здоровье»
В 2006 г. был предложен
Национальный проект «Здоровье», мероприятия которого должны к 2008 г.
переломить ситуацию в состоянии здоровья населения и системы здравоохранения
России.
Основными целями
проекта являются:
·
Укрепление
здоровья населения России, снижение уровня заболеваемости, инвалидности,
смертности.
·
Повышение
доступности и качества медицинской помощи.
·
Укрепление
первичного звена здравоохранения, создание условий для оказания эффективной медицинской
помощи на догоспитальном этапе.
·
Развитие
профилактической направленности здравоохранения.
·
Удовлетворение
потребности населения в высокотехнологичных видах медицинской помощи
Эти цели
конкретизированы в два основных направления, к которым относятся:
·
подготовка
и переподготовка врачей общей (семейной) практики, участковых врачей-терапевтов
и педиатров;
·
увеличение
заработной платы медицинским работникам первичного звена, фельдшерско-акушерских
пунктов и «скорой помощи»;
·
укрепление
материально-технической базы диагностической службы первичной медицинской
помощи, скорой медицинской помощи;
·
профилактика
ВИЧ-инфекции, гепатитов В и С, выявление и лечение больных ВИЧ;
·
дополнительная
иммунизация населения в рамках национального календаря прививок;
·
введение
новых программ обследования новорожденных детей;
·
дополнительная
диспансеризация работающего населения;
·
оказание
медицинской помощи женщинам в период беременности и родов в государственных и
муниципальных учреждениях здравоохранения.
В рамках этого
направления, в частности, предполагается повысить заработную плату врачей общей
практики на 10 тыс. руб, а работающих с ними медицинских сестер на 5 тыс. руб; снизить
коэффициент совместительства и сменности до 1,1; снизить сроки ожидания
диагностических исследований до 1 недели; Снизить заболеваемость ВИЧ на 1000 в
год; снизить заболеваемость гепатитом в три раза, краснухой—в 10 раз; снизить
материнскую смертность до 29 на 100000 родивших, а младенческую смертность—до
10,6 на 1000 живорожденных; снизить временную нетрудоспособность не менее, чем
на 20 %, а случаи обострения хронических заболеваний и осложнений—на 30 %;
введение родовых сертификатов.
Обеспечение населения
высокотехнологичной медицинской помощью:
·
увеличение
объемов оказания высокотехнологичной медицинской помощи в четыре раза до 2008
г;
·
строительство
новых центров высоких медицинских технологий, подготовка для этих центров
высококвалифицированных врачей и среднего медицинского персонала.
В рамках этого
направления планируется обеспечить до 45 процентов потребности населения в
высокотехнологичной помощи путем расширения мощностей для оказания такой помощи
за счет строительства 15 центров, существенного увеличения средств федерального
бюджета на ее оплату; повышения эффективности расходования средств за счет
перехода от содержания медицинских учреждений к государственному заданию на
оказание определенного объема высокотехнологичной медицинской помощи; введения
системы «листов ожидания».
Реализация проекта
будет осуществляться из средств государственного бюджета и государственных
внебюджетных фондов. Всего расходы составят 208, 9 млрд руб, в том числе в 2006
г. 88,4 млрд.рублей. Объем финансирования первого направления составит 159,5
млрд руб, а второго – 48,1 млрд.руб. Объем расходов в 2007 г. составит 107,7
млрд. рублей, в том числе на приобретение диагностического оборудования для
обеспечения муниципальных учреждений выделено 15,4 млрд. рублей; на централизованные
закупки диагностических средств и антиретровирусных препаратов для лечения
иммунодефицита человека и гепатита В,С – 7,6 млрд. рублей. На закупки
профилактических прививок выделено 6,1 млрд. рублей, субсидии на выплаты
медицинскому персоналу фальдшерско-акушерских пунктов и «Сокрой медицинской
помощи» - 11,1 млрд. рублей. Самые значительные средства будут направлены на
строительство федеральных центров высоких медицинских технологий – 19,4 млрд.
рублей, что на 54% выше уровня 2006 года.
Предполагается, что в
результате реализации проекта
·
повысится
престиж труда медицинских работников первичного звена, в участковую службу
придут молодые специалисты;
·
первичная
медицинская помощь станет более доступной и качественной
·
повысится
квалификация участковых врачей (13848 переподготовленных специалиста за 2 года)
·
амбулаторно-поликлинические
учреждения будут оснащены необходимым диагностическим оборудованием и
соответственно снизятся сроки ожидания диагностических исследований
·
в
регионы будут поставлены 12 120 новых машин скорой помощи, вследствие чего
повысится оперативность ее работы
·
будет
организована дополнительная бесплатная иммунизация населения
·
будет
организовано массовое обследование новорожденных детей на наследственные
заболевания
·
благодаря
строительству выскотехнологических центров снизятся сроки ожидания и повысится
доступность дорогостоящей медицинской помощи, особенно для жителей удаленных районов
·
будет
обеспечена прозрачность очереди на получение высококвалифицированной помощи за
счет введения системы листов ожидания.
В области
здравоохранительной политики как неотъемлемой части социальной политики,
складывается достаточно сложная ситуация, так как с одной стороны, в условиях
рыночной экономики и политической демократии возникает множество различных
интересов, каждый из которых имеет право на существование, и их объективно
достаточно сложно согласовать. С другой стороны, такая ситуация создает
возможности для манипулирования, когда в результате выигрывает сильнейший
интерес, не всегда совпадающий с общественно-государственным. Такое положение
можно отнести на счет издержек демократии. Когда корпоративные интересы
превалируют над процессом достижения согласия, отождествляемым с демократией,
то вряд ли можно ожидать принятия правильного технократического решения. При
этом следует также иметь ввиду, что позиция государства в области охраны
здоровья населения и предпринимаемые им меры во многом зависят от общих задач
социальной политики. Пока, к сожалению, проводимая государством политика, связанная
с ростом индивидуальной социальной ответственности, введением адресности социальной
помощи, уменьшением роли и расходов государства в социальной сфере, ведет к
созданию государства, социального только по отношению к состоятельным людям, которые
имеют средства для получения доступа к высококачественным медицинским услугам.
Заключение
С 2009 года стартует новый проект по снижению числа
онкозаболеваний, в том числе и в части проведения современного
диагностирования, сказала Яковлева. В соответствии в этой программой
планируется модернизация техники и поддержки спецпрограммы
"Онкология". К тому же появился новый проект по развитию службы
крови. "Планируется в два раза увеличить операции в высокотехнологических
центрах медицины". Однако доля государственных расходов на здравоохранение
сохранится на уровне 2008 года и к 2011-ому составит 4% ВВП. "А это
катастрофически мало, ведь в странах Европы эта доля составляет 8% ВВП, а в США
- 10% ВВП". В бюджете также запланирован рост Фонда национального
благосостояния с 5,8% ВВП в 2008 году до 9% ВВП в 2011 году. "Однако важно
оставить эту государственную подушку безопасности в неприкосновенности.
Проект федерального бюджета предполагает также
выделение средств на формирование здорового образа жизни и сокращение
потребления алкоголя и табака. На комплекс мер в 2009 году предполагается
выделить 0,83 млрд руб., в 2010 - 0,82, в 2011 - 0,85. Также, отметила депутат,
предусмотрены мероприятия по совершенствованию организации онкологической
помощи, на эти цели в 2009 году предполагается выделить 6,3 млрд рублей, в 2010
- 7,2 в 2011 - 7,8 млрд.
К 2014 году 80% населения предполагается охватить
высокотехнологичной медицинской помощью. Депутат также сообщила, что в 2009
году для достижения этой цели предполагается потратить из бюджета 29,3 млрд
рублей, в 2010 - 31,5, в 2011 - 31,5.
В проекте федерального бюджета на 2009 - 2011 гг.
предусмотрены дополнительные средства на закупку дорогостоящих лекарств.
Список литературы
1.
Конституция
Российской Федерации // СПС «КонсультантПлюс»
2.
Бюджетный
кодекс Российской Федерации : ФЗ от 31.07.1998 № 145 – ФЗ // СПС
«КонсультантПлюс».
3.
Налоговый
кодекс Российской Федерации (часть первая) : ФЗ от 31.04.1998 № 146 – ФЗ // СПС
«КонсультантПлюс».
4.
Налоговый
кодекс Российской Федерации (часть вторая) : ФЗ от 05.08.2000 № 117 – ФЗ // СПС
«КонсультантПлюс».
5.
О
Счетной палате РФ : ФЗ от 11.01.1995 № 4 – ФЗ // СПС «КонсультантПлюс».
6.
Об общих принципах организации
законодательных (представительных) и исполнительных органов государственной
власти субъектов Российской Федерации : ФЗ от 6.10.99 г. № 184 – ФЗ // СПС
«КонсультантПлюс».
7.
О
Программе развития бюджетного федерализма в Российской Федерации на период до
2005 года : постановление Правительства РФ от 15.08.2001 № 584 // СПС
«КонсультантПлюс».
8.
Об организации проведения
мониторинга качества финансового менеджмента, осуществляемого главными
распорядителями средств федерального бюджета : приказ Министерства финансов РФ
от 10.12.2007 № 123н // СПС «КонсультантПлюс»
9.
Артюхин
Р. Е. Направления совершенствования правового регули-рования отчетной стадии
бюджетного процесса // Бухгалтерский учёт в бюджетных и некоммерческих
организациях. 2007. № 9.
10.
Горлова
О. С. Разграничение и распределение доходов между бюджетами бюджетной системы
Российской Федерации // Бухгалтерский учёт в бюджетных и некоммерческих
организациях. 2006. № 17.
11.
Ендовицкий
Д. А. Бюджетирование в системе университетского финансового менеджмента //
Бухгалтерский учёт в бюджетных и некоммерческих организациях. 2007. № 8.
12.
Ефимова
С. Б. Оптимизация расходной бюджетной политики в социальной сфере //
Бухгалтерский учёт в бюджетных и некоммерческих организациях. 2008. № 7.
13.
Запорожцева
А. Правовое положение Счётной палаты РФ // Бюджет. 2007. № 9.
14.
Зырянова
Т. В., Бородиневская А. А. Стандартизация государ-ственного финансового
контроля: Россия и мировой опыт // Бухгалтерский учёт в бюджетных и
некоммерческих организациях. 2007. № 11.
15.
Зырянова
Т. В. Федеральное казначейство в системе органов государственного финансового
контроля в РФ / Т. В. Зырянова, Н. И. Даниленко, Д. Н. Даниленко //
Бухгалтерский учёт в бюджетных и некоммерческих организациях. 2006. № 13.
16.
Каримова
Э. Р. Внедрение бюджетирования в бюджетный процесс муниципального образования
// Бухгалтерский учёт в бюджетных и некоммерческих организациях. 2007. № 12.
17.
Кириллова
О. С. Совершенствование бюджетных отношений в контексте реформы местного
самоуправления // Бухгалтерский учёт в бюджетных и некоммерческих организациях.
2006. № 10.
18.
Климанов
В. Реформирование региональных финансов и стратегии развития субъектов РФ //
Бюджет. 2007. № 9.
19.
Клишина
М. Пути повышения качества государственных услуг // Бюджет. 2007. № 1.
20.
Клишина
М. Потребности в изменении норм регионального законодательства в связи с
изменениями Бюджетного кодекса РФ // Бюджет. 2007. № 8.
21.
Клишина
М., Шишов В. Реестр расходных обязательств в бюджетном процессе: практика
применения и перспективы // Бюджет. 2007. № 6.