Костная и мышечная системы, дыхательный аппарат. Сердечнососудистая система, кровь и кроветворение
МИНИСТЕРСТВО
ЗДРАВООХРАНЕНИЯ УКРАИНЫ
ЛУБЕНСКОЕ
МЕДИЦИНСКОЕ УЧИЛИЩЕ
РЕФЕРАТ
С ПРЕДМЕТА
ДЕТСКИЕ БОЛЕЗНИ
НА
ТЕМУ: КОСТНАЯ
И МЫШЕЧНАЯ СИСТЕМЫ, ДЫХАТЕЛЬНЫЙ АППАРАТ. СЕРДЕЧНО-СОСУДИСТАЯ СИСТЕМА, КРОВЬ И
КРОВЕТВОРЕНИЕ
Выполнила:
студентка группы Ф-31
Чиженко Яна
Лубны
2009
КОСТНАЯ И МЫШЕЧНАЯ
СИСТЕМЫ
У новорожденного большая
часть скелета состоит из хрящевой ткани, особенно позвоночник, запястья и кости
таза.
Костная ткань грудного
ребенка по химическому составу отличается большим содержанием воды и меньшим
содержанием твердых веществ. Она имеет волокнистое строение, богата кровеносными
сосудами. В связи с этим кости мягкие, податливые, легко деформируются от
неправильного положения ребенка на руках, под влиянием давящей одежды и других
причин. Лишь постепенно костная ткань ребенка приобретает такое же строение,
как и у взрослого.
Особенно энергично
происходит рост костей в течение 2 —3-го года жизни, при этом волокнистая ткань
частично замещается более правильно сформированной костной тканью с
пластинчатой структурой. К 12 годам жизни костная ткань ребенка по строению
такая же, как у взрослого.
Имеется ряд особенностей
в строении черепа ребенка. У новорожденного легко прощупываются швы между
костями. Между теменными и лобной костями имеется участок, лишенный костной
ткани, затянутый соединительнотканной перепонкой. Это так называемый большой
(передний) родничок. Он имеет ромбовидную форму и размер в поперечнике примерно
2 — 2,5 см. Большой родничок обычно закрывается к 12—15 мес жизни. Между теменными
и затылочной костями расположен так называемый малый (задний) родничок, имеющий
треугольную форму. Он открыт при рождении приблизительно у 25% новорожденных,
закрывается к 3 мес жизни.
Позвоночник
новорожденного, состоящий в основном из хрящей, почти прямой, не имеет
искривлений. Позже появляются физиологические искривления по длине позвоночника:
в 2-месячном возрасте — шейный лордоз (ребенок начинает держать голову), к 6
мес — грудное искривление позвоночника кзади (ребенок сидит), к 1 году —
характерный поясничный лордоз (ребенок начинает ходить). Типичная конфигурация
позвоночника устанавливается примерно к 3 — 4 годам. В связи с особенностями
строения позвоночника ребенка неблагоприятные условия воспитания, ухода могут
привести к ненормальным искривлениям позвоночника в виде сколиоза (боковое
искривление) и кифоза (дугообразное искривление кзади). Это необходимо помнить
при организации ухода и режима в детских учреждениях и дома.
Грудная клетка ребенка
имеет бочкообразную форму или вид усеченного конуса. Ребра занимают
горизонтальное положение и стоят почти под прямым углом к позвоночнику, грудная
клетка находится как бы в состоянии вдоха. Это ограничивает ее подвижность и
затрудняет расправление легких. Дыхание у маленьких детей обычно несколько
учащенное, поверхностное. С возрастом ребра опускаются, форма грудной клетки
изменяется, увеличивается ее подвижность, создаются условия для лучшего
расправления легких. К 12—13 годам формирование грудной клетки завершается.
Зубы появляются у
здоровых детей в возрасте 6 — 7 мес, сначала передние нижние резцы, примерно
через 2 мес — 2 верхних передних резца, затем — верхние боковые резцы, а в
конце 1-го года — нижние боковые. Таким образом, в конце 1-го года жизни
ребенок должен иметь 8 зубов. В начале 3-го года жизни заканчивается
прорезывание всех 20 молочных зубов. Для определения количества молочных зубов,
которые должен иметь ребенок в возрасте 6 — 24 мес жизни, можно использовать
формулу:

где л — число месяцев.
Например, в 10 мес ребенок должен иметь 10-4 = 6 зубов.
После появления всех
молочных зубов нужно приучать ребенка чистить зубы, используя мягкие щетки без
пасты. С 5 —6 лет ребенок должен регулярно чистить зубы, пользуясь зубной
пастой.
Мышечная система у
новорожденного сравнительно слабо развита. Масса всех мышц составляет лишь 23 %
массы тела, в то время как у взрослого — 42% ; мышечные волокна у ребенка
тонкие. С возрастом мышечная масса постепенно нарастает, в основном за счет
утолщения мышечных волокон. У новорожденных и детей первых месяцев жизни
отмечается значительная гипертония мышц, особенно выраженная на сгибателях
конечностей. К 2 —21/? мес жизни постепенно исчезает гипертония мышц
верхних конечностей, к 3 — 4 мес — нижних конечностей.
У детей раннего возраста
сила и тонус мышц весьма слабые. Развитие мышц происходит неравномерно,
начинается с мышц шеи и туловища, а потом захватывает мышцы конечностей. Прежде
всего развиваются крупные мышцы (плеча, предплечья); позже, примерно к 15
годам, происходит развитие мелких мышц (мышцы ладони, пальцев). С возрастом
нарастает мышечная сила и выявляются половые различия. В школьном возрасте
мышечная сила больше у мальчиков, чем у девочек. Мускулатура значительно развивается
в период полового созревания. К 20 — 23 годам формирование мышечной системы и
ее рост обычно заканчиваются.
ДЫХАТЕЛЬНЫЙ АППАРАТ
Дыхательный аппарат к
моменту рождения ребенка не достигает полного развития и лишь в процессе роста
постепенно совершенствуется в морфологическом и функциональном отношении. С
первым криком ребенка начинается легочное дыхание.
Верхние дыхательные пути
новорожденного и детей первых месяцев жизни имеют особенности: они очень узкие,
сравнительно короткие. Выстилающая их слизистая оболочка нежна, богата
кровеносными и лимфатическими сосудами, в связи с чем она легко набухает при
острых респираторных заболеваниях, что затрудняет дыхание. В результате
возникает одышка.
Околоносовые
(придаточные) пазухи в раннем возрасте развиты сравнительно слабо, тем не менее
уже на 1-м году жизни у детей могут развиться синуситы — воспаление слизистой
оболочки одной или нескольких пазух, гипертрофия и воспаление аденоидов,
способствующие формированию повторных и затяжных бронхитов и пневмоний.
Относительной узостью
отличаются гортань, трахея, бронхи. Слизистая оболочка их также обильно
снабжена кровеносными и лимфатическими сосудами, при воспалении происходят
сужение просвета и значительные нарушения дыхания.
Легкие ребенка раннего
возраста отличаются слабым развитием эластической ткани, большим
кровенаполнением и меньшей воздушностью. В процессе развития легких,
совершающегося на протяжении всего детства, происходит дифференцировка
отдельных элементов легочной ткани и увеличение объема легких. Слабым развитием
эластической ткани легких в раннем возрасте можно объяснить склонность к
ателектазу, застою, эмфиземе, что нередко приводит к воспалительным процессам.
По анатомической
структуре в легких различают доли: в правом легком — 3 (верхняя, средняя,
нижняя), в левом — 2 (верхняя и нижняя). В настоящее время разработано учение о
сегментарном строении легких. Правое легкое состоит из 10, а левое — из 9
постоянных бронхолегочных сегментов.
Возрастными анатомическими
и морфологическими особенностями грудной клетки и легких обусловлены некоторые
особенности дыхания детей в различные периоды жизни. У детей грудного возраста
важной особенностью является поверхностный характер дыхания. Глубина дыхания в
раннем возрасте в 8—10 раз меньше, чем у взрослого. Поверхностный характер
дыхания компенсируется частотой (табл. 2), которая тем больше, чем моложе
ребенок.
При различных
заболеваниях дыхательного аппарата (острый бронхит, пневмония) частота дыхания
у детей раннего возраста доходит до 60 — 70 и больше 1 мин. Особенностью
дыхания детей в первые 2 — 3 нед жизни является неравномерность, неправильное
чередование пауз, вдоха и выдоха. Вдох значительно короче выдоха, а иногда
бывает прерывистым. Это объясняется функциональным несовершенством дыхательного
центра.
Некоторые особенности
дыхания зависят от возраста и пола. В раннем возрасте преобладает брюшное
диафрагмальное дыхание, в 3 — 4 года грудное дыхание начинает преобладать над
брюшным. С препубертатного возраста, а особенно в период полового созревания у
мальчиков устанавливается брюшной тип дыхания, у девочек — грудной.

Частоту дыхания и его
ритм исследуют во время осмотра ребенка. Частоту дыхания лучше подсчитывать во
время сна, положив руку на живот ребенка или поднеся фонендоскоп к его носу.
Важно определить
дыхательную способность легких. Для этих целей определяют жизненную е м кость
легких (табл. 3). У маленьких детей это исследование трудновыполнимо, но у
детей 5 — 6 лет его можно использовать. Жизненная емкость легких определяется с
помощью специального прибора — спирометра. Ребенку предлагают сделать глубокий
вдох, а затем максимальный выдох, количество выдыхаемого воздуха измеряется
спирометром.
Описанные
анатомо-физиологические особенности дыхательного аппарата, прежде всего у детей
раннего возраста, объясняют частоту и тяжесть заболеваний его. Поэтому огромное
значение в охране здоровья детей имеет создание благоприятных условий жизни и
развития.
СЕРДЕЧНО-СОСУДИСТАЯ
СИСТЕМА
С момента рождения
ребенка прекращается плацентарное кровообращение и создаются новые условия для
внеутробной деятельности сердечнососудистой системы. Облитерируются пупочные
сосуды, к 6 нед жизни закрывается артериальный (боталлов) проток, к 2 — 3 мес —
венозный (аранциев) проток, к 6 — 7 мес—овальное отверстие в межпредсердной
перегородке сердца.
Сердце и сосуды
претерпевают изменения в процессе роста и имеют у детей ряд физиологических и
морфологических особенностей. Масса сердца у детей относительно больше, чем у
взрослого. Масса сердца новорожденного составляет 0;8% массы тела, а
у взрослого — 0,5%. На протяжении первых двух лет сердце быстро растет. Его
масса (при рождении 20 — 25 г) удваивается к 6 — 8 мес, утраивается к 2 — 3
годам. Затем рост сердца несколько замедляется, особенно в возрасте от 7 до 12
лет. В период полового созревания вновь происходит усиленный рост сердца. К 16
годам масса сердца составляет около 240 г, т. е. увеличивается с момента
рождения примерно в 11 раз, У новорожденного толщина стенок левого и правого
желудочков почти одинакова (5 мм). Позже стенка левого желудочка несколько
утолщается из-за большей нагрузки на этот отдел сердца. Гистологически мышечные
волокна сердца у новорожденных и грудных детей более тонкие и имеют нежное строение, соединительнотканная прослойка, лежащая между ними,
развита слабо. С возрастом происходит непрерывный рост мышечных волокон,
развитие соединительной ткани. Питание миокарда (сердечной мышцы) обеспечивается
хорошо развитой капиллярной сетью.
В связи с высоким
стоянием диафрагмы сердце у новорожденных и детей первых месяцев жизни
расположено поперечно и более высоко. С конца 1-го года жизни, когда ребенок
начинает ходить, сердце принимает косое положение. Примерно к 4 годам по мере
роста легких и грудной клетки, а также опускания диафрагмы сердце располагается
вертикально.
Относительно большая
масса сердца, широкий просвет сосудов создают более благоприятные условия для
кровообращения у детей, чем у взрослых.
Имеются некоторые
особенности в функциональной деятельности сердечнососудистой систем у детей.
Чем моложе ребенок, тем больше у него число сердечных сокращений. Пульс у
ребенка значительно чаще, чем у взрослых (табл. 4).
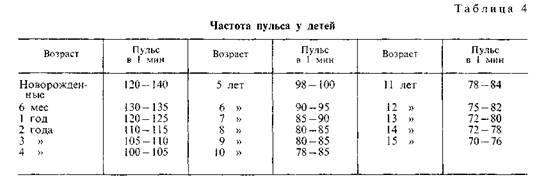
Пульс у детей отличается
большой лабильностью; крик, плач, активное сосание, физическое напряжение
сопровождаются учащением пульса. Исследуют пульс у ребенка, как и у взрослого,
на лучевой артерии, иногда на височной. Лучше всего исследовать пульс в
состоянии покоя (во время сна), но при этом следует учитывать, что частота
пульса во сне уменьшается примерно на 20 ударов в 1 мин.
Артериальное давление у
детей сравнительно низкое. Это связано с меньшей нагнетательной силой сердца и
большей шириной просвета всей сосудистой системы. С возрастом артериальное
давление увеличивается, более энергично в возрасте от 6 до 10 лет и особенно в
период полового созревания. У новорожденного систолическое (максимальное)
давление в среднем равно 70 — 74 мм рт. ст., в возрасте 1 года оно достигает 80
— 85 мм рт. ст. Диастолическое (минимальное) давление составляет 2/з
—1/2 максимального. Ориентировочно у детей после 1 года артериальное
давление можно определить, пользуясь формулой В. И. Молчанова: 80 + 2и, где « —
число лет ребенка. Артериальное давление определяют непрямым методом по Короткову,
используя ртутный или мембранный сфигмоманометр со специальной детской
манжеткой.
3 период полового созревания нередко
наблюдаются функциональные расстройства сердечнососудистой системы в виде
аритмии, колебаний артериального давления, иногда расширения границ сердца. Эти
изменения, по-видимому, можно объяснить сдвигами в состоянии нейроэндокринной
системы, которые наступают у детей в препубертатный и пубертатный периоды.
КРОВЬ И КРОВЕТВОРЕНИЕ
Кровь человека состоит из
жидкой части — плазмы и взвешенных в ней форменных элементов — эритроцитов,
лейкоцитов и тромбоцитов (кровяных пластинок). Родоначальным элементом всей
кроветворной ткани является стволовая клетка, внешне похожая на лимфоцит.
Велико значение крови для
жизнедеятельности организма. Питательные вещества поступают в кровь и
переносятся ею ко всем тканям и клеткам. Продукты тканевого обмена выносятся
кровью к выделительным органам. Кровь осуществляет приток кислорода к тканям, в
ней циркулируют антитела, ферменты, гормоны, участвующие в регуляции
деятельности органов. Кровь обладает также защитной функцией: лейкоциты
поглощают попадающие в организм микробы, белки плазмы крови (у-глобулины)
обладают иммунными свойствами.
Кроветворение у зародыша
эмбриона начинается очень рано, с конца 2— 3-й недели, и происходит в мезенхимных
клетках. С начала II месяца беременности
кроветворение у эмбриона происходит в печени, с III — IV
месяца — в селезенке. Костный мозг начинает функционировать со второй половины
эмбриональной жизни. После рождения ребенка кроветворение сосредоточивается
главным образом в костном мозге, а также в лимфатических фолликулах
лимфатических узлов и селезенке.
У детей раннего возраста
кроветворение происходит во всех костях. С 4 лет появляются первые признаки
превращения костного красного мозга в костный желтый (жировой), и он теряет
функцию кроветворения. К периоду полового созревания кроветворение сохраняется
в костном мозге плоских костей, ребер, тел позвонков и в эпифизах трубчатых
костей. На протяжении детства кровь претерпевает своеобразные изменения, касающиеся
ее качественного и количественного состава.
Кровь новорожденного
отличается повышенным содержанием гемоглобина и эритроцитов. Уровень
гемоглобина достигает 170 — 245 г/л, количество эритроцитов — 5 — 7 ■ 1012/л.
С конца первых суток количество гемоглобина и эритроцитов начинает понижаться и
к концу 1 -го месяца устанавливается на средней для грудного ребенка норме
(табл. 5). СОЭ у новорожденных составляет 2 — 3 мм/ч. Количество лейкоцитов в
крови новорожденного больше — от 10 ■ 109/л до 30 • 109/л,
но затем их количество также уменьшается.
Лейкоцитарная формула
новорожденного характеризуется значительным нейтрофилезом со сдвигом влево. С
увеличением возраста количество нейтрофильных гранулоцитов (нейтрофилов)
уменьшается, а число лимфоцитов увеличивается. К 5 —6-му дню жизни количество
нейтрофильных гранулоцитов и лимфоцитов становится приблизительно равным —
происходит так называемый 1-й перекрест в лейкоцитарной формуле. Количество
тромбоцитов у новорожденных составляет 200- 109/л —250- 109/л.
Необходимо отметить
некоторые особенности состава крови в отдельные периоды детства. Кровь у
ребенка 1-го года жизни характеризуется меньшим содержанием гемоглобина,
который составляет 119—110,5 г/л, а также сниженным количеством эритроцитов, в
среднем 3,5 • 109/л — 4 • 109/л. Цветной показатель крови меньше 1 (0,75 — 0,8). Анизоцитоз и полихромазия
(полихро-матофилия), наблюдавшиеся у новорожденного, в грудном возрасте
выражены умеренно, встречаются лишь единичные эритробласты (нормобласты).
Количество ретикулоцитов составляет 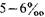 , СОЭ 3 — 5 мм/ч.
, СОЭ 3 — 5 мм/ч.

Количество лейкоцитов в
среднем составляет 10—11 * 109/л. В лейкоцитарной формуле
сохраняется характерный лимфоцитоз. Число тромбоцитов колеблется от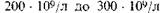 крови.
крови.
У детей старше 1 года
характерно нарастание количества гемоглобина и эритроцитов. Уровень гемоглобина
постепенно повышается в среднем до 126—156 г/л, эритроцитов — до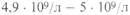 крови. Анизоцитоз и
полихромазия не обнаруживаются, ретикулоцитов от 20 до
крови. Анизоцитоз и
полихромазия не обнаруживаются, ретикулоцитов от 20 до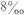 . Цветной показатель 0,85 —
0,95; СОЭ 4—10 мм/ч. Количество лейкоцитов постепенно уменьшается, к 6 годам
составляет
. Цветной показатель 0,85 —
0,95; СОЭ 4—10 мм/ч. Количество лейкоцитов постепенно уменьшается, к 6 годам
составляет л крови.
л крови.
В лейкоцитарной формуле
количество лимфоцитов постепенно уменьшается, а количество нейтрофильных
гранулоцитов увеличивается, к 4 — 5 годам число их уравнивается, т. е.
происходит 2-й перекрест. Число тромбоцитов у детей старшего возраста в среднем
равно годам
состав крови постепенно приближается к составу крови взрослых.
годам
состав крови постепенно приближается к составу крови взрослых.
К важнейшим кроветворным
органам относятся лимфатические узлы — мягкие розоватого цвета образования
округлой, овоидной или бобовидной формы (размером от просяного зерна до
миндального ореха), расположенные по ходу лимфатических сосудов. Они имеют
мезенхимальное происхождение и закладываются по ходу лимфатических сосудов с
3-го месяца внутриутробной жизни, достигают окончательного развития после
рождения ребенка. У новорожденного лимфатические узлы по величине относительно
больше, чем у взрослых. Соединительнотканная капсула тонкая и нежная, трабекулы
— внутридольковые перемычки почти отсутствуют. Морфологическая дифференцировка
лимфатических узлов происходит постепенно и завершается к 12—13 годам.
Лимфатические узлы — важнейшие органы лимфопоэза. Средние и малые лимфоциты
образуются частью вследствие митотического деления и дифференцировки больших
лимфоцитов. Лимфоциты возникают также из обособляющихся малодифференцированных
клеток, т. е. синцития. Лимфа обогащается лимфоцитами в ходе своего перемещения
по ткани лимфатического узла. Лимфатические узлы выполняют защитную функцию, в
них обезвреживаются проникающие сюда бактерии, их токсины и инородные тела.
Третья важная функция лимфатических узлов — выработка антител, осуществляемая
плазматическими клетками.
У здоровых детей
пальпируются заглоточные, шейные, подмышечные, подпаховые лимфатические узлы,
мелкие, безболезненные, не спаянные между собой и окружающими тканями.
Вилочковая железа к
моменту рождения ребенка хорошо развита. богата лимфоцитами. В вилочковой
железе образуются лимфоциты, участвующие в клеточных реакциях иммунитета.
Первые признаки инволюции вилочковой железы появляются уже в детском возрасте.
Система макрофагов (ретикулоэндотелиальная
система) является местом образования моноцитов. Систему макрофагов составляют
эндотелий кровеносных и лимфатических сосудов, соединительнотканные клетки —
фиброциты, клетки пульпы селезенки и лимфатических сосудов, эндотелий лимфатических
фолликулов селезенки и капилляров костного мозга, надпочечников, гипофиза.
Для кроветворения
(гемопоэза) ребенка характерны лабильность, легкая ранимость, возможность
возврата к эмбриональному типу кроветворения и вместе с тем склонность к
процессам регенерации. Эти свойства объясняются большим содержанием
недифференцированных мезенхимных клеток, которые под влиянием самых различных
раздражений дифференцируются так же как и в период эмбрионального развития.
Постоянный состав
периферической крови обусловлен взаимодействием процессов распада эритроцитов,
кроветворения, кровораспределения. Регуляция этих процессов осуществляется под
влиянием нервных и гуморальных факторов. В организме ребенка вырабатываются
специфические вещества — гемопоэтины, стимулирующие кроветворение. Различают
эритро-, лейко-и тромбопоэтины. Значительная роль в регуляции кроветворения
принадлежит нервной системе. Железы внутренней секреции (гипофиз, корковое
вещество надпочечников, щитовидная железа) также оказывают влияние на кроветворение.
В регуляции кроветворения принимают участие и витамины; цианокобаламин (витамин
В12), фолиевая (витамин М) и аскорбиновая кислота (витамин С) обладают
выраженными стимулирующими свойствами. Особое значение в регуляции имеет
селезенка, влияющая на все стадии созревания эритроцитов.
Разнообразные эндогенные
и экзогенные факторы заболевания, неправильное питание, недостаточное
пребывание на воздухе, негигиенические условия жизни могут вызывать развитие
анемии (малокровия) у детей.
Свертывание крови представляет
собой сложный ферментативный процесс, в котором участвуют 13 плазменных и -12
тромбоцитарных факторов. Согласно современной теории свертывания («теории
каскада»), каждый из плазменных факторов активируется предшествующим фактором и
в свою очередь активирует последующий, создавая своего рода «цепную реакцию».
Процесс свертывания протекает в 3 фазы:
1-я фаза начинается при соприкосновении
крови с местом повреждения сосуда и заканчивается образованием фактора 3
тромбоцитов (тромбопластина кровяного) из VIII фактора (антигемофильный глобулин) в
присутствии ионов кальция;
2-я фаза — имеющийся в крови фактор II (протромбин), образующийся в печени
при участии филлохинонов (витамин К), под влиянием фактора III (тромбопластина тканевого), факторов
VI и VII превращается в активный тромбин.
3-я фаза — под действием тромбина
находящийся в крови фактор I
(фибриноген) превращается в фибрин, вследствие чего образуется кровяной
сгусток. Нити фибрина укорачиваются, вызывая сокращение и уплотнение сгустка,
что способствует остановке кровотечения. Обратный процесс — растворение сгустка
— осуществляется сложной системой ферментов, во многом построенной аналогично
свертывающей системе крови.
Ряд особенностей отличает
свертывающую систему крови новорожденных и детей 1-го года жизни от таковой у
взрослых. В период новорожденное™ свертываемость замедлена, что обусловлено
снижением активности компонентов протромбинового комплекса: факторов II, V и VII.
Основной причиной являются недостаток филлохинонов вследствие бедности бактериальной
флоры кишечника, вырабатывающей этот витамин, а также функциональная
неполноценность печени, в которой образуется фактор [I.
У детей 1-го года жизни
также отмечается замедленное образование тромбопластина. В первые дни жизни
снижена активность X м IX факторов. В период новорожденное™
отмечается и некоторое уменьшение количества фактора I. Активное™ фибринолитической системы у детей чаще повышена.
В дальнейшем, по мере
созревания печени, активность факторов свертывания становится достаточной и обеспечивает
равновесие сложной системы гомеосгаза.
ИСПОЛЬЗОВАННАЯ
ЛИТЕРАТУРА
1. Детские болезни. (Святкина К. А.,
Белогорская Е. В., Кудрявцева Н. П.). – М.: Медицина, 1988. – 320 с.