|
Название
|
Сущность
|
Механизм развития
|
|
"Пуговичная петля" ("бутоньерка")
|
Переразгибание ДМФС, сгибание ПМФС
|
Латеральный пучок сухожилия мышцы экстензора соскальзывает с ПМФС
и тогда при сокращении мышцы разгибание происходит лишь в ДМФС, а для ПМФС
мышца становится сгибателем; ранний признак: ограничение пассивного
сгибания ДМФС при разгибании ПМФС
|
|
"Шея лебедя"
|
Сгибание ДМФС, переразгибание ПМФС
|
Возникает при смещении латерального пучка сухожилия разгибателей
пальцев из нормального дорсолатерального в дорсальном направлении, таким
образом функция мышцы фокусируется лишь на ПМФС
|
Примечание. ДМФС - дистальные межфаланговые суставы; ПМФС - проксимальные
межфаланговые суставы.
Клинически тендосиновит проявляется припухлостью в области
сухожильных влагалищ (например, при тендосиновите сухожилий-экстензоров
припухлость возникает на тыльной поверхности в основании пястья - рис.4),
преобладанием пассивного сгибания пальцев над активным, крепитацией в области
ладони при сгибании-разгибании пальцев, невозможностью полного сжатия кисти в
кулак в результате адгезии поверхностных и глубоких сухожилий.
Синовит в области запястного канала приводит к возникновению
синдрома запястного канала с признаками компрессионной нейропатии.
Симметричный артрит лучезапястных суставов почти
неизменно присутствует при ревматоидном артрите. Припухлость в области
шиловидного отростка локтевой кости и ограничение или утрата движений в
лучезапястном суставе - ранние признаки ревматоидного артрита.
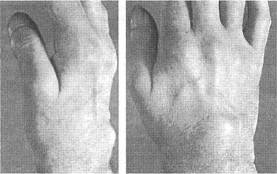
Рис.4. Тендосиновит сухожилий мыиц-разгибателей в области
кисти
Персистирование синовита в суставах запястья вызывает
образование эрозий мелких костей, что ведет к формированию сначала фиброзного,
затем костного анкилоза между суставами запястья и запястно-пястными суставами
с последующим формированием "костного блока".
Анкилоз самого лучезапястного сустава возникает крайне редко.
Локтевой сустав часто поражается при ревматоидном
артрите. Выпот в локтевом суставе может быть обнаружен в углублении между
верхушкой локтевого отростка и головкой лучевой кости. Если выпот невелик и не
виден, то при сгибании конечности в локтевом суставе на 90% в этом месте можно
увидеть припухлость.
При разрушении хряща плечелоктевой части локтевого сустава
на фоне персистирующего синовита головка лучевой кости движется проксимально по
отношению к головке плечевой кости, блокируя как сгибание, так и разгибание. Причем
утрата способности к разгибанию в этом суставе предшествует утрате способности
к сгибанию.
Припухлость медиальной части локтевого сустава может
способствовать возникновению компрессионной нейропатии локтевого нерва. Синовит
латеральной части сустава может быть причиной компрессионной нейропатии задней
межкостной ветви лучевого нерва.
При персистировании синовита в локтевых суставах могут
развиваться эрозивно-деструктивные изменения с последующим формированием
сгибательных контрактур в положении полусгибание-полупронация.
В области разгибательной поверхности локтевого сустава у 30%
больных ревматоидным артритом можно обнаружить ревматоидные узелки (рис.5). Они
могут разрушаться с образованием кист и инфицироваться. Ревматоидные узелки
могут образовываться и в других местах, подвергаемых давлению, таких, как
затылок, ладони, крестец, ахилловы сухожилия.
Припухлость и болезненность в области локтевого отростка
могут быть проявлением воспаления суставной сумки, выстланной синовией и
продуцирующей синовиальную жидкость (см. рис.5). Локтевой бурсит может
осложниться разрывом сухожилий и инфицированием.
Вовлечение плечевого сустава при ревматоидном артрите
- признак не постоянный, но характерный для прогрессирующего течения болезни. Синовит
ведет к эрозии как головки плечевой кости, так и акромиона. В области
плечевого сустава иногда можно обнаружить бурситы.

Рис.5. Локтевой бурсит и ревматоидный узелок
Ключично-акромиальный сустав нередко поражается при
ревматоидном артрите и часто является первой причиной боли в области плечевого
сустава.
Коленный сустав часто поражается при ревматоидном
артрите. Небольшой выпот в полость сустава можно определить следующим путем: надавливанием
пальцами кверху врач изгоняет жидкость из медиального синовиального кармана,
при этом появляется припухлость с противоположной стороны надколенника в
области латерального кармана. После того как врач прекращает манипуляцию,
жидкость возвращается обратно в медиальный синовиальный карман.
В норме температура кожи над коленной чашечкой при пальпации
ниже, чем температура кожи бедра или голени. С развитием синовита коленного
сустава температура кожи над коленной чашечкой становится равной или превышает
таковую над соседними областями. При усилении выпота появляется симптом
баллотирования надколенника. При персистировании синовита в коленном суставе
пациент стремится держать сустав в положении сгибания, при котором ослабляется
натяжение связок и сухожилий и уменьшается боль. Со временем формируется
сгибательная контрактура коленного сустава. Это ведет к повышению
внутрисуставного давления, выпячиванию заднего синовиального кармана и
формированию подколенной кисты Бейкера.
Сдавление кистой сосудисто-нервного пучка в подколенной ямке
может вызвать отек голени, напоминающий тромбофлебит. Ограниченная возможность
повышения внутрисуставного давления в коленном суставе может привести к разрыву
кисты Бейкера, появлению кровоизлияний на задней поверхности бедра и в форме
полумесяца в области латеральной лодыжки.
Деструкция суставного хряща вызывает слабость латеральных и
крестообразных связок, что ведет к нестабильности коленного сустава. Латерально-медиальная
нестабильность выявляется при сгибании сустава на 15°. Переднезадняя
нестабильность крестообразных связок проявляется симптомом "выдвижного
ящика". Нестабильность коленного сустава особенно проблематична у женщин с
физиологическими: у них повышается нагрузка на боковые участки коленного
сустава, вальгусная деформация прогрессирует и в свою очередь усиливает
нагрузку, тем самым формируется порочный круг.
Иногда в результате синовита латеральные связки спаиваются с
бедренным мыщелком, что нарушает нормальное переднезаднее скольжение
большеберцовой кости по бедренной и ведет к формированию заднего подвывиха. Данная
деформация обычно сочетается с фиксированной флексией коленного сустава: когда
большеберцовая кость пытается совершить разгибание, она вклинивается в
бедренный мыщелок, формируя костный блок.
Редким осложнением ревматоидного артрита является
инфицирование сустава. Чаще инфицируется коленный сустав. Использование
иммуномодуляторов в лечении ревматоидного артрита (иммунодепрессанты и др.) рассматривается
в качестве предрасполагающего фактора к присоединению вторичной инфекции. Инфекционный
агент проникает в полость сустава в результате травмы либо из источника острой
или хронической инфекции любой локализации, дефектов кожного покрова (например,
язва голени у больного с системным ревматоидным васкулитом).
Подвздошно-поясничный бурсит клинически может проявляться
возникновением припухлости в паху, что иногда неверно трактуют как грыжу,
лимфаденопатию или аневризму, или отеком нижней конечности, который, казалось
бы, никак не связан с тазобедренным суставом.
Сумка расположена между капсулой тазобедренного сустава и
одноименной мышцей, кнаружи от сосудисто-нервного бедренного пучка. Она редко
сообщается с полостью сустава и является самой крупной синовиальной сумкой в
его области. Часто за поражение тазобедренного сустава принимают вертельный и
седалищный бурситы (табл.4).
Шейный отдел позвоночника чаще всего поражается на уровне С1
- С2. Расстояние между зубовидным отростком и дугой атланта в норме
составляет<3 мм. Если это расстояние превышает 3 мм, говорят об
атлантоосевом подвывихе. Иногда дистанция между зубовидным отростком и дугой
атланта может достигать 10 мм.
Подвывихи шейных позвонков на любом уровне обнаруживают у
30% пациентов с тяжелым эрозивным ревматоидным артритом. Атлантоосевой подвывих
сопровождается болью, иногда пациент жалуется на щелчки в области этого
сочленения при разгибании шейного отдела позвоночника. Подвывихи на любом
уровне шейного отдела позвоночника могут приводить к сдавлению спинного мозга и
появлению соответствующей неврологической симптоматики.
Симптомы поражения спинного мозга при ревматоидном артрите:
выраженная боль в области шеи, иррадиирующая в затылок,
снижение двигательной силы верхних и нижних конечностей,
парестезии или гипестезии кожи пальцев кистей и стоп,
симптом "прыгающей голени" как проявление
спинального автоматизма,
нарушение функции мочевого пузыря - от недержания до
задержки мочи.
Височно-нижнечелюстной сустав часто поражается при
ревматоидном артрите, что проявляется болезненностью при пальпации и
ограничением открытия рта.
Анкилоз сочленения слуховых косточек приводит к снижению
слуха.
Поражение перстнечерпаловидных суставов проявляется
охриплостью, реже аспирацией и сопутствующими осложнениями.
Таблица 4. Бурситы области тазобедренного сустава
|
Название синовиальной сумки
|
Локализация
|
Симптомы бурсита
|
|
Вертельная
|
Три синовиальные сумки в области прикрепления ягодичных мышц к
большому вертелу
|
Боль в области тазобедренного сустава с наружной стороны,
распространяется вдоль латеральной части бедра
|
Между одноименной мышцей и передней поверхностью тазобедренного
сустава, кнаружи от бедренного сосудисто-нервного пучка
|
Боль в области тазобедренного сустава с передней стороны; опухолевидное
образование в паху; отек нижней конечности
|
|
Седалищная
|
Между седалищным бугром и большой ягодичной мышцей
|
Боль в области ягодичной мышцы; болезненная пальпация области
седалищного бугра
|
Лабораторная диагностика
Несмотря на то, что при ревматоидном артрите клиническая
картина дает большую часть информации для постановки диагноза и оценки
активности процесса, лабораторные тесты необходимы как для диагностики, так и
для мониторинга активности ревматоидного артрита и мониторинга побочных
эффектов лечения.
Обязательными лабораторными тестами при ревматоидном артрите
являются: общий анализ крови, СОЭ, РФ и содержание антинуклеарных антител (AHA).
Дополнительно проводят следующие анализы: уровень сывороточного креатинина, азот
мочевины, электролиты, общий белок, альбумин-глобулиновый коэффициент,
сывороточный кальций, фосфор, печеночные ферменты (АЛТ, ACT, щелочная фосфатаза
- ЩФ) и общий анализ мочи.
Комплексное обследование при подозрении на ревматоидный артрит
Жалобы, анамнез и физикалъное обследование.
Лабораторные тесты:
Общий анализ крови
СОЭ
Общий анализ мочи
Биохимический профиль
РФ
AHA
Рентгенография суставов кисти, лучезапястного сустава, стопы, плеча
В общем анализе крови при активном ревматоидном артрите
обнаруживают умеренные анемию, лейкоцитоз, тромбоцитоз (табл.5). Выраженная
анемия (50-60 г/л и менее) может свидетельствовать как о высокой степени
активности болезни, так и о скрытом кровотечении ятрогенной этиологии.
Выраженная лейкопения в сочетании с анемией,
тромбоцитопенией, спленомегалией и лимфаденопатией наблюдается при синдроме
Фелти. При наличии такой картины крови необходимо исключить системную красную
волчанку.
Увеличение СОЭ - неспецифический признак, однако, его
наличие у пациента, предъявляющего жалобы на боль, скованность и отечность
периферических суставов, свидетельствует в пользу ревматоидного артрита, тогда
как нормальные показатели ставят диагноз ревматоидного артрита под сомнение. При
достоверном диагнозе ревматоидного артрита СОЭ - наиболее чувствительный
индикатор активности болезни, который необходимо использовать с целью
мониторинга активности и эффективности текущего лечения.
При ревматоидном артрите обнаруживают повышение уровней
реактантов острой фазы. СРБ - классический острофазовый белок, который
синтезируется в ответ на воспаление и тканевое повреждение.
По структуре он относится к семейству пентраксинов; в состав
СРБ входят 5 идентичных негликозилированных полипептидных субъедениц с
молекулярной массой около 23 000 Д, образующих циклическую пентамерную
структуру за счет нековалентных связей. В норме в сыворотке крови СРБ
присутствует в следовых количествах (3-10 мкг/мл). На фоне воспаления его
концентрация повышается в 100 раз и более, удваиваясь каждые 6 ч после
активации его синтеза. Повышение концентрации СРБ наблюдается уже через 4-6 ч
после повреждения ткани, а максимальная концентрация достигается через 24-72.
Таблица 5. Лабораторные тесты при ревматоидном артрите
|
Тест
Общий анализ крови
|
Норма
Лкц - 4300-10800/мл НЬ - 16г/дл (м) 14г/дл (ж) Гт - 47% (м) 42% (ж)
|
РА
9000-12000/мл 10-12г/дл
30-35%
|
Комментарии
Очень низкий НЬ свидетельствует об активности РА или
желудочно-кишечном кровотечении как побочном эффекте лечения
|
|
СОЗ
|
1-13 мм/ч (м) 1-20 мм/ч (ж)
|
>50 мм/ч
|
Заметное увеличение СОЗ свидетельствует о наличии РА у пациента с
характерными жалобами, часто остается высоким даже при успешном лечении
|
|
РФ
|
<1: 32* <1: 40**
(или <60 МЕ/мл)
|
>1: 32* >1: 40** (или >60 МЕ/мл)
|
РФ в диагностическом титре обнаруживается у 70% больных РА (сероположительных
по РФ)
|
|
AHA
|
<1: 80 (отрицательные)
|
Отрицательные или слабоположительные (1: 80-1: 160)
|
Не специфичен для РА
|
Примечание. Лкц - лейкоциты, НЬ - гемоглобин, Гт - гематокрит;
(м) - мужчины, (ж) - женщины; * - в реакции Ваалера - Роуза; ** - в
латекс-тесте, РФ - ревматический фактор.
Период полувыведения СРБ составляет 19 ч и не зависит от его
уровня в плазме крови.
При ревматоидном артрите уровень СРБ коррелирует с:
активностью заболевания,
наличием эрозий в суставах,
прогрессированием эрозивного процесса.
Уровень СРБ снижается на фоне адекватной терапии
противоревматическими препаратами.
Клиническое значение СРБ во многом зависит от адекватности
методов, используемых для его определения в биологических жидкостях, так как
рутинные методы позволяют обнаруживать СРБ только в концентрации более 10
мкг/мл. Поэтому многие больные ревматоидным артритом могут иметь так называемый
нормальный уровень СРБ, несмотря на то, что его концентрация существенно
повышена по сравнению с нормой.
Приблизительно у 70% пациентов с ревматоидным артритом
обнаруживают ревматоидный фактор (РФ), представляющий собой иммуноглобулины (Ig)
изотипов G, А, Е или М, реагирующих с аутологичным иммуноглобулином G. При
адекватном ответе пациента на лечение уровень РФ снижается. Нельзя забывать,
что РФ - показатель не специфичный, встречающийся и при других хронических
воспалительных заболеваниях.
Заболевания, при которых обнаруживается ревматоидный фактор.
Хронические бактериальные инфекции:
инфекционный эндокардит
лепра
туберкулез
сифилис
Вирусные инфекции:
инфекционный мононуклеоз
цитомегаловирус
грипп
краснуха.
Паразитарные инфекции:
лейшманиоз
малярия
трипаносомоз
синдром миграции личинок гельминтов
Другие хронические воспалительные заболевания:
саркоидоз
патология межуточной ткани легких
смешанная криоглобулинемия.
Список литературы
1. Боголюбов В.М. Внутренние болезни.
- М.: Медицина, 1983. - 528 с.
2. Гордон Н.Ф. Артрит и двигательная
активность. - К.: Олимпийская литература, 1999. - 136 с.
3. Гордон Н.Ф. Диагностические
критерии ревматоидного артрита. - В кн.: Артрит и двигательная активность. - К.:
Олимпийская литература, 1999, с.32 - 43.
4. Ревматоидный артрит. Диагностика
и лечение / Под ред. В.Н. Коваленко. - К.: Морион, 2001. - 272 с.